Table des matières
Comprendre hormonellement le cycle menstruel n'est souvent pas facile, car il ne respecte pas toujours la „ règle “ et fait parfois ce qu'il veut.
Le métabolisme hormonal féminin est un système complexe et très sensible où plusieurs organes tels que les ovaires, les glandes surrénales, l'utérus et le pancréas collaborent dans un cycle de régulation hormonale fin. Une compréhension approfondie de ces processus est essentielle pour interpréter correctement les symptômes et prendre des mesures ciblées.
Le système hormonal
La glande surrénale, les ovaires, le pancréas et le tractus gastro-intestinal forment ensemble un réseau d'organes producteurs d'hormones.
Les hormones sont des messagers chimiques et constituent une partie du complexe circuit de régulation hormonale. Ces hormones transmettent constamment des informations, disent aux organes ce qu'ils doivent produire et régulent de nombreux processus essentiels à notre bien-être.
Si nous nous concentrons exclusivement sur un seul symptôme ou traitons une seule hormone sans tenir compte des autres, nous pouvons facilement négliger la cause profonde. Par exemple, si les glandes surrénales sont soumises à un stress important pendant des années Cortisol verser, elle ne peut pas assez Progestérone et Testostérone produire. Les conséquences de ces défauts sont considérables.
Les hormones principales
Œstrogène – L'hormone de la féminité
Œstrogène est probablement l'hormone féminine la plus connue. Elle est responsable du développement des caractères sexuels secondaires, donne des formes arrondies et joue un rôle profond dans notre comportement émotionnel et social. C'est l'hormone du nid, du désir de prendre soin de sa famille et d'entretenir des relations.
Différenciation
Quand on parle d'œstrogènes, on parle en réalité d'une famille de trois hormones différentes : Œstradiol, Œstron et Östreol.
Ils diffèrent fondamentalement par leur structure chimique, leur activité biologique, leurs sources dans le corps et leurs fonctions physiologiques. Comprendre ces différences est essentiel pour une hormonothérapie efficace et pour comprendre pourquoi les femmes dans le Périménopause peuvent souffrir de leiden, même si leurs tests sanguins d'œstrogènes peuvent sembler „ normaux “.
Œstradiol – l'hormone du pouvoir
Œstradiol, connu chimiquement sous le nom de 17β-œstradiol, est le plus biologiquement actif Œstrogène et est donc souvent considéré comme le „ véritable “ ou „ primaire “ Œstrogène désigne. Avec une activité biologique relative de 100 pour cent, Œstradiol environ douze fois plus fort que Œstron quatre-vingt-dix-huit fois plus fort que Östreol.
Il est principalement utilisé dans les Cellules de granulosa le Ovarien produit, particulièrement pendant Phase folliculaire du cycle menstruel, quand le Œstrogène-La concentration augmente continuellement pour déclencher l'ovulation. Pendant la Phase lutéale reste-t-il/elle ŒstradiolConcentration augmentée, mais pas aussi spectaculairement que lors de préovulatoire Pic.
Les fonctions de Œstradiol sont diversifiés et essentiels à la vie. C'est l'hormone responsable de la construction et de la prolifération de la muqueuse utérine, un processus nécessaire pour accueillir un ovule fécondé. Œstradiol régule également le métabolisme osseux en activant Ostéoblastes (cellules osseuses) et inhibition de Ostéoclastes (cellules qui dégradent l'os), ce qui permet de maintenir une densité osseuse stable. Ceci est particulièrement important pour la prévention de Ostéoporose, un gros problème pour les femmes ménopausées.
Cardiovasculairement Œstradiol protecteur, en dilatant les vaisseaux sanguins, en améliorant la fonction endothéliale, réduisant ainsi la pression artérielle et le Métabolisme du cholestérol amélioré. Dans le cerveau, il joue Œstradiol un rôle crucial dans la cognition, la mémoire et la neuroplasticité, la capacité du cerveau à former de nouvelles voies neuronales. Il favorise la Production de sérotonine, qui est importante pour la régulation de l'humeur. La fonction sexuelle et Lubrification sont fortement de Œstradiol qui dépend.
Dans le cycle menstruel, suit Œstradiol une courbe caractéristique : basse pendant les règles (10-20 pg/mL), puis augmente pendant la Phase folliculaire atteint un pic de 200 à 400 pg/mL juste avant l'ovulation, puis reste pendant la Phase lutéale élevé à un niveau intermédiaire (100-150 pg/mL).
Avec le début de Périménopause ce modèle devient-il chaotique, car le Œstradiol- Les valeurs peuvent fluctuer considérablement, parfois extrêmement haut, parfois de manière inattendue basse. Après la Ménopause sombrer les Œstradiol- Spiegel dramatisch auf unter 20 pg/mL und bleiben dort.
Œstrogènes – Hormone de substitution
Œstron, chimiquement très similaire à l'œstradiol, mais avec une structure légèrement différente. Il est environ douze fois moins puissant que Œstradiol. Malgré cette puissance moindre, Œstron un rôle modeste pendant les années de reproduction, mais prend une importance croissante à la ménopause.
Contrairement à Œstradiol, que principalmente de los Ovarien produit, apparaît Œstron principalement par conversion périphérique de Androstènedione, une précurseur des glandes surrénales, principalement dans le tissu adipeux, la peau et le foie.
C'est la raison pour laquelle les femmes en surpoids ont tendance à avoir des valeurs plus élevées Œstron-avoir des miroirs, surtout après Ménopause.
Pendant les années reproductives, elle porte Œstron ne représentent qu'environ quinze à vingt pour cent de l'œstrogénicité totale. Son activité biologique est beaucoup plus faible. Il est moins efficace pour la prolifération de l'endomètre, moins efficace pour la densité osseuse, les effets protecteurs cardiovasculaires et neurologiques que Œstradiol.
Cependant, l'œstrone conserve certains effets œstrogéniques de base, et son rôle devient de plus en plus important avec l'âge.
Après la ménopause, un changement spectaculaire se produit : les ovaires produisent à peine Œstrogène, mais le tissu adipeux continue de Œstron libre.
Chez de nombreuses femmes ménopausées, Œstron effectivement la principale source des effets des œstrogènes dans le corps. Cela a des conséquences positives et négatives.
Le point positif est que les femmes en surpoids peuvent avoir une meilleure densité osseuse après la ménopause, un phénomène appelé „la graisse protège les os“.
Cependant, le point négatif est que Œstron continue et acyclique. Contrairement à Œstradiol, qui s'interrompt pendant la menstruation (donnant aux cellules une „ phase de repos “), le corps, par une constante Œstron exposé à une stimulation proliférative continue.
Ceci est associé à un risque accru de cancer du sein et de cancer de l'endomètre, une raison pour laquelle les femmes postménopausées en surpoids ont des risques de cancer accrus.
Le motif de cycle de Œstron est beaucoup plus stable que celui de Œstradiol, avec seulement de légères fluctuations au cours du cycle menstruel. Cela est dû au fait qu'il provient de tissus périphériques qui ne sont pas régulés de manière cyclique comme les ovaires.
Œstréol – Hormone de grossesse
Östreol c'est le plus faible des trois Œstrogènes, environ quatre-vingts fois plus faible que Œstradiol et six fois plus faible que Œstron.
Sa structure chimique diffère par un supplémentaire Hydroxyle-Groupe qui le produit lors du métabolisme corporel.
La clé pour comprendre Östreol est cependant non pas dans sa faible puissance à l'état non gravide, mais dans son importance massive pendant la grossesse.
En dehors d'une grossesse, Östreol pratiquement indétectable dans le sang d'une femme et n'a aucune signification clinique. Un test sanguin pour Östreol n'aurait aucun sens chez une femme non enceinte.
Cependant, la situation change radicalement pendant la grossesse. Östreol est principalement produit par le foie et le placenta fœtaux, et non par la mère.
Sa production dépend directement de l'activité et du bien-être fœtaux. Cela rend Östreol en un marqueur de surveillance précieux pendant la grossesse.
La fonction de Östreol Enceinte, elle est spécialisée : elle favorise la dilatation des vaisseaux sanguins dans Placenta, améliorant ainsi la circulation sanguine et permettant une meilleure absorption des nutriments pour le fœtus.
Cela contribue à préparer l'utérus à l'accouchement en rendant le col de l'utérus plus élastique. Myomètres (muscle utérin) augmenté.
Il est intéressant que Östreol moins prolifératif pour le Endomètre comme Œstradiol, la grossesse n'est pas le moment de Endomètre- Croissance (endomètre), ce qui suggère pourquoi les femmes enceintes ne présentent pas le même risque de cancer de l'endomètre que les femmes ayant une exposition chroniquement élevée. Œstron.
Östreol joue également un rôle important dans la tolérance immunitaire du fœtus, il aide le système immunitaire de la mère à ne pas rejeter le fœtus génétiquement „ étranger “.
Le Œstriol-Les taux de Spiegel augmentent continuellement pendant la grossesse : de pratiquement zéro à la semaine 8, à environ 5 ng/mL à la semaine 20, à environ 20 ng/mL à la semaine 30, et enfin à 30-50 ng/mL à la semaine 40 – une augmentation massive. Après l'accouchement, les taux d'œstriol chutent rapidement à nouveau jusqu'à devenir indétectables, car le placenta a été retiré.
Sur le plan clinique Östreol utilisé dans le cadre du dépistage du triple test pendant la grossesse, entre la 16e et la 18e semaine de gestation. Une faible valeur d'œstriol peut indiquer une anomalie chromosomique telle que le syndrome de Down. Cependant, une faible valeur d'œstriol n'est pas définitive; de nombreuses femmes présentant des valeurs basses donnent naissance à des bébés parfaitement sains. Il s'agit d'un outil de dépistage, et non d'un outil de diagnostic, et il n'est pas couvert par l'assurance maladie. Il doit être payé à titre privé en tant que prestation IGeL (individuelle de santé).
Les valeurs suivantes sont déterminées à partir du sang prénatal :
- Alpha-fœtoprotéine (AFP)
- β-HCG libre (gonadotrophine chorionique humaine)
- œstriol non conjugué (uE3)
Ces valeurs sont conservées avec le âge maternel, ils Âge gestationnel et d'autres facteurs tels que le poids et les antécédents médicaux utilisés pour Risque d'anomalies chromosomiques pour calculer chez le fœtus. Cela comprend principalement :
- Syndrome de Down (trisomie 21) Taux de reconnaissance environ. 74 %
se produit dans 1 naissance vivante sur 600 ; ce n'est pas une maladie, mais une anomalie génétique immuable qui affecte le développement physique et mental et qui est due à une mauvaise répartition aléatoire des chromosomes lors de la formation de l'ovule. - Syndrome d'Edwards (Trisomie 18) Taux de reconnaissance environ. 70 %
survient dans 1 naissance sur 5 500 et entraîne de graves troubles du développement et de nombreuses malformations ; le traitement est symptomatique et vise à soulager les symptômes.
La moitié des nouveau-nés meurt dans les six jours, seulement 5 à 10 pour cent survivent un an, et environ 15 pour cent atteignent leur cinquième année. - Défauts du tube neural (DDR, par exemple spina bifida) – Taux de détection env. 80 %
survient chez 1 à 1,5 naissance sur 1 000 ; malformations congénitales du système nerveux central résultant d'une fermeture incomplète du tube neural pendant le développement embryonnaire précoce, généralement entre le 22e et le 28e jour après la conception.
Le tube neural se développe à partir de la plaque neurale et forme plus tard le cerveau, la moelle épinière, la colonne vertébrale et le crâne. Dans le cas d'une malformation du tube neural, la fermeture est incomplète, ce qui peut entraîner des malformations ouvertes ou fermées.
Comparaison et implications cliniques
Les trois Œstrogènes peuvent être considérés comme des outils spécialisés, chacun remplissant une tâche différente.
Œstradiol est l'acteur principal pendant les années de reproduction, responsable de l'épaississement de la muqueuse, de la densité osseuse, de la protection cardiovasculaire et de la fonction neurologique.
Œstron ce système de sauvegarde faible, qui ne joue qu'un rôle secondaire pendant les années de reproduction, mais qui devient la source principale après la ménopause, avec toutes les conséquences positives et négatives qui en découlent.
Östreol est une hormone très spécialisée qui est principalement pertinente pendant la grossesse.
Comprendre ces différences est essentiel pour comprendre pourquoi les tests sanguins peuvent parfois prêter à confusion.
Une femme dans la Périménopause pourrait normale ou même élevée œstrogènes totaux-avoir des miroirs, mais si ceux-ci sont principalement constitués de Œstron exister (en raison de l'anovulation et de la transformation périphérique accrue), alors que le composé biologiquement plus actif Œstradiol est faible, elle manifestera quand même les symptômes d'un Œstrogène-Manque. Elle se plaindra de bouffées de chaleur, de maux de tête, de douleurs osseuses et de perte de mémoire, non pas parce qu'elle n'a pas Œstrogène chapeau, mais parce qu'ils n'ont pas le droit Œstrogène a.
Dans le Périménopause est une situation fréquente que les femmes ayant des cycles anovulatoires aient un taux relativement normal voire élevé Œstron-ont un miroir, mais un faible Œstradiol-Spiegel, car il n'y a pas d'ovulation et donc pas de grande quantité ovarienne produite de Œstradiol. Cela explique pourquoi les femmes peuvent souffrir à ce stade, malgré des niveaux d'œstrogènes „normaux“.
Thérapeutiquement, cela a des implications. Si un traitement hormonal substitutif est nécessaire, généralement on Œstradiol utilisé, non Œstron, car l'œstradiol est l'hormone biologiquement active qui offre la plupart des effets protecteurs.
Certains médicaments HRT traditionnels contiennent conjugué Œstrogènes, un mélange de Œstradiol, Œstron et Östreol bien que Östreol inutile chez les femmes non enceintes, sa présence dans les préparations traditionnelles relève d'un hasard historique, et non d'une raison thérapeutique.
Diagnostiquement, cela signifie qu'en cas de suspicion de carence hormonale ou de déséquilibre hormonal, non pas simplement „Œstrogène“qui devrait être mesuré, mais spécifiquement Œstradiol, Œstron et Progestérone dans les bonnes phases du cycle.
Un seul test est souvent insuffisant, plusieurs tests sur plusieurs cycles peuvent être nécessaires pour comprendre le schéma. Les symptômes d'une femme sont souvent plus fiables qu'un seul test sanguin, surtout dans Périménopause, quand les hormones sont chaotiques.
Fonctions de l'œstrogène
- Santé des muqueuses
Muqueuses humides dans la bouche, les yeux et le vagin - Stabilité osseuse
Dépôt de calcium et densité osseuse - Cardiovasculaire
Élasticité des vaisseaux et régulation de la pression artérielle - Bien-être émotionnel
Ambiance, motivation et sensualité
Œstrogène est principalement produit dans la première moitié du cycle menstruel. Sa tâche commence immédiatement après les règles : il stimule l'utérus à construire sa muqueuse, un peu comme si l'on tapissait une ouate prête à accueillir en douceur un ovule fécondé.
Lorsque la femme vieillit et entre dans Préménopause entrée, commence Œstrogène de s'affaisser. Cela entraîne de nombreux symptômes, qui sont souvent négligés à la cause :
- Mal de tête
- Troubles du sommeil
- irritabilité
- Bouffées de chaleur
… le sentiment général que le corps „ tombe en morceaux “.
Conclusion importante
De nombreuses femmes signalent une hypertension artérielle ou des douleurs à l'épauleÉpaule gelée), qui sont liées à une carence en œstrogènes.
Une basse ŒstrogèneLe sang peut contribuer à l'hypertension, car les vaisseaux perdent de leur élasticité. Les douleurs à l'épaule surviennent parce que de nombreux muscles se trouvent à l'épaule. Récepteurs d'œstrogènes disponible, et sans suffisamment Œstrogène ces articulations et ces muscles peuvent souffrir.
Progestérone – L'hormone du repos
Alors que Œstrogène est l'hormone de la première moitié du cycle Progestérone l'hormone de la seconde moitié. Après l'ovulation (qui a lieu au milieu du cycle), Progestérone libéré par le corps jaune, le reste du follicule après l'ovulation.
La progestérone indique à l'utérus que suffisamment de muqueuse a été construite, et la prépare à recevoir un ovule fécondé.
La progestérone est l'hormone qui apaise, aide à dormir et régule l'excitabilité nerveuse. Les femmes qui souffrent d'un manque de progestérone rapportent souvent se sentir „ constamment sous tension “, que les petites choses les irritent et qu'elles ne parviennent plus à dormir dans la seconde moitié de leur cycle.
La progestérone est souvent la première hormone à être moins produite. Une femme peut encore avoir ses règles pendant des années mais ne pas ovuler correctement, ce qui signifie qu'elle a peu ou pas Progestérone produit plus.
Dans de tels cas, la muqueuse utérine peut se développer de manière incontrôlée, entraînant des saignements extrêmes qui désorientent la femme car elle ne comprend pas pourquoi la quantité est si massive.
Signes de carence en progestérone
Si une femme a
- insomnie extrême
- irritabilité marquée
- douleurs menstruelles intenses
- fluctuations d'humeur incontrôlées
- troubles anxieux inexpliqués
souffre, surtout si ces symptômes sont nouveaux ou se sont aggravés, le manque de progestérone est souvent le déclencheur.
Paradoxalement, les médecins ne s'en rendent souvent pas compte car ils se concentrent sur le cycle menstruel régulier, et non sur l'absence d'ovulation.
Testostérone – Énergie et force
Bien que Testostérone souvent perçu comme „ l'hormone masculine “, les femmes en produisent aussi Testostérone. Il y a de l'énergie, aide à développer les muscles, améliore le métabolisme et contribue à la libido.
Un taux de testostérone suffisant est associé à la vitalité et à la sensation de pouvoir „tenir bon“.
Lorsqu'une femme a un taux de testostérone trop bas, elle se sent souvent fatiguée et sans énergie. Le problème s'aggrave lorsque le stress chronique surcharge les glandes surrénales : alors, les glandes surrénales ne peuvent pas produire suffisamment de testostérone pour compenser le manque provenant des ovaires.
Cortisol – L'hormone de la survie
Cortisol c'est l'hormone du stress sécrétée par la glande surrénale. Dans les moments de grande tension Cortisol Il active le mode „ lutte ou fuite “, aidant ainsi à surmonter les crises.
Le problème se pose lorsque Cortisol reste chroniquement élevé :
- taux de sucre dans le sang constamment élevé
- augmente la pression artérielle
- „ vole “ des ressources nécessaires à la surrénale pour la production de Progestérone et Testostérone manquent
Cela crée un cercle vicieux :
Stress chronique → élevé Cortisol → trop peu Progestérone et Testostérone → résilience au stress plus faible → encore plus élevé Cortisol.
La femme se sent piégée, épuisée et ne peut pas échapper à la spirale.
L'œstrogène et le stress causent-ils la lipœdème ?
La question des causes du lipœdème est l'une des questions centrales pour les femmes concernées et les médecins. Pendant des décennies, cette maladie a été négligée ou expliquée par un manque de volonté, et on disait : „ Il suffit de perdre du poids ! “
Aujourd'hui, on sait que le lipœdème est une maladie biologique dans laquelle la prédisposition génétique et les facteurs hormonaux agissent ensemble. Tant Œstrogène ainsi que le stress semblent jouer un rôle important dans le déclenchement et l'aggravation de cette maladie.
Bases de la génétique et du déclenchement hormonal
Le lipœdème est une maladie chronique du tissu adipeux sous-cutané, caractérisée par une prolifération anormale et une accumulation pathologique de cellules graisseuses, typiquement dans les jambes, ou parfois dans les bras. Les fesses et le haut du corps sont généralement épargnés, ce qui entraîne un rapport caractéristique : tronc mince, mais jambes volumineuses. La maladie touche plus de 95 % des femmes, ce qui suggère fortement une composante hormonale.
La compréhension des causes de la lipœdème nécessite de distinguer deux niveaux biologiques différents, à savoir la prédisposition génétique et les facteurs déclencheurs hormonaux.
Une découverte importante de la recherche moderne est que la prédisposition génétique seule ne suffit pas à déclencher un lipœdème ; un déclencheur est nécessaire.
Des études montrent que jusqu'à 60 % des femmes touchées ont des parentes présentant les mêmes symptômes, ce qui suggère une forte composante héréditaire. Cependant, toutes les femmes génétiquement prédisposées ne développent pas la maladie, certaines restant asymptomatiques toute leur vie. Cela démontre que la bombe à retardement génétique doit être déclenchée par des facteurs externes.
Œstrogène comme facteur déclenchant primaire
Chez plus de 85 % des femmes atteintes, la première manifestation de la lipœdème survient lors d'une période de changements hormonaux. Il s'agit typiquement de trois événements de vie :
- Puberté
- grossesse
- Ménopause
Le fait que la lipœdème coïncide si systématiquement avec ces transitions hormonales implique que Œstrogène joue un rôle central.
Pendant la puberté, augmentent les Œstrogène-Le miroir reflète de manière dramatique. C'est à ce moment précis que de nombreuses jeunes filles remarquent que leurs jambes gonflent anormalement et prennent du volume, tandis que leur torse reste mince.
Ceci est souvent négligé à cette époque ou mal interprété comme une prise de poids normale. Si la jeune fille commence en plus la pilule contraceptive, ce qui augmente davantage l'exposition aux œstrogènes, le développement de l'œdème des jambes est souvent accéléré.
Les médecins et les patientes attribuent la prise de poids à la pilule, sans réaliser qu’une lipœdème sous-jacente s'est activée.
Même pendant la grossesse, des changements hormonaux massifs se produisent. Le corps ne produit pas seulement plus Œstrogène, mais aussi un rapport accru de Œstrogène sur Progestérone. De nombreuses femmes atteintes de lipœdème préexistant signalent une aggravation notable de leurs symptômes pendant la grossesse : plus d'œdèmes, plus de douleurs, une progression plus rapide de la maladie. Dans certains cas, le lipœdème se manifeste pour la première fois pendant une grossesse, lorsque la prédisposition génétique était présente, mais ne s'était pas encore déclarée.
En ménopause, la situation est paradoxale : le Œstrogène-Le poids baisse de manière spectaculaire, et pourtant de nombreuses femmes atteintes de lipoedème peuvent connaître une aggravation. Cela pourrait expliquer que ce n'est pas l'absolu Œstrogène-Niveau le problème, mais la fluctuation et le déséquilibre entre Œstrogène et d'autres hormones telles que Progestérone et Testostérone. Si le corps perd son équilibre hormonal, que ce soit en raison de taux élevés ou bas, les symptômes de la lipoedème semblent s'aggraver.
Les mécanismes biologiques par lesquels Œstrogène les causes du lipœdème ne sont pas encore entièrement comprises, mais plusieurs théories ont trouvé un soutien empirique.
Une théorie suggère qu'il s'agit de la densité et de la fonction de Œstrogène-Récepteurs dans le tissu adipeux sous-cutané. Le tissu adipeux des jambes pourrait présenter une densité plus élevée de récepteurs d'œstrogènes que le tissu adipeux ailleurs dans le corps, un „ phénomène local “ plutôt que systémique. Lorsque les œstrogènes se lient à ces récepteurs, ils pourraient déclencher des signaux locaux favorisant la prolifération et l'agrandissement anormaux des adipocytes.
Une autre théorie concerne la fonction capillaire : Œstrogène pourrait augmenter la perméabilité (la capacité de passage) des plus petits vaisseaux sanguins, entraînant la fuite de liquide dans le tissu, ce qui correspond exactement à ce que l'on observe dans la lipodystrophie.
Une nouvelle recherche particulièrement intéressante concerne le métabolisme de la progestérone. Les scientifiques ont un Gen identifié, pour l'enzyme Aldo-céto-réductase encodé. Cette enzyme est responsable du métabolisme de la progestérone.
Femmes avec une Mutation dans ce gène montrer taux de progestérone anormal, en particulier dans le tissu adipeux local.
Ceci pourrait être un facteur décisif, pas seulement le Œstrogène-Niveau, sondern auch die Balance Zwischen Œstrogène et Progestérone dans le tissu adipeux local pourrait être crucial. Un manque de progestérone ou un déséquilibre entre les œstrogènes et la progestérone pourrait alimenter les processus pathologiques de graisse dans la lipodystrophie.
Déséquilibre hormonal et poussées de lipœdème
Un schéma fréquent observé en pratique clinique est le phénomène de „ poussée “ dans le lipœdème. Les patientes signalent que leurs symptômes de lipœdème ne s'aggravent pas continuellement, mais par épisodes ; parfois les symptômes sont stables, puis soudainement, il y a une aggravation spectaculaire avec une augmentation de l'œdème, de la douleur et potentiellement aussi une prise de poids accrue dans la zone touchée.
Ces poussées coïncident souvent avec des changements hormonaux :
- du début ou de l'arrêt de Pilule
- un grossesse ou fausse couche
- Début de Ménopause.
La mécanique de ces poussées semble être liée à un déséquilibre hormonal. Lorsque le corps est placé dans un état où l'œstrogène est élevé et la progestérone faible, ou lorsque les proportions fluctuent de manière chaotique, cela semble „déclencher“ les cellules graisseuses de la lipœdème. Elles se multiplient, elles grossissent et entraînent une aggravation des symptômes.
Ceci explique pourquoi certaines femmes sous contraception hormonale, en particulier sous des contraceptifs dominés par les œstrogènes, connaissent une aggravation de leur lipœdème et pourquoi la périménopause, une période de fluctuations hormonales extrêmes, est particulièrement difficile pour de nombreuses patientes atteintes de lipœdème.
Thérapeutiquement, cette constatation a des implications. Certains experts en lipœdème conseillent aux patientes d'éviter la contraception hormonale ou, du moins, d'expérimenter très prudemment pour voir si un contraceptif particulier aggrave leurs symptômes.
Chez les patientes qui souhaitent avoir des enfants, il est parfois recommandé d'effectuer une liposuccion (aspiration thérapeutique de graisse) avant la grossesse afin de réduire la charge du lipœdème avant les perturbations hormonales de la grossesse.
Stress, cortisol et inflammation
Alors que la recherche hormonale sur la lipœdème dure depuis des décennies, une découverte plus récente est le rôle du stress psychologique.
Les observations cliniques actuelles et les premiers résultats de recherche suggèrent que le stress pourrait être un facteur déclenchant important des poussées de lipœdème, en plus des hormones.
Quand le corps est stressé, que ce soit stress aigu (comme un événement traumatisant ou un événement marquant de la vie) ou Stress chronique (comme la charge professionnelle ou les conflits familiaux), il Cortisol libre. Cortisol, le classique „ hormone du stress “, est une substance propre à l'organisme Corticostéroïde, qui mobilise normalement le corps pour faire face aux défis. Cependant, sous stress chronique, le taux de cortisol reste durablement élevé.
Plusieurs observations cliniques ont montré que les patientes atteintes de lipœdème et souffrant d'un stress psychologique accru connaissent souvent des poussées de lipœdème immédiatement après.
Certains patients signalent qu'après un décès dans la famille, une perte d'emploi ou une rupture, leurs symptômes de lipœdème se sont considérablement aggravés, avec parfois une réaction retardée de plusieurs semaines à quelques mois. Cela suggère un mécanisme biologique par lequel le stress psychologique aggrave la pathologie du lipœdème.
Cortisol est connu comme une hormone pro-inflammatoire qui, lorsqu'elle est chroniquement élevée, entraîne une inflammation systémique.
Le lipœdème est intrinsèquement lié à des processus inflammatoires chroniques dans le tissu adipeux affecté, les adipocytes anormaux du lipœdème étant constamment entourés de médiateurs inflammatoires. Une augmentation de Cortisol-Les miroirs par le stress pourraient amplifier cette inflammation.
En outre, il supprime Cortisol sous une augmentation chronique le système immunitaire, ce qui peut à son tour entraîner des schémas inflammatoires anormaux.
La fonction lymphatique, souvent altérée en cas de lipœdème, pourrait également être affectée par un stress chronique et une augmentation Cortisol être entravé davantage.
stresser et Cortisol influencent également l'axe hormonal lui-même. Le stress chronique peut entraîner Dérèglement des systèmes hypophysaire-hypothalamique-ovarien mener, ce qui à son tour des schémas anormalement élevés d'œstrogènes et de progestérone conduit.
Le stress pourrait à la fois directement (par Cortisol aggraver le lipœdème, tant directement (par l'inflammation) qu'indirectement (par amplification hormonale).
Génétique, hormones, stress : le tableau d'ensemble
La compréhension actuelle du lipœdème est passée d'une simple explication de „ problème de poids “ à un modèle complexe dans lequel plusieurs facteurs interagissent.
La meilleure formulation actuelle est : la prédisposition génétique est nécessaire mais pas suffisante. Il faut un facteur déclencheur, généralement plusieurs facteurs, pour que le lipœdème se manifeste.
Les principaux facteurs déclencheurs sont de nature hormonale :
- Puberté
- Début de la contraception hormonale
- grossesse,
- Périménopause
- Ménopause
Ce sont les points critiques où de nombreuses femmes ayant une prédisposition génétique remarquent leur lipœdème pour la première fois.
Mais des facteurs secondaires jouent également un rôle. Le stress psychologique chronique peut déclencher ou aggraver la lipœdème, probablement par une combinaison d'augmentation du cortisol, d'activation de l'inflammation et de renforcement hormonal secondaire. Le surpoids n'est pas un facteur causal, mais il peut aggraver la symptomatologie.
Une femme en surpoids sans prédisposition génétique au lipœdème ne développera jamais de lipœdème, mais une femme génétiquement prédisposée peut aggraver ses symptômes en raison du surpoids.
Cette complexité explique également pourquoi la lipœdème est si variable. Deux femmes ayant une prédisposition génétique identique peuvent avoir des évolutions totalement différentes, en fonction des déclencheurs hormonaux qu'elles subissent et du stress auquel elles sont exposées.
Une femme pourrait traverser la puberté avec un minimum de symptômes, puis connaître une grossesse qui entraîne une poussée dramatique de lipœdème.
Une autre femme pourrait être minimalement affectée toute sa vie, jusqu'à ce que la ménopause la confronte avec un nouvel élan.
Implications cliniques
Comprendre que l'œstrogène et le stress sont des facteurs pertinents a des implications thérapeutiques :
- Les patientes atteintes de lipœdème doivent être très prudentes dans le choix de leurs contraceptifs. Le passage à un produit œstrogénique faiblement dosé ou à des méthodes de contraception non hormonales pourrait améliorer les symptômes dans certains cas.
- La gestion du stress n'est pas seulement importante pour le bien-être psychologique, elle a aussi une composante médicale directe : un stress chroniquement élevé peut en fait aggraver le lipœdème et doit être abordé activement.
- Un scepticisme diagnostique est indiqué si un test sanguin révèle des niveaux d'œstrogènes „ normaux “, mais qu'une patiente souffre de poussées de lipœdème. Le problème pourrait ne pas résider dans le niveau absolu d'œstrogènes, mais dans la Équilibre entre œstrogène, progestérone et testostérone, ou dans les concentrations hormonales locales dans le tissu adipeux lui-même, non détectées par une analyse de sang.
Un médecin expérimenté en lipœdème fera plus que lire le test sanguin ; il interrogera la patiente sur le stress, les changements de vie et les cycles menstruels. - Thérapeutique par le fait qu'il existe d'autres pistes que la liposuccion et la thérapie de compression. Réduction du stress, Techniques de gestion du stress, potentiellement même adaptations nutritionnelles spécifiques, die den Stabiliser l'équilibre hormonal, pourraient théoriquement améliorer le comportement du lipœdème. Cela fait actuellement l'objet de recherches actives.
Études
Œstrogène
- FANG et al. (2026) - L'impact des hormones sur le développement du lipœdème : une revue systématique de la littérature„
„Le lipœdème semble être une maladie multifactorielle causée principalement par une dérégulation hormonale – en particulier en relation avec les œstrogènes – ainsi que par des composantes métaboliques et potentiellement génétiques. Les résultats soutiennent la requalification du lipœdème en maladie d'origine hormonale, distincte de l'obésité, et soulignent la nécessité de recherches supplémentaires sur les biomarqueurs diagnostiques, les thérapies ciblées et le rôle de la prédisposition génétique.“ - VIANA et al. (juillet 2025) - „La ménopause, un tournant critique dans le lipœdème“„
- KATZER et al. (2021) - „Le lipœdème et le rôle potentiel des œstrogènes dans l'accumulation excessive de tissu adipeux„
Démontre que l'œstrogène favorise l'adipogenèse par activation de l'ERα et augmentation de l'expression du PPARγ - VIANA et al. (juillet 2025) - „Le déficit d'œstrogènes induit par la ménopause amplifie la dysfonction du tissu adipeux en supprimant la signalisation des ERα, en améliorant l'activité des ERβ et en perturbant la fonction mitochondriale.„
„La diminution systémique de l'œstradiol circulant, associée à une production accrue d'œstradiol intracrine dans le tissu adipeux affecté, stimulée par la surexpression de l'aromatase et de la 17β-HSD1 et un déficit en 17β-HSD2, ainsi qu'un déséquilibre favorisant la signalisation des ERβ par rapport aux ERα, crée un microenvironnement pro-inflammatoire, pro-fibrotique et œstrogéno-dominant. Ce milieu hormonal favorise l'hypertrophie des adipocytes, l'inflammation chronique, le remodelage de la matrice extracellulaire et la résistance à la mobilisation lipidique.“ - CIFARELLI et al. (2025) - „Lipœdème : des changements hormonaux chez les femmes à l’intervention nutritionnelle„
Met l'inflammation chronique comme mécanisme principal, mentionne également le "leaky gut" (intestin perméable), souvent causé par une dysbiose ou d'autres perturbations de la barrière intestinale, et se penche sur les mesures anti-inflammatoires et les compléments alimentaires.
„Cet état entraîne une inflammation chronique légère, partiellement due à la translocation de LPS (lipopolysaccharides), composants de la membrane externe des bactéries à Gram négatif, de l'intestin vers la circulation systémique.
Lorsque les LPS circulent dans la circulation sanguine, ils atteignent également les adipocytes, qui produisent ensuite des cytokines pro-inflammatoires telles que le TNF-α, l'IL-6 et l'IL-1β, qui altèrent les fonctions des adipocytes et provoquent une réponse inflammatoire locale significative.“
Le stress et le cortisol
- DINNENDAHL et al. (09.05.2024) - „L'expression du marqueur adipogène est significativement augmentée dans les adipocytes de lipœdème traités aux œstrogènes, différenciés à partir de cellules souches adipeuses in vitro„
„Cette étude suggère que l'expression des récepteurs d'œstrogène (ERs) et de plusieurs enzymes métabolisant les œstrogènes est différente dans les lipœdèmes, et indique que les œstrogènes pourraient jouer un rôle dans la dérégulation du tissu adipeux dans les lipœdèmes.“
Biomarqueurs inflammatoires
- Laura Patton et al. – 27.01.2024 - „Étude observationnelle sur une large population italienne atteinte de lipœdème : profil biochimique et hormonal, évaluation anatomique et clinique, historique autodéclaré„
Plus grande cohorte connue de 360 femmes atteintes de lipœdème en Italie
„ Les tests sanguins normaux n'excluent pas le lipœdème “ - le problème ne réside pas dans le taux hormonal systémique, mais dans le métabolisme hormonal local dans le tissu adipeux - Fühner R. et al. – (07.12.2022) - „Lipœdème : Aperçus sur la morphologie, la physiopathologie et les défis„
„Le lipœdème peut être différencié de l'obésité et du lymphœdème par ses caractéristiques morphologiques et moléculaires uniques.“
Aperçu multidisciplinaire
Cifarelli V. – (2025) - „Lipœdème : Progrès, défis et la voie à suivre„
Comprendre le cycle menstruel
Le cycle menstruel est une danse de quatre semaines entre deux hormones : Œstrogène et Progestérone. Pour comprendre pleinement les effets de ces hormones, il est essentiel de diviser le cycle en ses phases.
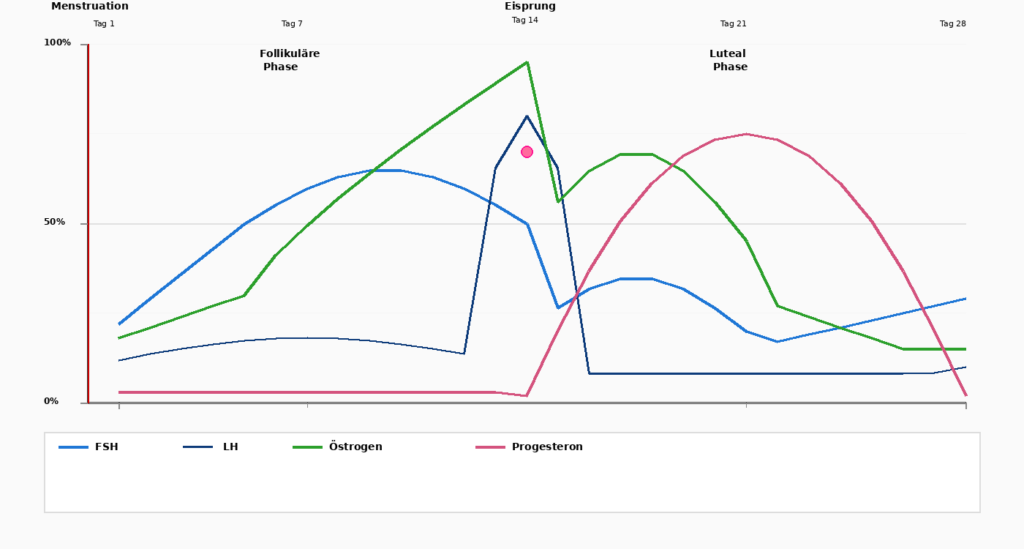
Jour 1–5
Menstruation
Le cycle commence par les menstruations, lorsque la muqueuse utérine accumulée est expulsée. Œstrogène et Progestérone sont à leurs plus bas niveaux.
Journées 1–14
Phase folliculaire
Après les règles commence la Hypophyse, FSH (hormone folliculo-stimulant) qui stimule le développement de l'ovule dans les ovaires. Simultanément commence Œstrogène de monter. Le corps devient plus actif, l'énergie augmente, la muqueuse utérine commence à croître.
Étiquette 14
Ovulation (Ovulation)
Une augmentation spectaculaire de LH (Hormone lutéinisante) déclenche l'ovulation. L'ovule est libéré et se déplace dans les trompes de Fallope. À ce stade, il atteint Œstrogène sa valeur maximale, avant de chuter brusquement. Simultanément, commence Progestérone de monter.
Jours 15–28
Phase lutéale
Après l'ovulation, il domine Progestérone la seconde moitié du cycle. Progestérone prépare la muqueuse utérine au cas où un ovule serait fécondé.
En même temps, il apaise Progestérone le corps : Le sommeil peut s'approfondir, la nervosité diminue. Si l'ovule n'est pas fécondé, il chute Œstrogène et Progestérone se termine clairement à la fin de cette phase et déclenche la menstruation suivante.
Fluctuations hormonales du cycle menstruel
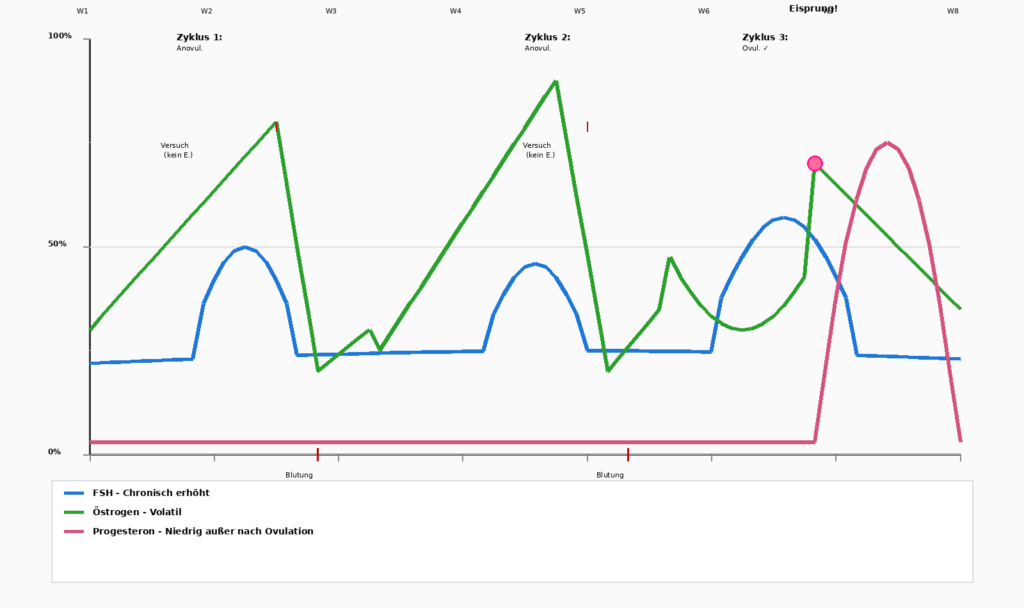
Excès d'œstrogènes – Le subtil déséquilibre
Il est important de noter que ce n'est pas toujours une carence absolue qui est le problème, car il s'agit parfois d'un déséquilibre. Lorsque la progestérone chute, tandis que les œstrogènes restent relativement élevés, on parle de „ dominance œstrogénique “ (relative et non absolue). Cela entraîne :
- Gain de poids
Difficulté à perdre du poids malgré un changement de régime alimentaire - Mal de tête
Maux de tête réguliers ou intenses - Changements d'humeur
Labilité émotionnelle - Tension mammaire
Douleur ou tension mammaire persistante - Ballonnements
Ballonnements accrus - irritabilité
Irritabilité accrue - Règles abondantes
Saignements incontrôlables et abondants
Changements – périménopause à ménopause
Le statut hormonal d'une femme n'est pas statique. Il traverse différentes phases, chacune avec ses propres défis.
- Années fertiles (jusqu'à environ 35 ans)
Œstrogène et Progestérone se trouvent dans un rythme stable. L'ovulation fonctionne de manière constante et les menstruations sont prévisibles. La plupart des femmes présentent moins de symptômes. - Préménopause (35–42 ans)
Progestérone tombe d'abord. Œstrogène reste initialement élevé. Cela conduit aux classiques Syndrome prémenstruelInsomnie, irritabilité extrême, saignements intenses. La vie semble „ impossible “. - Périménopause/Ménopause (42–49 ans)
C'est la phase la plus turbulente. Progestérone reste bas, mais Œstrogène devient volatil : ça monte en flèche puis ça chute soudainement.
Une femme ne sait pas comment elle se sentira d'un jour à l'autre. Parfois, elle a des saignements abondants, parfois aucun. Parfois, elle a de l'énergie, parfois, elle se sent complètement épuisée.
Beaucoup de femmes décrivent cette phase comme „ désagréable “, pire même que le début de la ménopause, car l'imprévisibilité procure un sentiment de „ ne plus être maîtresse “ de la situation.
Mesures en cas de déséquilibres hormonaux et de SPM
La bonne nouvelle est que beaucoup de choses peuvent être faites pour soulager les symptômes hormonaux et améliorer la qualité de vie. L'approche doit cependant être multidimensionnelle.
Principes de diagnostic
La première étape est de comprendre son profil hormonal par des tests.
Les tests sanguins peuvent mesurer les niveaux d'œstrogène, de progestérone, de FSH, de LH et d'autres hormones.
Les tests salivaires sont moins invasifs et peuvent également être informatifs.
Le plus important est de ne pas faire ces tests des jours au hasard, le timing est crucial : la progestérone doit être mesurée pendant Phase lutéale (idéalement vers le jour 21) testé, pas dans le folliculaires Phase.
Nutrition
L'alimentation moderne est trop souvent insuffisante. Des études montrent que les fruits et légumes contiennent aujourd'hui environ 80% moins de vitamines qu'il y a 50 ans. Ce n'est pas un échec des agriculteurs, mais la conséquence, par exemple, d'une agriculture trop intensive, de sols appauvris, d'une faible diversité des variétés, de mauvais moments de récolte, de trajets de transport plus longs. C'est pourquoi il est essentiel de veiller consciemment à un apport suffisant en nutriments.
Stabilité de la glycémie
Une clé pour la santé hormonale est la stabilisation du Glycémie. Les femmes devraient avoir des repas réguliers avec suffisamment protéine manger. Surtout dans le Phase lutéale (seconde moitié du cycle) le corps a besoin de plus de calories et de nutriments.
Gestion du stress et mode de vie
Le stress chronique est l'un des principaux moteurs des déséquilibres hormonaux.
Lorsque une femme est soumise à un stress chronique, la glande surrénale libère constamment Cortisol ab. Ceci entre en compétition pour les ressources avec Progestérone et Testostérone.
La solution n'est pas, „Cortisol “ baisser » (ce qui serait impossible et dangereux sous stress), mais plutôt de réduire les sources de stress. Cela peut signifier lâcher certaines obligations (parfois supposées), fixer des limites ou même reconsidérer sa carrière.
Dormir
Sept à neuf heures de sommeil de qualité ne sont pas un luxe, ils sont essentiels à la production et à la régulation hormonales. Le manque de sommeil exacerbe Progestérone basse exponentielle.
Compléments alimentaires
Bien qu'une bonne alimentation soit la base, les compléments alimentaires utilisés de manière ciblée peuvent soutenir le corps. La clé est la compréhension : les compléments ne remplacent pas une alimentation, mais ils comblent les lacunes laissées par l'agriculture moderne et le mode de vie.
Le complexe Magnésium-Vitamine D3-Vitamine K2
Ces trois substances sont inextricablement liées. Souvent, cependant, elles sont erronément considérées isolément les unes des autres.
La connexion
- magnésium influence plus de 400 processus physiques
- Vitamine D3 (qui est techniquement une hormone, pas une vitamine) favorise l'absorption du calcium
- Vitamine K2 active l'ostéocalcine, la protéine qui intègre le calcium dans la matrice osseuse
Si l'un de ces trois éléments manque ou est même insuffisant, le système ne fonctionnera pas correctement.
Autres nutriments essentiels
- Acides gras oméga-3
Régulation hormonale, santé cardiovasculaire, anti-inflammation, vision - Vitamine B
Soutien du métabolisme hormonal et du système nerveux - Vitamine C et E
Protection antioxydante, formation de collagène - Zinc
Fonction immunitaire et production d'hormones - fer
Particulièrement important chez les femmes menstruées en raison des pertes de sang naturelles - Probiotiques
Santé intestinale, métabolisme hormonal, absorption des nutriments
L'intestin est un organe hormonal souvent négligé. Une grande partie du métabolisme hormonal se déroule dans l'intestin. Un microbiome sain favorise non seulement l'absorption des nutriments, mais aussi la recirculaton hormonale. Les probiotiques (dans un enrobage spécial pour résister à l'acide gastrique) peuvent rétablir l'équilibre intestinal.
Huiles essentielles
Les huiles essentielles sont des substances végétales concentrées qui peuvent agir sur le système nerveux par inhalation et application topique. Elles ne remplacent pas un traitement médical, mais en sont un précieux complément.
Lavande – pour le calme
Propriétés d'action
Régulation de la pression artérielle, stabilisation de la fréquence cardiaque, relaxation musculaire, sédation
Indications
Insomnie, douleurs menstruelles, hypertension artérielle, symptômes associés au SPM
Application
3 à 4 gouttes avec une huile porteuse (coco, jojoba) sur l'abdomen, la nuque ou la plante des pieds. Peut également être utilisé dans un diffuseur.
Ylang-ylang – Régulateur de la pression artérielle et de la libido
Propriétés d'action
Régulation de la pression artérielle, augmentation de la libido, équilibre émotionnel, modulation hormonale
Particularité
Cette huile s'est avérée particulièrement efficace contre l'hypertension artérielle, même dans les cas où les médicaments n'étaient pas suffisants.
Application
2 gouttes sublingual (sur la langue), ou en application topique sur les points de pulsation et la nuque
Magnolia – Adaptogène surrénalien
Propriétés d'action
Soutien des glandes surrénales, réduction du stress, diminution de l'anxiété, soulagement des attaques de panique
Application
Appliquer matin et soir sur la région des reins (bas du dos) avec de l'huile porteuse. Une application régulière sur une période d'un mois montre des effets notables.
Équilibre – Harmonisation et bouffées de chaleur
Propriétés d'action
Stabilisation émotionnelle, équilibre de l'humeur, soulagement des bouffées de chaleur.
Application
4 gouttes avec de l'huile porteuse sur les deux plantes de pieds le matin au réveil.
Sérénité – Détente (nocturne)
Propriétés d'action
Relaxation profonde, aide au sommeil, apaisement mental et émotionnel
Routine
3–4 gouttes avec une huile porteuse sur les pieds avant de dormir pour un sommeil réparateur.
Vétiver et adaptatif
Le vétiver apporte énergie et vitalité. Adaptive est unique, contient du romarin (pour la clarté mentale) mélangé à des composants sédatifs.
Important
Les huiles essentielles doivent toujours être diluées dans une huile porteuse. Le dosage est individuel, certaines femmes réagissent à 2 gouttes, d'autres en nécessitent 4 ou plus.
Une approche intégrative de la santé hormonale
La clé d'une meilleure santé hormonale réside dans une approche intégrative :
- Tests
Connaître ses taux hormonaux, ne pas deviner - Nutrition
Alimentation authentique, régulière, avec suffisamment de protéines et une glycémie stable - Réduire le stress
Identifier et réduire systématiquement le stress chronique - Optimiser le sommeil
7–9 heures consécutivement, à la même heure - Complément alimentaire
Ciblé, basé sur des tests et des symptômes - Aromathérapie
Huiles essentielles pour le soutien émotionnel et physique - Suivi
Documenter les symptômes, vérifier régulièrement les taux hormonaux
L'objectif n'est pas simplement de soulager les symptômes, même si c'est important. L'objectif est d'aider une femme à rester dynamique et vivante jusqu'à 80 ou 90 ans. Sans cette approche intégrative, de nombreuses femmes peuvent avoir l'impression que leur vie est terminée à 50 ou 60 ans. Avec elle, elles peuvent s'épanouir à nouveau.
Établir une base n'est pas compliqué, cela demande simplement de la clarté sur ce dont le corps a besoin et la détermination de le lui donner. Deux minutes par jour pour renforcer la santé influencent chaque autre décision prise ce jour-là.