Inhoudsopgave
De menstruatiecyclus hormonel begrijpen is vaak niet eenvoudig, hij houdt zich niet altijd aan de „regel“ en doet soms wat hij wil.
Het vrouwelijke hormoonmetabolisme is een complex en zeer gevoelig systeem waarbij verschillende organen, zoals de eierstokken, bijnieren, baarmoeder en alvleesklier, samenwerken in een fijn afgestelde hormonale regelcyclus. Een dieper begrip van deze processen is cruciaal om symptomen correct te interpreteren en gerichte maatregelen te nemen.
Het hormoonstelsel
De bijnier, eierstokken, alvleesklier en het maag-darmkanaal vormen samen een netwerk van hormoonproducerende organen.
Hormonen zijn chemische boodschappers en vertegenwoordigen een van de complexe hormonale regelkringen. Deze hormonen geven voortdurend informatie door, vertellen organen wat ze moeten produceren en reguleren talloze processen die essentieel zijn voor ons welzijn.
Als we ons uitsluitend concentreren op één enkel symptoom of één enkel hormoon behandelen, zonder de anderen in acht te nemen, kunnen we het werkelijke probleem gemakkelijk over het hoofd zien. Een voorbeeld: wanneer de bijnier jarenlang onder grote stress heeft geleden veel Cortisol uitkeren kan ze niet genoeg Progesteron En Testosteron produceren. De gevolgen van deze tekortkomingen zijn aanzienlijk.
De hoofd hormonen
Oestrogeen – Het hormoon van vrouwelijkheid
Oestrogeen ist wahrscheinlich das bekannteste weibliche Hormon. Es ist verantwortlich für die Entwicklung sekundärer Geschlechtsmerkmale, sorgt für Rundungen und spielt eine tiefe Rolle in unserem emotionalen und sozialen Verhalten. Es ist das Hormon des Nestbaus, des Wunsches, sich um Familie zu kümmern und Beziehungen zu pflegen.
Differentiatie
Wanneer we het over oestrogeen hebben, hebben we het eigenlijk over een familie van drie verschillende hormonen: Oestradiol, Oestroon En Oestriol.
Ze verschillen fundamenteel in hun chemische structuur, biologische activiteit, hun bronnen in het lichaam en hun fysiologische functies. Begrip van deze verschillen is cruciaal voor effectieve hormoontherapie en het begrijpen waarom vrouwen in de Perimenopauze leiden, hoewel hun oestrogeenbloedonderzoeken er „normaal“ uit kunnen zien.
Oestradiol – Krachthormoon
Oestradiol, chemisch bekend als 17β-oestradiol, is het biologisch meest actieve Oestrogeen en daarom vaak wordt gezien als de „echte“ of „primaire“ Oestrogeen wordt aangeduid. Met een relatieve biologische activiteit van 100 procent is Oestradiol ongeveer twaalf keer sterker dan Oestroon en achtentachtig keer sterker dan Oestriol.
Het wordt voornamelijk in de Granulosacellen de Eierstokken geproduceerd, vooral tijdens de Follikel van de menstruatiecyclus, wanneer de Oestrogeen-concentratie voortdurend toeneemt om de ovulatie te induceren. Gedurende de Luteale fase blijft die Oestradiol-concentratie verhoogd, maar niet zo dramatisch als bij pre-ovulatoir Piek.
De functies van Oestradiol zijn veelzijdig en essentieel voor het leven. Het is het hormoon dat verantwoordelijk is voor de opbouw en proliferatie van het baarmoederslijmvlies, een proces dat nodig is om een bevruchte eicel te ontvangen. Oestradiol reguleert ook het botmetabolisme door activering van Osteoblasten (botvormende cellen) en remming van Osteoclasten (botafbrekende cellen), waardoor een stabiele botdichtheid behouden blijft. Dit is bijzonder belangrijk ter voorkoming van Osteoporose, een groot probleem voor postmenopauzale vrouwen.
Cardiovasculair uit Oestradiol beschermend werkt door bloedvaten te verwijden, de endotheelfunctie te verbeteren en zo de bloeddruk te verlagen en de Cholesterolmetabolisme verbetert. In de hersenen speelt Oestradiol een cruciale rol voor cognitie, geheugen en neuroplasticiteit, het vermogen van het brein om nieuwe zenuwbanen te vormen. Het bevordert de Serotonineproductie, wat belangrijk is voor de stemming. Ook seksuele functie en Lubrificatie zijn sterk van Oestradiol afhankelijk.
In de menstruatiecyclus volgt Oestradiol een karakteristiek patroon: laag tijdens de menstruatie (10-20 pg/mL), stijgt dan tijdens de Follikel en, bereikt een piek van 200-400 pg/mL kort voor de ovulatie, en blijft dan gedurende de Luteale fase verhoogd op een gemiddeld niveau (100-150 pg/mL).
Vanaf heden Perimenopauze wordt dit patroon chaotisch, want de Oestradiol-Waarden kunnen sterk fluctueren, soms extreem hoog, soms onverwacht laag. Na de Menopauze zinken die Oestradiol-Spiegel dramatisch naar minder dan 20 pg/mL en blijven daar.
Oestroon – Back-up hormoon
Oestroon, chemisch sterk gelijkend op oestradiol, maar met slechts een kleine structurele afwijking. Het is ongeveer twaalf keer zwakker dan Oestradiol. Ondanks deze lagere potentie speelt Oestroon een bescheiden rol tijdens de voortplantingsjaren, maar wordt steeds belangrijker tijdens de menopauze.
In tegenstelling tot Oestradiol, dat voornamelijk door de Eierstokken geproduceerd wordt, ontstaat Oestroon voornamelijk door perifere omzetting van Androstenedion, een voorloper uit de bijnieren, voornamelijk in vetweefsel, huid en lever.
Dit is de reden waarom zwaarlijvige vrouwen de neiging hebben tot hogere Oestroon-Spiegel hebben, vooral na de Menopauze.
Tijdens de reproductieve jaren draagt Oestroon slechts ongeveer vijftien tot twintig procent bijdraagt aan de totale oestrogeniteit. Zijn biologische werking is veel zwakker. Het is minder effectief in de proliferatie van het baarmoederslijmvlies, minder effectief voor botdichtheid, cardiovasculaire en neurologische beschermende effecten dan Oestradiol.
Echter, oestroon behoudt enkele basale oestrogene effecten, en met het toenemen van de leeftijd wordt zijn rol steeds belangrijker.
Na de menopauze vindt er een dramatische verschuiving plaats: de eierstokken produceren nauwelijks nog Oestrogeen, maar het vetweefsel gaat door Oestroon vrij.
Bij veel postmenopauzale vrouwen wordt Oestroon eigenlijk de belangrijkste bron van oestrogeeneffecten in het lichaam. Dit heeft zowel positieve als negatieve gevolgen.
Positief is dat vrouwen met overgewicht na de menopauze mogelijk betere botmineraaldichtheid hebben, een fenomeen dat bekend staat als „vet beschermt botten“.
Negatief is echter dat Oestroon continu en asynchroon werkt. Anders dan Oestradiol, die tijdens de menstruatie afbreekt (en de cellen een „rustfase“ geeft), wordt het lichaam door constant Oestroon blootgesteld aan een aanhoudende proliferatieve stimulatie.
Dit is geassocieerd met een verhoogd risico op borstkanker en baarmoederkanker, een reden waarom zwaarlijvige postmenopauzale vrouwen een verhoogd kankerrisico hebben.
Het patroon van de cyclus van Oestroon is veel stabieler dan dat van Oestradiol, met slechts lichte schommelingen gedurende de menstruatiecyclus. Dit komt doordat het afkomstig is van perifere weefsels die niet cyclisch gereguleerd zijn zoals de eierstokken.
Östreol – Zwangerschapshormoon
Oestriol is de zwakste van de drie Oestrogenen, ongeveer tachtig keer zwakker dan Oestradiol en zes keer zwakker dan Oestroon.
Zijn chemische structuur verschilt door een extra Hydroxyl-groep, die dat bij het lichaamsmetabolisme laat ontstaan.
De sleutel tot begrip van Oestriol ligt echter niet in de zwakke potentie ervan in de niet-zwangere toestand, maar in de enorme betekenis ervan tijdens de zwangerschap.
Buiten een zwangerschap is Oestriol praktisch niet detecteerbaar is in het bloed van een vrouw en geen klinische betekenis heeft. Een bloedtest voor Oestriol bij een niet-zwangere vrouw zinloos zou zijn.
De situatie verandert echter radicaal tijdens de zwangerschap. Oestriol wordt voornamelijk geproduceerd door de foetale lever en de placenta, niet door de moeder.
De productie ervan is direct afhankelijk van de foetale activiteit en het foetale welzijn. Dit maakt Oestriol als waardevolle monitoringmarker tijdens de zwangerschap.
De functie van Oestriol in de zwangerschap is gespecialiseerd: het bevordert de verwijding van bloedvaten in de Placenta, verbetert zo de doorbloeding en maakt betere voedingsstofopname voor de foetus mogelijk.
Het draagt bij aan de voorbereiding van de baarmoeder op de bevalling door de elasticiteit van de Myometrium (baarmoederspier) verhoogd.
Interessant genoeg is Oestriol minder sterk proliferatief voor het Endometrium als Oestradiol, zwangerschap is niet de tijd voor Endometrium-Groei (baarmoederslijmvlies), wat suggereert dat zwangere vrouwen niet hetzelfde risico op baarmoederhalskanker lopen als vrouwen met chronisch verhoogde Oestroon.
Oestriol speelt ook een belangrijke rol bij fetale immunotolerantie, het helpt het immuunsysteem van de moeder om de genetisch „buitenlandse“ foetus niet af te stoten.
De Oestriol- Spiegel stijgen continu tijdens zwangerschap: van praktisch nul in week 8, tot ongeveer 5 ng/mL in week 20, tot ongeveer 20 ng/mL in week 30, en tenslotte tot 30-50 ng/mL in week 40 - een enorme stijging. Na de bevalling dalen oestriol-spiegels snel weer naar onmeetbare waarden, omdat de placenta is verwijderd.
Klinisch wordt Oestriol wordt gebruikt als onderdeel van de triple screening in de zwangerschap tussen de 16e en 18e zwangerschapsweek. Een lage oestriolwaarde kan wijzen op een chromosoomafwijking zoals het syndroom van Down. Echter, een lage oestriolwaarde is niet definitief, veel vrouwen met lage waarden baren volledig gezonde baby's. Het is een screeningsinstrument, geen diagnostisch instrument en wordt niet vergoed door de ziektekostenverzekering, maar moet als individuele gezondheidsdienst (IGeL) zelf betaald worden.
De volgende waarden werden uit het prenatale bloed bepaald:
- Alfa-foetoproteïne (AFP)
- vrij β-HCG (humaan choriongonadotrofine)
- ongeconjugeerd oestriol (uE3)
Deze waarden worden samen met de moederlijke leeftijd, dem Zwangerschapsduur en andere factoren zoals gewicht en medische voorgeschiedenis gebruikt om het Risico op chromosomale afwijkingen bij het ongeboren kind te berekenen. Dit omvat voornamelijk:
- Syndroom van Down (Trisomie 21) – Erkenningspercentage ca. 74 %
komt voor bij 1 op de 600 levendgeborenen; is geen ziekte, maar een onveranderlijke genetische afwijking die de fysieke en mentale ontwikkeling beïnvloedt en gebaseerd is op een willekeurige verkeerde verdeling van chromosomen tijdens de eicelvorming. - Edwards-syndroom (trisomie 18) – Erkenningspercentage ca. 70 %
komt voor bij 1 op de 5.500 levendgeborenen en leidt tot ernstige ontwikkelingsstoornissen en talrijke misvormingen; behandeling is symptomatisch en gericht op het verlichten van de klachten.
De helft van de pasgeborenen sterft binnen zes dagen, slechts 5 tot 10 procent overleeft een jaar, en ongeveer 15 procent bereikt de leeftijd van vijf jaar. - Neurale buisdefecten (NRD, bijv. Spina bifida) – Detectiegraad ca. 80 %
komt voor bij 1 op 1.000 levendgeborenen; aangeboren misvormingen van het centrale zenuwstelsel, die ontstaan door een onvolledige sluiting van de neurale buis tijdens de vroege embryonale ontwikkeling, meestal tussen de 22e en 28e dag na de bevruchting.
De neurale buis ontwikkelt zich uit de neurale plaat en vormt later de hersenen, het ruggenmerg, de wervelkolom en de schedel. Bij een neurale buisdefect blijft de sluiting uit, wat kan resulteren in open of gesloten misvormingen.
Vergelijking en klinische implicaties
De drie Oestrogenen kunnen als gespecialiseerde gereedschappen worden beschouwd, die elk een andere taak uitvoeren.
Oestradiol is de belangrijkste speler tijdens de reproductieve jaren, verantwoordelijk voor de opbouw van het slijmvlies, botdichtheid, cardiovasculaire bescherming en neurologische functie.
Oestroon het zwakke back-upsysteem dat tijdens de reproductieve jaren slechts een kleine rol speelt, maar na de menopauze de belangrijkste bron wordt, met al zijn positieve en negatieve gevolgen.
Oestriol is een zeer gespecialiseerd hormoon dat voornamelijk relevant is tijdens de zwangerschap.
Het begrijpen van deze verschillen is cruciaal om te begrijpen waarom bloedonderzoeken soms verwarrend kunnen zijn.
Een vrouw in de Perimenopauze zou normaal of zelfs hoog Totaal oestrogeen-spiegels bestaan, maar als deze primair uit Oestroon bestaan (als gevolg van anovulatie en perifere verhoogde omzetting), terwijl het biologisch actievere Oestradiol is laag, zal het toch de symptomen van een Oestrogeen-Mangel ervaren. Ze zal klagen over opvliegers, hoofdpijn, botpijn en geheugenverlies, niet omdat ze geen Oestrogeen hoed, maar omdat ze niet het juiste Oestrogeen heeft.
In de Perimenopauze is een veelvoorkomende situatie dat vrouwen met anovulatoire cycli een relatief normale of zelfs hoge Oestroon-Spiegel vertonen, maar een laag Oestradiol-Spiegel, omdat er geen ovulatie is en dus geen grote door de eierstokken geproduceerde hoeveelheid Oestradiol. Dit verklaart waarom vrouwen in deze fase toch kunnen lijden ondanks „normale“ oestrogeenspiegels.
Therapeutisch gezien heeft dit implicaties. Als hormoonvervangingstherapie noodzakelijk is, wordt typisch Oestradiol gebruikt, niet Oestroon, omdat oestradiol het biologisch actieve hormoon is dat de meeste beschermende effecten biedt.
Sommige traditionele HRT-preparaten bevatten geconjugeerd Oestrogenen, wat een mengsel is van Oestradiol, Oestroon En Oestriol zijn, hoewel Oestriol nuteloos is bij niet-zwangere vrouwen, is de aanwezigheid ervan in traditionele preparaten een historische toevalligheid, geen therapeutische reden.
Diagnostisch gezien betekent dit dat bij verdenking op een hormoontekort of hormonale onevenwichtigheid, niet zomaar „Oestrogeen“gemeten moest worden, maar specifiek Oestradiol, Oestroon En Progesteron in de juiste cyclusfasen.
Eén enkele test is vaak niet voldoende, meerdere tests over meerdere cycli heen kunnen nodig zijn om het patroon te begrijpen. De symptomen van een vrouw zijn vaak betrouwbaarder dan een enkele bloedtest, vooral in de Perimenopauze, wanneer de hormonen chaos veroorzaken.
Functies van oestrogeen
- Slijmvliesgezondheid
Vochtige slijmvliezen in de mond, ogen en vagina - Botstabiliteit
Calciuminzet en botdichtheid - Hart- en vaatstelsel
Gefaseerde elasticiteit en bloeddrukregulatie - Emotioneel welzijn
Sfeer, motivatie en zinnelijkheid
Oestrogeen wordt voornamelijk geproduceerd in de eerste helft van de menstruatiecyclus. De taak ervan begint direct na de menstruatie: het stimuleert de baarmoeder om haar slijmvlies op te bouwen, vergelijkbaar met het bekleden van een wattenlaagje, klaar om een bevruchte eicel zachtjes op te vangen.
Als de vrouw ouder wordt en in de Premenopauze inträde, börjar Oestrogeen te zinken. Dit leidt tot tal van symptomen die vaak oorzakelijk worden overzien:
- Hoofdpijn
- slaapproblemen
- prikkelbaarheid
- Opvliegers
… het algemene gevoel dat het lichaam „uit elkaar valt“.
Belangrijke conclusie
Veel vrouwen melden hoge bloeddruk of schouderpijnFrozen schouder), die in verband staan met oestrogeentekort.
Een lage Oestrogeenspiegel kan bijdragen aan een hoge bloeddruk, omdat de bloedvaten hun elasticiteit verliezen. Schouderpijn ontstaat omdat er veel in de schouder Oestrogeenreceptoren aanwezig zijn, en zonder voldoende Oestrogeen kunnen deze gewrichten en spieren lijden.
Progesteron – Het rusthormoon
Terwijl Oestrogeen het hormoon van de eerste cyclushelft is Progesteron het hormoon van de tweede helft. Na de eisprong (die midden in de cyclus plaatsvindt) Progesteron vrijgegeven uit het corpus luteum, het restant van het follikel na de ovulatie.
Progesteron vertelt de baarmoeder dat er genoeg slijmvlies is opgebouwd en bereidt dit zo voor dat een bevruchte eicel kan innestelen.
Progesteron is het hormoon dat kalmeert, helpt slapen en de prikkelbaarheid van de zenuwen reguleert. Vrouwen die kampen met een progesterontekort melden vaak dat ze zich „constant gespannen“ voelen, dat kleine dingen hen irriteren en dat ze in de tweede helft van hun cyclus slecht slapen.
Progesteron is vaak het eerste hormoon dat minder wordt aangemaakt. Een vrouw kan nog jaren haar menstruatie hebben, maar geen echte ovulatie, wat betekent dat ze weinig tot geen Progesteron meer produceert.
In derartige gevallen kan het baarmoederslijmvlies ongecontroleerd groeien, wat leidt tot hevige bloedingen, die de vrouw in verwarring brengen omdat ze niet begrijpt waarom de hoeveelheid zo enorm is.
Tekenen van progesterontekort
Als een vrouw onder
- extreme slapeloosheid
- sterke prikkelbaarheid
- hevige menstruatiepijn
- Ongecontroleerde stemmingswisselingen
- onverklaarbare angststoornissen
leidt, vooral als deze symptomen nieuw zijn of verergerd zijn, is progesterontekort vaak de oorzaak.
Paradoxaal genoeg herkennen artsen dit vaak niet, omdat ze zich richten op de regelmatige menstruatiecyclus, niet op de afwezigheid van de ovulatie.
Testosteron – Energie en Kracht
Hoewel Testosteron wordt deels ook door vrouwen geproduceerd Testosteron. Het geeft energie, helpt bij het opbouwen van spieren, verbetert de stofwisseling en draagt bij aan het libido.
Voldoende testosteron wordt geassocieerd met vitaliteit en het gevoel dat je „door kunt gaan“.
Wanneer een vrouw een te laag testosterongehalte heeft, voelt ze zich vaak moe en lusteloos. Het probleem wordt verergerd wanneer chronische stress de bijnier overbelast: dan kan de bijnier niet genoeg testosteron aanmaken om het tekort van de eierstokken aan te vullen.
Cortisol – Het overlevingshormoon
Cortisol het stresshormoon dat door de bijnier wordt uitgescheiden. In momenten van grote stress Cortisol het activeert de „vecht of vlucht“-modus, wat helpt om crises te doorstaan.
Het probleem ontstaat wanneer Cortisol chronisch verhoogd blijft:
- Aanhoudend verhoogde bloedsuiker
- verhoogt de bloeddruk
- „steelt“ middelen die de bijnier nodig heeft voor de productie van Progesteron En Testosteron ontbreken
Dit creëert een vicieuze cirkel:
Chronische stress → hoog Cortisol te weinig Progesteron En Testosteron → verminderde stressbestendigheid → nog hoger Cortisol.
De vrouw voelt zich gevangen, uitgeput en kan de spiraal niet ontvluchten.
Veroorzaken oestrogeen en stress lipoedeem?
De vraag naar de oorzaken van lipoedeem is een van de centrale vragen voor getroffen vrouwen en artsen. Decennialang werd deze ziekte over het hoofd gezien of verklaard met een gebrek aan wilskracht, waarbij men zei: „Je moet gewoon afvallen!“
Vandaag de dag weet men dat lipoedeem een biologische aandoening is waarbij genetische aanleg en hormonale factoren samenwerken. Beide Oestrogeen also lijken stress een belangrijke rol te spelen bij het ontstaan en verergeren van deze aandoening.
Basisprincipes van genetica en hormoon-triggers
Lipedemie is een chronische aandoening van het onderhuidse vetweefsel, gekenmerkt door abnormale proliferatie en pathologische accumulatie van vetcellen, meestal in de benen of soms in de armen. De billen en het bovenlichaam blijven normaal gesproken gespaard, wat leidt tot een kenmerkende verhouding: slank bovenlichaam, maar volumineuze benen. De aandoening treft voor meer dan 95 procent vrouwen, wat sterk wijst op een hormonale component.
Om de oorzaken van lipoedeem te begrijpen is het nodig om onderscheid te maken tussen twee verschillende biologische niveaus, namelijk genetische aanleg en hormonale triggers.
Een belangrijke bevinding uit modern onderzoek is dat genetische aanleg alleen niet voldoende is om lipoedeem te veroorzaken; er is een trigger nodig.
Studies tonen aan dat tot wel 60 procent van de getroffen vrouwen familieleden met dezelfde symptomen heeft, wat duidt op een sterke erfelijke component. Niet alle genetisch aanlegde vrouwen worden echter ziek, sommigen blijven een leven lang symptoomvrij. Dit toont aan dat de genetische „tijdbom“ eerst door externe factoren geactiveerd moet worden.
Oestrogeen als primaire uitlokkende factor
Bij meer dan 85 procent van de getroffen vrouwen treedt de eerste uitbraak van lipoedeem op tijdens een periode van hormonale veranderingen. Dit zijn doorgaans drie levensgebeurtenissen:
- Puberteit
- zwangerschap
- Menopauze
Het feit dat de lipoedeem consistent samenvalt met deze hormonale overgangen impliceert dat Oestrogeen speelt een centrale rol.
Tijdens de puberteit neemt de Oestrogeen-Spiegel dramatisch an. Precies op dit moment merken veel jonge meisjes dat hun benen abnormaal opzwellen en in volume toenemen, terwijl hun bovenlichaam slank blijft.
Dit wordt vaak over het hoofd gezien in deze periode of verkeerd geïnterpreteerd als normale gewichtstoename. Als het meisje dan ook nog begint met de anticonceptiepil, wat de oestrogeenblootstelling verder verhoogt, wordt de ontwikkeling van lipoedeem vaak versneld.
Artsen en patiënten schrijven de gewichtstoename toe aan de pil, zonder te beseffen dat een onderliggende lipoedeemaandoening tot leven is gekomen.
Ook tijdens de zwangerschap treden er enorme hormonale veranderingen op. Het lichaam produceert niet alleen meer Oestrogeen, maar ook een verhoogde verhouding van Oestrogeen naar Progesteron. Veel vrouwen met reeds bestaand lipoedeem melden een duidelijke verergering van hun symptomen tijdens de zwangerschap: meer zwelling, meer pijn, een snellere progressie van de aandoening. In sommige gevallen manifesteert lipoedeem zich voor het eerst tijdens een zwangerschap, wanneer de genetische aanleg aanwezig was, maar nog niet tot uiting was gekomen.
In de menopauze is de situatie paradoxaal: de Oestrogeen-Spiegel daalt dramatisch, en toch kunnen veel vrouwen met lipoedeem een verslechtering ervaren. Dit zou kunnen verklaren dat niet de absolute Oestrogeen-hoe ernstig het probleem is, maar de fluctuatie en het onevenwicht tussen Oestrogeen en andere hormonen zoals Progesteron En Testosteron. Als het lichaam uit balans raakt door hormonen, of het nu gaat om hoge of dalende spiegels, lijken lipoedeem-symptomen te verergeren.
De biologische mechanismen waarover Oestrogeen De precieze oorzaken van lipoedeem zijn nog niet volledig begrepen, maar verschillende theorieën hebben empirische ondersteuning gevonden.
Een theorie stelt dat het gaat om de dichtheid en functie van Oestrogeen-Receptoren dat in het onderhuidse vetweefsel terechtkomt. Het vetweefsel in de benen zou een hogere dichtheid aan oestrogeenreceptoren kunnen hebben dan vetweefsel elders in het lichaam, een „lokaal fenomeen“ in plaats van een systemisch. Wanneer oestrogeen zich aan deze receptoren bindt, zou het lokale signalen kunnen uitlokken die leiden tot abnormale proliferatie en vergroting van vetcellen.
Een andere theorie betreft de capillaire werking: Oestrogeen zou de permeabiliteit (doorlaatbaarheid) van de kleinste bloedvaten kunnen verhogen, wat leidt tot lekkage van vocht in het weefsel, wat precies is wat wordt waargenomen bij lipoedeem.
Een bijzonder interessant nieuw onderzoeksresultaat betreft de Progesteronmetabolisme. Wetenschappers hebben een Gene geïdentificeerd, dat voor het enzym Aldo-ketoreductase codiert. Dit enzym is verantwoordelijk voor het metabolisme van progesteron.
Vrouwen met een Mutatie in dit gen tonen abnormale progesteronspiegels, met name in lokaal vetweefsel.
Dit zou een doorslaggevende factor kunnen zijn, niet alleen de Oestrogeen-Niveau, maar ook de balans tussen Oestrogeen En Progesteron in het lokale vetweefsel zou cruciaal kunnen zijn. Een tekort aan progesteron of een onevenwicht tussen oestrogeen en progesteron kan de pathologische vetprocessen bij lipoedeem aansturen.
Hormonale disbalans en lipoedeemopvlammingen
Een veelvoorkomend patroon dat in de klinische praktijk wordt waargenomen, is het „opflakkering“-fenomeen bij lipoedeem. Patiënten melden dat hun lipoedeem-symptomen niet continu verergeren, maar in episodes optreden, waarbij de symptomen soms stabiel zijn, en vervolgens plotseling een dramatische verergering optreedt met toegenomen zwelling, pijn en mogelijk ook toegenomen gewichtstoename in het getroffen gebied.
Deze opwellingen vallen vaak samen met hormonale veranderingen:
- het begin of de afzetting van de Pillen
- één zwangerschap of Miskraam
- Begin van de Menopauze.
De mechaniek achter deze opwellingen lijkt verband te houden met hormonale onevenwichtigheden. Wanneer het lichaam in een staat wordt gebracht waarin oestrogeen hoog is en progesteron laag is, of waarin de verhoudingen chaotisch schommelen, lijkt dit de lipoedeem-vetcellen te „triggeren“. Ze vermenigvuldigen zich, ze vergroten, en leiden tot verergerde symptomen.
Dit verklaart waarom sommige vrouwen met hormonale anticonceptie, vooral met oestrogeendominante anticonceptiemiddelen, een verergering van hun lipoedeem ervaren en waarom de perimenopauze, een periode van extreme hormonale fluctuaties, voor veel lipoedeempatiënten bijzonder moeilijk is.
Therapeutisch gezien heeft deze bevinding implicaties. Sommige lipoedeemma-experts adviseren patiënten om hormonale anticonceptie te vermijden of er in ieder geval heel voorzichtig mee te experimenteren om te zien of een bepaald middel hun symptomen verergert.
Bij patiëntes met een kinderwens wordt in sommige gevallen aangeraden om een liposuctie (therapeutische vetverwijdering) uit te voeren vóór een zwangerschap, om de belasting door lipoedeem te verminderen voordat de hormonale turbulentie van de zwangerschap optreedt.
Stress, cortisol en ontsteking
Hoewel hormonaal onderzoek naar lipoedeem al tientallen jaren loopt, is een recentere ontdekking de rol van psychologische stress.
Huidige klinische waarnemingen en eerste onderzoeksresultaten suggereren dat stress, naast hormonen, een belangrijke triggerfactor kan zijn voor lipoedeem-aanvallen.
Wanneer het lichaam onder stress staat, hetzij acute stress (zoals een traumatische gebeurtenis of een belangrijke levensgebeurtenis) of chronische stress (die professionele belasting of familiaire conflicten) , zet hij Cortisol vrij. Cortisol, het klassieke „stresshormoon“, is een lichaamseigen Corticosteroïd, die het lichaam normaal gesproken mobiliseren om met uitdagingen om te gaan. Onder chronische stress blijft het cortisolniveau echter permanent verhoogd.
Verschillende klinische observaties hebben uitgewezen dat lipoedeempatiënten die lijden aan verhoogde psychische stress, hierna vaak lipoedeem-opflakkeringen ervaren.
Sommige patiënten melden dat na een sterfgeval binnen de familie, een ontslag of een scheiding hun lipoedeem symptomen dramatisch verslechterden, soms met een vertraagde reactie van weken tot enkele maanden. Dit suggereert een biologisch mechanisme waardoor psychische stress die de lipoedeempathologie verergert.
Cortisol bekend staat als een pro-inflammatoir hormoon dat bij chronische verhogingen leidt tot systemische ontsteking.
Lipoedeem zelf gaat gepaard met chronische ontstekingsprocessen in het getroffen vetweefsel, waarbij abnormale lipoedeem-vetcellen voortdurend worden omgeven door ontstekingsmediatoren. Een verhoging van de CortisolSpiegels door stress zou deze ontsteking kunnen versterken.
Bovendien onderdrukt Cortisol onder chronische verhoging het immuunsysteem, wat op zijn beurt kan leiden tot abnormale ontstekingspatronen.
Ook de lymfefunctie, die bij lipoedeem vaak is aangetast, kan door chronische stress en verhoogd Cortisol verder belemmerd worden.
Stress En Cortisol beïnvloeden ook de hormonale as zelf. Chronische stress kan leiden tot Dysregulatie van het hypofyse-hypothalamus-ovarium-systeem leiden, wat weer leidt tot abnormale oestrogeen- en progesteronpatronen leidt.
Stress zou zowel direct (door Cortisol verslechteren, zowel direct (door ontsteking) als indirect (door hormonale versterking).
Genetica, hormonen, stress als totaalbeeld
Het huidige begrip van lipoedeem is geëvolueerd van een simpele verklaring van „gewichtsproblemen“ naar een complex model waarin meerdere factoren met elkaar interageren.
De beste huidige formulering is: Genetische aanleg is noodzakelijk, maar niet voldoende. Er is een uitlokkende factor nodig, meestal meerdere factoren, om lipoedeem tot uiting te laten komen.
De primaire triggers zijn van hormonale aard:
- Puberteit
- Beginnen met hormonale anticonceptie
- Zwangerschap,
- Perimenopauze
- Menopauze
Dit zijn de kritieke punten waarop veel vrouwen met een genetische aanleg hun lipoedeem voor het eerst opmerken.
Maar ook secundaire factoren spelen een rol. Chronische psychische stress kan de lipoedeem triggeren of verergeren, waarschijnlijk door een combinatie van verhoogd cortisol, activatie van ontstekingen en secundaire hormonale versterking. Overgewicht is geen oorzakelijke factor, maar kan de symptomen wel verergeren.
Een vrouw met overgewicht zonder genetische aanleg voor lipoedeem zal nooit lipoedeem ontwikkelen, maar een genetisch aanlegde vrouw kan door overgewicht haar symptomen verergeren.
Deze complexiteit verklaart ook waarom lipoedeem zo variabel is. Twee vrouwen met dezelfde genetische aanleg kunnen een volledig verschillende ziektegeschiedenis hebben, afhankelijk van welke hormoontriggers ze ervaren en aan welke stress ze worden blootgesteld.
Een vrouw kan de puberteit doorkomen met minimale symptomen, maar vervolgens een zwangerschap doormaken die leidt tot een dramatische opflakkering van lipoedeem.
Een andere vrouw kan haar hele leven minimaal worden beïnvloed, totdat de menopauze haar met een nieuwe golf confronteert.
Klinische implicaties
Begrijpen dat oestrogeen en stress relevante factoren zijn, heeft therapeutische implicaties:
- Patiënten met lipoedeem moeten uiterst voorzichtig zijn bij het kiezen van anticonceptiemiddelen. Overstappen op een product met een laag oestrogeengehalte of op niet-hormonale anticonceptiemethoden kan in sommige gevallen de symptomen verbeteren.
- Stressmanagement is niet alleen belangrijk voor het psychisch welzijn, maar heeft ook een directe medische component: chronische verhoogde stress kan lipoedeem daadwerkelijk verslechteren en moet actief worden aangepakt.
- Diagnostische scepsis is op zijn plaats wanneer een bloedtest „normale“ oestrogeenspiegels aangeeft, maar een patiënt last heeft van lipoedeemopvlammingen. Het probleem ligt mogelijk niet in het absolute oestrogeenniveau, maar in de Balans tussen oestrogeen, progesteron en testosteron, of in de lokale hormoonconcentraties in het vetweefsel zelf, die niet kunnen worden vastgesteld met een bloedtest.
Een ervaren lipödemarts zal meer doen dan alleen de bloedtest lezen; hij zal de patiënte ondervragen over stress, levensveranderingen en menstruatiepatronen. - Therapeutisch, dat er naast liposuctie en compressietherapie nog andere benaderingen zijn. Stressvermindering, Stressmanagementstechnieken, mogelijk zelfs specifieke voedingsaanpassingen, die den Hormonhuishouding stabiliseren, theoretisch het lipoedeemgedrag kunnen verbeteren. Dit wordt momenteel actief onderzocht.
Studies
Oestrogeen
- FANG et al. (2026) - Invloed van hormonen op de ontwikkeling van lipoedeem: een systematische literatuurreview„
„Lipödemen lijken een multifactoriële aandoening te zijn die voornamelijk wordt veroorzaakt door hormonale disregulatie – met name in verband met oestrogeen – evenals door metabole en mogelijke genetische componenten. De bevindingen ondersteunen de herclassificatie van lipoedeem als een hormonaal beïnvloede aandoening die verschilt van obesitas, en benadrukken de behoefte aan verder onderzoek naar diagnostische biomarkers, gerichte therapieën en de rol van genetische aanleg.“ - VIANA et al. (07.2025) - „Menopauze als een Kritiek Keerpunt bij Lipedemen“„
- KATZER e.a. (2021) - „Lipedema en de Potentiële Rol van Oestrogeen bij Overmatige Ophoping van Vetweefsel„
Toont aan dat oestrogeen adipogenese bevordert via ERα-activering en PPARγ-expressieverhoging - VIANA et al. (07.2025) - „Meno-geïnduceerde oestrogeentekort versterkt de disfunctie van vetweefsel door de ERα-signalering te onderdrukken; de ERβ-activiteit te verhogen; en de mitochondriale functie te verstoren.„
„De systemische daling van circulerend oestradiol, gecombineerd met verhoogde intracriene oestradiolproductie in het getroffen vetweefsel, aangedreven door overexpressie van aromatase en 17β-HSD1 en een tekort aan 17β-HSD2, samen met een onevenwicht dat ERβ-signalering ten gunste van ERα-signalering begunstigt, creëert een pro-inflammatoir, profibrotisch en oestrogeendominant micro-omgeving. Dit hormonale milieu bevordert adipocytenhypertrofie, chronische ontsteking, remodellering van de extracellulaire matrix en resistentie tegen lipide mobilisatie.“ - CIFARELLI et al. (2025) - „Lipödem: Van hormonale veranderingen bij vrouwen tot voedinginterventie„
Toont chronische ontsteking als kerkmeganisme, vermeldt ook een "leaky gut" (doorlaatbare darm), vaak veroorzaakt door dysbiose of andere darmbarrièrestoornissen, en gaat dieper in op ontstekingsremmende maatregelen en supplementen.
„Deze toestand leidt tot een chronische, laaggradige ontsteking, die gedeeltelijk wordt veroorzaakt door de translocatie van LPS (lipopolysachariden), componenten van de buitenste membraan van Gram-negatieve bacteriën, vanuit de darm naar de systemische circulatie.
Wanneer LPS door de bloedbaan circuleert, bereikt het ook adipocyten, die vervolgens pro-inflammatoire cytokines zoals TNF-α, IL-6 en IL-1β produceren, die de functie van de adipocyten veranderen en een significante lokale ontstekingsreactie veroorzaken.“
Stress en cortisol
- DINNENDAHL et al. (09.05.2024) - „De expressie van de adipogene marker is significant verhoogd in lipoedeem adipocyten behandeld met oestrogeen, gedifferentieerd uit adipogenische stamcellen in vitro„
„Deze studie suggereert dat de expressie van ER's en verschillende oestrogeenmetaboliserende enzymen verschilt bij lipoedeem, en suggereert dat oestrogeen betrokken zou kunnen zijn bij de dysregulatie van vetweefsel bij lipoedeem.“
Ontstekingsbiomarkers
- Laura Patton c.s. – 27-01-2024 - „Observationele studie bij een grote Italiaanse populatie met lipoedeem: biochemisch en hormonaal profiel, anatomische en klinische evaluatie, zelfgerapporteerde geschiedenis„
Grootste bekende cohortstudie met 360 vrouwen met lipoedeem in Italië
„Normale bloedonderzoeken sluiten lipoedeem niet uit“ - het probleem ligt niet in het systemische hormoonniveau, maar in de lokale hormoonstofwisseling in het vetweefsel - Fühner R. e. a. – (07.12.2022) - „Lipedem: Inzichten in Morfologie, Pathofysiologie en Uitdagingen„
„Lipoedeem kan worden onderscheiden van obesitas en lymfoedeem op basis van zijn unieke morfologische en moleculaire kenmerken.“
Multidisciplinair overzicht
Cifarelli V. – (2025) - „Lipedemen: Vooruitgang, Uitdagingen en de Weg Vooruit„
De menstruatiecyclus begrijpen
De menstruatiecyclus is een vier weken durende dans tussen twee hormonen: Oestrogeen En Progesteron. Om de effecten van deze hormonen volledig te begrijpen, is het belangrijk om de cyclus in zijn fasen op te delen.
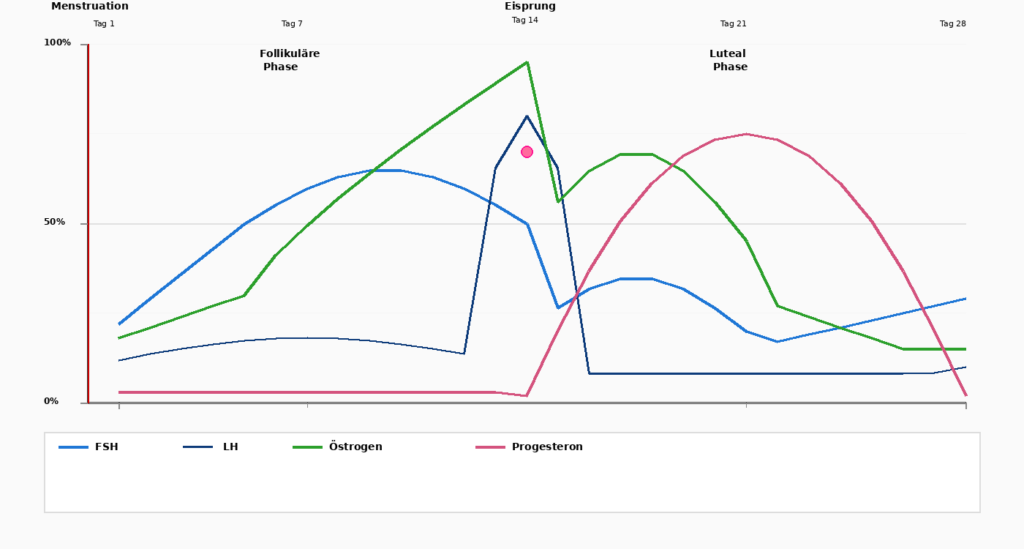
Dag 1–5
Menstruatie
De cyclus begint met de menstruatie, wanneer het opgebouwde baarmoederslijmvlies wordt afgestoten. Oestrogeen En Progesteron zijn op hun laagste waarden.
Dagen 1–14
Follikelfase
Na de menstruatie begint de Hypofyse, FSH (follikelstimulerend hormoon) uit te scheiden, wat de ontwikkeling van eicellen in de eierstokken stimuleert. Tegelijkertijd begint Oestrogeen om te stijgen. Het lichaam wordt actiever, de energie neemt toe, het baarmoederslijmvlies begint te groeien.
Tag 14
Ovulatie
Een dramatische stijging van LH (Luteïniserend hormoon) triggert de ovulatie. De eicel komt vrij en beweegt zich naar de eileider. Op dit punt bereikt Oestrogeen zijn hoogste waarde, voordat het plotseling daalt. Tegelijkertijd begint Progesteron om te stijgen.
Dagen 15–28
Luteale fase
Na de ovulatie domineert Progesteron de tweede helft van de cyclus. Progesteron bereidt het baarmoederslijmvlies voor op het geval een eicel bevrucht wordt.
Tegelijkertijd kalmeert Progesteron het lichaam: De slaap kan dieper worden, nervositeit neemt af. Als het ei niet bevrucht is, dalen Oestrogeen En Progesteron eind van deze fase duidelijk af en triggert de volgende menstruatie.
Hormonale schommelingen in de menstruatiecyclus
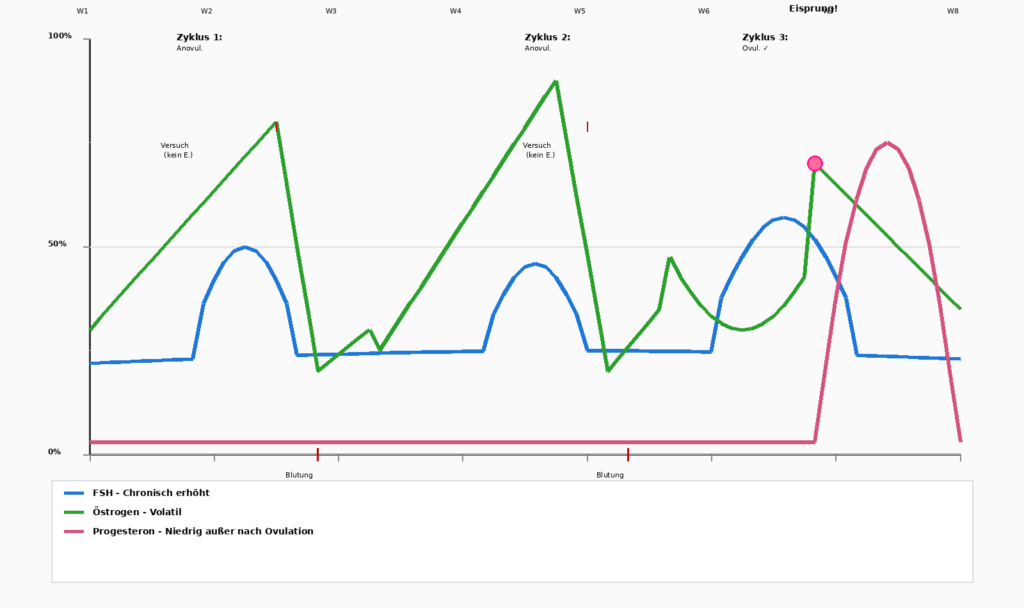
Oestrogeenovermaat – Het subtiele onevenwicht
Het is belangrijk op te merken dat niet altijd een absoluut tekort het probleem is, want soms is het een onevenwichtigheid. Als progesteron daalt terwijl oestrogeen relatief verhoogd blijft, ontstaat er een „oestrogeendominantie“ (relatief, niet absoluut). Dit leidt tot:
- Gewichtstoename
Moeilijk afvallen ondanks aanpassing van het dieet - Hoofdpijn
Regelmatige of toenemende hoofdpijn - Stemmingwisselingen
Emotionele Labiliteit - Borstspanning
Aanhoudende pijn of spanning op de borst - Winderigheid
Verhoogde buikopgeblazenheid - prikkelbaarheid
Verhoogde prikkelbaarheid - Hevige menstruatie
Ongecontroleerde hevige bloedingen
Veranderingen – Premenopauze tot menopauze
De hormonale status van een vrouw is niet statisch. Hij doorloopt verschillende fasen, elk met zijn eigen uitdagingen.
- Vruchtbare jaren (tot ~35 jaar)
Oestrogeen En Progesteron zich in een stabiel ritme bevinden. De ovulatie verloopt consequent en de menstruatie is voorspelbaar. De meeste vrouwen hebben minder symptomen. - Premenopauze (35–42 jaar)
Progesteron valt eerst. Oestrogeen blijft aanvankelijk hoog. Dit leidt tot klassieke PMS-symptomenSlaaploosheid, extreme prikkelbaarheid, hevige bloedingen. Het leven voelt „onmogelijk“ aan. - Perimenopauze/Menopauze (42–49 jaar)
Dit is de meest turbulente fase. Progesteron blijft laag, maar Oestrogeen wordt volatiel: het schiet omhoog en daalt dan plotseling weer.
Een vrouw weet niet hoe ze zich van dag tot dag zal voelen. Soms heeft ze hevige bloedingen, soms helemaal geen. Soms heeft ze energie, soms voelt ze zich volkomen uitgeput.
Veel vrouwen omschrijven deze fase als „vervelend“, erger dan zelfs de vroege menopauze, omdat de onvoorspelbaarheid een gevoel van „het“ niet meer onder controle hebben teweegbrengt.
Maatregelen bij hormonale onevenwichtigheden en PMS
Het goede nieuws is dat er veel gedaan kan worden om hormonale symptomen te verlichten en de levenskwaliteit te verbeteren. De aanpak moet echter gelaagd zijn.
Diagnostische grondslagen
De eerste stap is het begrijpen van je eigen hormoonprofiel door middel van tests.
Bloedtesten kunnen de niveaus van oestrogeen, progesteron, FSH, LH en andere hormonen meten.
Speekseltests zijn minder invasief en kunnen ook informatief zijn.
Het belangrijkste is om deze tests niet op willekeurige dagen uit te voeren, timing is cruciaal: progesteron moet in de Luteale fase (idealiter op dag 21) getest worden, niet op follikel- Fase.
Voeding
De moderne voeding is te vaak ontoereikend. Studies tonen aan dat groenten en fruit vandaag de dag ongeveer 80% minder vitaminen bevatten dan 50 jaar geleden. Dit is geen falen van de boeren, maar het gevolg van bv. te intensieve landbouw, uitgeputte bodems, een geringe rassenvariëteit, verkeerde oogsttijden, langere transportroutes. Daarom is het essentieel om bewust te zorgen voor een adequate voedingsinname.
Bloedsuikerstabiliteit
Een sleutel tot hormoongezondheid is het stabiliseren van de Bloedsuiker. Vrouwen moeten regelmatig eten met voldoende eiwit eten. Vooral in de Luteale fase (tweede helft van de cyclus) heeft het lichaam meer calorieën en voedingsstoffen nodig.
Stressmanagement en levensstijl
Chronische stress is een van de belangrijkste oorzaken van hormonale onevenwichtigheden.
Als een vrouw onder langdurige stress staat, geeft de bijnier constant Cortisol ab. Dies konkurriert um Ressourcen mit Progesteron En Testosteron.
Die oplossing is niet, „Cortisol “, om daar vervolgens (volledig) van los te laten, grenzen te stellen of zelfs de carrière te heroverwegen.
Slaap
Zeven tot negen uur slaap van hoge kwaliteit is geen luxe, maar essentieel voor de hormoonproductie en -regulatie. Een slaaptekort versterkt Progesterontekort exponentieel.
Voedingssupplementen
Hoewel een goede voeding de basis is, kunnen specifieke supplementen het lichaam ondersteunen. De sleutel is begrip: supplementen vervangen geen voeding, maar vullen de gaten op die moderne landbouw en levensstijl achterlaten.
Het Magnesium-Vitamine D3-Vitamine K2 Complex
Deze drie stoffen zijn onlosmakelijk met elkaar verbonden. Vaak worden ze echter ten onrechte los van elkaar beschouwd.
Het verband
- magnesium beïnvloedt meer dan 400 lichamelijke processen
- Vitamine D3 (wat technisch gezien een hormoon is, geen vitamine) bevordert de calciumopname
- Vitamine K2 activeert osteocalcine, het eiwit dat calcium in de botmatrix initieert
Als een van deze drie ontbreekt of zelfs maar onvoldoende aanwezig is, werkt het systeem niet goed.
Andere essentiële voedingsstoffen
- Omega-3-vetzuren
Hormoonregulatie, cardiovasculaire gezondheid, ontstekingsremming, gezichtsvermogen - B-vitamine
Ondersteuning van het hormoonmetabolisme en het zenuwstelsel - Vitamine C en E
Antioxidatieve bescherming, collageenvorming - Zink
Immuunfunctie en hormoonproductie - ijzer
Bijzonder belangrijk voor menstruerende vrouwen vanwege het natuurlijke bloedverlies - Probiotica
Darmgezondheid, hormoonstofwisseling, nutriëntenopname
De darm is een vaak over het hoofd gezien hormonaal orgaan. Een groot deel van de hormoonstofwisseling vindt plaats in de darm. Een gezond microbioom bevordert niet alleen de opname van voedingsstoffen, maar ook de hormoonrecycling. Probiotica (in een speciale inkapseling om maagzuur te weerstaan) kunnen de darmbalans herstellen.
Essentiële oliën
Etherische oliën zijn geconcentreerde plantaardige stoffen die via inhalatie en topische toepassing het zenuwstelsel kunnen beïnvloeden. Ze zijn geen vervanging voor medische behandeling, maar een waardevolle aanvulling.
Lavendel – voor kalmte
Werkingseigenschappen
Bloeddrukregulatie, hartslagstabilisatie, krampverlichting, sedatie
Indicaties
Slapeloosheid, menstruatiepijn, hoge bloeddruk, PMS-gerelateerde symptomen
Sollicitatie
3–4 druppels met dragerolie (kokos, jojoba) op de buik, nek of voetzolen. Kan ook in een diffuser worden gebruikt.
Ylang-Ylang – Bloeddruk- en libido-regulator
Werkingseigenschappen
Bloeddrukregulatie, libido-verhoging, emotionele balans, hormoonmodulatie
Speciaal kenmerk
Deze olie heeft zichzelf bewezen als bijzonder effectief tegen hoge bloeddruk, zelfs in gevallen waar medicatie niet genoeg hielp.
Sollicitatie
2 druppels sublinguaal (op de tong), of topisch op polspunten en nek
Magnolia – Bijnieradaptogeen
Werkingseigenschappen
Bijnierondersteuning, stressvermindering, angstvermindering, paniekaanvalverlichting
Sollicitatie
's Ochtends en 's avonds op de nierstreek (onderrug) aanbrengen met draagolie. Regelmatig gebruik gedurende een maand toont duidelijke effecten.
Balans – Harmonisatie en opvliegers
Werkingseigenschappen
Emotionele stabilisatie, stemmingsbalans, verlichting van opvliegers
Sollicitatie
4 druppels met draagolie op beide voetzolen 's ochtends na het ontwaken.
Sereniteit – (Nacht)ontspanning
Werkingseigenschappen
Diepe ontspanning, slaapbevordering, mentale en emotionele kalmering
Routine
3-4 druppels met draagolie op de voeten voor het slapengaan zorgt voor een verkwikkende slaap.
Vetiver en Adaptief
Vetiver brengt energie en vitaliteit. Adaptive is uniek, bevat rozemarijn (voor mentale helderheid) gemengd met kalmerende componenten.
Belangrijk
Etherische oliën moeten altijd verdund worden met een draagolie. De dosering is individueel, sommige vrouwen reageren op 2 druppels, anderen hebben er 4 of meer nodig.
Een integratieve benadering van hormoongezondheid
De sleutel tot een verbeterde hormoongezondheid ligt in een integrale aanpak:
- Tests
Hormoonwaarden kennen, niet gokken - Voeding
Echt voedsel, regelmatig, met voldoende eiwitten en een stabiele bloedsuikerspiegel - Stress verminderen
Chronische stress identificeren en systematisch verminderen - Slaap optimaliseren
7–9 uur consequent, op hetzelfde tijdstip - Voedingssupplement
Gerichtet, gebaseerd op tests en symptomen - Aromatherapie
Etherische oliën voor emotionele en fysieke ondersteuning - Opvolging
Symptomen documenteren, hormonwaarden regelmatig controleren
Het doel is niet alleen symptomen te verlichten, hoewel dat belangrijk is. Het doel is om een vrouw zo te ondersteunen dat ze vitaal en levendig blijft tot haar 80e of 90e. Zonder deze integrale aanpak kunnen veel vrouwen het gevoel hebben dat hun leven met 50 of 60 voorbij is. Daarmee kunnen ze weer opbloeien.
Een basis leggen is niet ingewikkeld, het vereist alleen duidelijkheid over wat het lichaam nodig heeft en de vastberadenheid om het die te geven. Twee minuten per dag om de gezondheid te versterken, beïnvloeden elke volgende beslissing die je die dag neemt.