Innehållsförteckning
Att förstå den menstruella cykeln hormonellt är ofta inte lätt, den följer inte alltid „regeln“ och gör ibland vad den vill.
Kvinnors hormonella system är ett komplext och mycket känsligt system där flera organ, såsom äggstockar, binjurar, livmoder och bukspottkörtel, samverkar i en finstämd hormonell regleringscykel. En djupare förståelse av dessa processer är avgörande för att kunna tolka symtom korrekt och vidta riktade åtgärder.
Hormonsystemet
Binjurebarken, äggstockarna, bukspottkörteln och mag-tarmkanalen utgör tillsammans ett nätverk av hormonproducerande organ.
Hormoner är kemiska budbärare och utgör den komplexa, hormonella regleringskretsen. Dessa hormoner förmedlar ständigt information, talar om för organ vad de ska producera och reglerar därmed otaliga processer som är avgörande för vårt välbefinnande.
Om vi bara fokuserar på ett enda symptom eller behandlar ett enda hormon utan att ta hänsyn till de andra kan vi lätt missa den verkliga orsaken. Ett exempel: Om binjuren under många år har utsatts för mycket stress Kortisol bli av med, kan den inte tillräckligt Progesteron och Testosteron producera. Konsekvenserna av dessa brister är betydande.
De huvudsakliga hormonerna
Östrogen – Kvinnlighetens hormon
Östrogen är förmodligen det mest kända kvinnliga hormonet. Det ansvarar för utvecklingen av sekundära könskarakteristika, ger oss kurvor och spelar en djup roll i vårt emotionella och sociala beteende. Det är hormonet för bo-byggande, önskan att ta hand om familjen och underhålla relationer.
Differentiering
När vi talar om östrogen talar vi faktiskt om en familj av tre olika hormoner: Östradiol, Östersjöns och Östreol.
De skiljer sig fundamentalt i sin kemiska struktur, biologiska aktivitet, sina källor i kroppen och sina fysiologiska funktioner. En förståelse av dessa skillnader är avgörande för effektiv hormonbehandling och för att förstå varför kvinnor i Perimenopaus lida, även om deras östrogenblodprover kan se „normala“ ut.
Östrogen – Kraftfullt hormon
Östradiol, kemiskt känt som 17β-östradiol, är det biologiskt mest aktiva Östrogen och används därför ofta som den „riktiga“ eller „primära“ Östrogen betecknar. Med en relativ biologisk aktivitet på 100 procent är Östradiol ungefär tolv gånger starkare än Östersjöns och åttio gånger starkare än Östreol.
Det används främst i Granulosaceller de Äggstockar produceras, särskilt under Follikelfas menstruationscykeln, när Östrogen-Koncentrationen stiger kontinuerligt för att utlösa ägglossning. Under Lutealfas kvar ÖstradiolKoncentrationen ökade, men inte lika dramatiskt som vid pre-ovulatorisk Topp.
Funktionerna hos Östradiol är mångsidiga och livsnödvändiga. Det är hormonet som är ansvarigt för uppbyggnad och spridning av livmoderslemhinnan, en process som är nödvändig för att ta emot ett befruktat ägg. Östradiol reglerar även benmetabolismen genom aktivering av Osteoblast (benbildande celler) och hämning av Osteoklast (benbrytande celler), vilket bibehåller en stabil bentäthet. Detta är särskilt viktigt för att förebygga Benskörhet, ett stort problem för postmenopausala kvinnor.
Kardiovaskulär påverkan Östradiol skyddande genom att vidga blodkärlen, förbättra endotelfunktionen och därigenom sänka blodtrycket och Kolesterolomsättning förbättras. I hjärnan spelar Östradiol en avgörande roll för kognition, minne och neuroplasticitet, hjärnans förmåga att bilda nya nervbanor. Det främjar Serotoninproduktion, som är viktig för stämningsreglering. Även sexuell funktion och Smörjning är stark av Östradiol beroende.
I menstruationscykeln följer Östradiol ett karakteristiskt mönster: lågt under menstruation (10-20 pg/mL), stiger sedan under Follikelfas an, når en topp på 200-400 pg/mL strax före ägglossningen, och kvarstår sedan under Lutealfas förhöjt på medelnivå (100–150 pg/mL).
Med början av Perimenopaus blir detta mönster kaotiskt då Östradiol-Värden kan fluktuera vilt, ibland extremt högt, ibland oväntat lågt. Efter Klimakteriet sänker de Östradiol- Spiegel dramatiskt ner till under 20 pg/mL och stannar där.
Östrogener – Backup-hormon
Östersjöns, kemiskt mycket likt östradiol, men med endast en lätt annorlunda struktur. Det är ungefär tolv gånger svagare än Östradiol. Trots denna lägre potens spelar Östersjöns en blygsam roll under de reproduktiva åren, men blir allt viktigare under klimakteriet.
Till skillnad från Östradiol, som huvudsakligen av de Äggstockar produceras, uppstår Östersjöns primärt genom perifer omvandling av Androstenedion, en föregångare från binjuren, främst i fettvävnad, hud och lever.
Detta är anledningen till att överviktiga kvinnor tenderar att ha högre Östersjöns-speglar, särskilt efter Klimakteriet.
Under de reproduktiva åren bär Östersjöns endast cirka femton till tjugo procent av den totala östrogenaktiviteten. Dess biologiska verkan är mycket svagare. Det är mindre effektivt vad gäller proliferation av livmoderslemhinnan, mindre effektivt för bentäthet, kardiovaskulära och neurologiska skyddseffekter än Östradiol.
Men östron behåller vissa grundläggande östrogena effekter, och med stigande ålder blir dess roll allt viktigare.
Efter menopausen sker en dramatisk förändring: äggstockarna producerar knappt längre Östrogen, men fettvävnaden fortsätter att Östersjöns fri.
Hos många postmenopausala kvinnor Östersjöns faktiskt den huvudsakliga källan till östrogeneffekter i kroppen. Detta har både positiva och negativa konsekvenser.
Det positiva är att kvinnor med ökad kroppsvikt efter klimakteriet kan ha bättre bentäthetsvärden, ett fenomen som kallas „fett skyddar ben“.
Negativt är dock att Östersjöns kontinuerligt och cykliskt verkar. Till skillnad från Östradiol, som bryts ner under menstruationen (och ger cellerna „vilor), gör kroppen kontinuerligt Östersjöns utsätts för en ihållande proliferativ stimulering.
Detta är förknippat med en ökad risk för bröstcancer och endometriecancer, vilket är en anledning till att överviktiga postmenopausala kvinnor har en ökad cancerrisk.
Cykelmönstret av Östersjöns är mycket stabilare än det av Östradiol, med endast små variationer under menstruationscykeln. Detta beror på att den kommer från perifera vävnader som inte regleras cykliskt på samma sätt som äggstockarna.
Östriol – graviditetshormon
Östreol är det svagaste av de tre Östrogen, ungefär åttio gånger svagare än Östradiol och sex gånger svagare än Östersjöns.
Dess kemiska struktur skiljer sig genom en extra HydroxylGrupp som den skapar vid kroppens metabolism.
Nyckeln till förståelse av Östreol ligger dock inte i dess svaga potens i icke-gravid tillstånd, utan i dess massiva betydelse under graviditeten.
Utanför en graviditet är Östreol praktiskt taget omöjligt att upptäcka i en kvinnas blod och har ingen klinisk betydelse. Ett blodprov för Östreol vore meningslöst för en icke-gravid kvinna.
Situationen ändras emellertid radikalt under graviditeten. Östreol produceras primärt av fostrets lever och moderkakan, inte av mamman.
Dess produktion är direkt beroende av fostrets aktivitet och välbefinnande. Detta gör Östreol till en värdefull övervakningsmarkör under graviditeten.
Funktionen av Östreol är specialiserad under graviditeten: Den främjar kärlvidgning i Placenta, förbättrar därmed blodcirkulationen och möjliggör bättre näringsupptag för fostret.
Det bidrar till att förbereda livmodern för förlossningen genom att öka dess elasticitet Livmodermuskulatur (Livmodermuskel) ökat.
Intressant nog är Östreol mindre proliferativ för det Endometriet som Östradiol, graviditeten är inte tiden för Endometriet-tillväxt (endometriets slemhinna), vilket antyder varför gravida kvinnor inte har samma risk för livmodercancer som kvinnor med kroniskt förhöjd Östersjöns.
Östreol spelar också en viktig roll i fostrets immuntolerans, det hjälper mammans immunsystem att inte stöta bort det genetiskt „främmande“ fostret.
De Östriol-Halten stiger kontinuerligt under graviditeten: från praktiskt taget noll i vecka 8, till cirka 5 ng/mL i vecka 20, till cirka 20 ng/mL i vecka 30, och slutligen till 30-50 ng/mL i vecka 40 – en massiv ökning. Efter födseln sjunker östrialnivåerna snabbt tillbaka till omätbara nivåer eftersom moderkakan avlägsnats.
Kliniskt sett Östreol som en del av trippelscreeningen under graviditeten, mellan vecka 16 och 18 i graviditeten. Ett lågt östriolvärde kan indikera en kromosomavvikelse som Downs syndrom. Ett lågt östriolvärde är dock inte definitivt, många kvinnor med låga värden föder helt friska barn. Det är ett screeningverktyg, inte ett diagnostiskt verktyg och täcks inte av sjukförsäkringen, utan måste betalas privat som en IGeL-tjänst.
Följande värden bestäms från mammans blod:
- Alfa-fetoprotein (AFP)
- fritt β-HCG (humant koriongonadotropin)
- Konjugerat östriol (uE3)
Dessa värden tillsammans med modersålder, dem Graviditetslängd und andra faktorer som vikt och medicinsk historik används för att Risk för kromosomavvikelser för det ofödda barnet att räkna ut. Detta inkluderar främst:
- Downs syndrom (Trisomi 21) – Upptäcktsgrad ca. 74 %
inträffar vid 1 av 600 levande födslar; är inte en sjukdom, utan en oföränderlig genetisk avvikelse som påverkar den fysiska och psykiska utvecklingen och som beror på en slumpmässig felaktig fördelning av kromosomerna under bildandet av äggceller. - Edwards syndrom (Trisomi 18) – Upptäcktsgrad ca. 70 %
inträffar vid 1 av 5 500 levande födslar och leder till allvarliga utvecklingsstörningar och talrika missbildningar; behandlingen är symtomatisk och inriktad på lindring av symtom.
Hälften av alla nyfödda dör inom sex dagar, endast 5 till 10 procent överlever ett år, och cirka 15 procent når fem års ålder. - Neuralrörsdefekter (NRD, t.ex. ryggmärgsbråck) – Identifieringsgrad ca. 80 %
inträffar hos 1 – 1,5 av 1 000 levande födslar; medfödda missbildningar i centrala nervsystemet som orsakas av en ofullständig slutning av neuralröret under tidig fosterutveckling, oftast mellan den 22:a och 28:e dagen efter befruktningen.
Neuralröret utvecklas från neuralplattan och bildar senare hjärna, ryggmärg, ryggrad och skalle. Vid en neuralrörsdefekt uteblir slutningen, vilket kan resultera i öppna eller slutna missbildningar.
Jämförelse och kliniska implikationer
De tre Östrogen kan betraktas som specialiserade verktyg där vart och ett utför en annan uppgift.
Östradiol är den huvudsakliga aktören under reproduktionsåren, som är ansvarig för slemhinnestruktur, bentäthet, kardiovaskulärt skydd och neurologisk funktion.
Östersjöns det svaga backupsystem som under reproduktiva år har en liten roll men som efter klimakteriet blir den huvudsakliga källan. med alla positiva och negativa konsekvenser det medför.
Östreol är ett högt specialiserat hormon som är relevant främst under graviditeten.
Att förstå dessa skillnader är avgörande för att förstå varför blodprov ibland kan vara förvirrande.
En kvinna i Perimenopaus kunde normalt eller till och med högt Totala östrogen-speglar, men om dessa främst består av Östersjöns förekommer (på grund av anovulation och perifer ökad omvandling), medan det biologiskt mer aktiva Östradiol låg är, kommer den fortfarande att ha symtomen på en Östrogen- Upplev brister. Hon kommer att klaga på värmevallningar, huvudvärk, skelett-värk och minnesförlust, inte för att hon inte Östrogen hat, utan för att de inte har rätt Östrogen har.
I den Perimenopaus är en vanlig situation att kvinnor med anovulatoriska cykler har en relativt normal eller till och med hög Östersjöns-Spegel har, men en låg Östradiol-Spegel, eftersom det inte finns någon ägglossning och därmed ingen stor äggstocksproducerad mängd av Östradiol. Detta förklarar varför kvinnor kan lida under denna fas trots „normala“ östrogennivåer.
Terapeutiskt har detta implikationer. Om en hormonersättningsterapi är nödvändig, vanligtvis Östradiol använt, inte Östersjöns, eftersom östradiol är det biologiskt aktiva hormonet som ger de flesta skyddande effekterna.
Vissa traditionella HRT-preparat innehåller böjda Östrogen, som en blandning av Östradiol, Östersjöns och Östreol trots att Östreol är meningslöst hos kvinnor som inte är gravida, är dess närvaro i traditionella preparat en historisk slump, inte en terapeutisk anledning.
Diagnostiskt innebär detta att vid misstanke om hormonbrist eller hormonell obalans, inte bara „Östrogen“borde mätas, utan specifikt" Östradiol, Östersjöns och Progesteron i rätt fas i cykeln.
Ett enda test är ofta inte tillräckligt, flera tester över flera cykler kan vara nödvändiga för att förstå mönstret. En kvinnas symtom är ofta mer tillförlitliga än ett enskilt blodprov, särskilt i Perimenopaus, när hormonerna är kaotiska.
Östrogenets funktioner
- SlemhinneHälsa
Fuktiga slemhinnor i mun, ögon och slida - Bensäkerhet
Kalciumavlagring och bentäthet - Hjärt-kärl
Kärlelasticitet och blodtrycksreglering - Emotionellt välbefinnande
Stämning, motivation och sinnlighet
Östrogen produceras huvudsakligen under den första halvan av menstruationscykeln. Dess uppgift börjar direkt efter menstruation: det stimulerar livmodern att bygga upp sin slemhinna, likt ett bomullslager, redo att varsamt ta emot ett befruktat ägg.
När kvinnan blir äldre och går in i Premenopaus inträde, börjar Östrogen att sjunka. Detta leder till många symtom som ofta förväxlas med varandra:
- Huvudvärk
- Sömnstörningar
- irritabilitet
- Värmevallningar
… den allmänna känslan av att kroppen „faller isär“.
Viktig insikt
Många kvinnor rapporterar högt blodtryck eller smärta i axlarnaFrusen skuldra), som är relaterade till östrogenbrist.
Ett lägre Östrogenspiegel kan bidra till högt blodtryck, eftersom kärlen förlorar sin elasticitet. Smärta i axeln uppstår eftersom det finns många i axeln Östrogenreceptorer finns, och utan tillräckligt Östrogen kan dessa leder och muskler lida.
Progesteron – Lugnande hormonet
Medan Östrogen hormonet i den första halvan av cykeln är Progesteron hormonet för den andra halvan. Efter ägglossningen (som sker i mitten av cykeln) blir Progesteron frisätts från gulkroppen, resten av follikeln efter ägglossningen.
Progesteron talar om för livmodern att tillräckligt med slemhinna har byggts upp och förbereder den för att ta emot ett befruktat ägg.
Progesteron är hormonet som lugnar, hjälper till att sova och reglerar nervirritabilitet. Kvinnor som lider av progesteronbrist rapporterar ofta att de känner sig „konstant spända“, att små saker irriterar dem och att de inte kan sova i andra halvan av cykeln.
Progesteron är ofta det första hormonet som produceras i mindre mängd. En kvinna kan fortfarande ha menstruation i åratal men inte ha en ordentlig ägglossning, vilket innebär att hon har lite eller ingen Progesteron producerar mer.
I sådana fall kan livmoderslemhinnan växa okontrollerat, vilket leder till extrema blödningar som förvirrar kvinnan, eftersom hon inte förstår varför mängden är så massiv.
Tecken på progesteronbrist
Om en kvinna under
- extrem sömnlöshet
- stark retlighet
- kraftiga menssmärtor
- okontrollerade humörsvängningar
- oförklarliga ångeststörningar
lider, särskilt om dessa symtom är nya eller har förvärrats, är ofta progesteronbrist utlösaren.
Paradoxalt nog inser läkare detta ofta inte, eftersom de fokuserar på den regelbundna menstruationscykeln, inte på avsaknaden av ägglossning.
Testosteron – Energi och styrka
Trots Testosteron oft als das „männliche Hormon“ wahrgenommen wird, produzieren auch Frauen Testosteron. Det ger energi, hjälper till att bygga muskler, förbättrar ämnesomsättningen och bidrar till sexlusten.
Tillräcklig testosteron är kopplat till vitalitet och känslan av att kunna „hålla ut“.
När en kvinna har en för låg testosteronnivå känner hon sig ofta trött och energilös. Problemet förvärras när kronisk stress överbelastar binjurarna: då kan binjurarna inte producera tillräckligt med testosteron för att kompensera för den bristande mängden från äggstockarna.
Kortisol – överlevnadshormonet
Kortisol är stresshormonet som utsöndras av binjuren. I stunder av stor stress är det Kortisol aktiverar den „kamp eller flykt“-läge, hjälper så att övervinna kriser.
Problemet uppstår när Kortisol förblir kroniskt förhöjd:
- förhöjt blodsocker
- höjer blodtrycket
- „stjäl“ resurser som binjuren behöver för produktion av Progesteron och Testosteron saknas
Detta skapar en ond cirkel:
Kronisk stress → hög Kortisol för lite Progesteron och Testosteron → sämre stresstålighet → ännu högre Kortisol.
Kvinnan känner sig fångad, utmattad och kan inte komma ur spiralen.
Orsakar östrogen och stress lipödem?
Frågan om orsakerna till lipödem är en av de centrala frågorna för drabbade kvinnor och läkare. I årtionden har denna sjukdom ignorerats eller förklarats med bristande viljestyrka och man har sagt: „Ni måste helt enkelt gå ner i vikt!“
Idag vet man att lipödem är en biologisk sjukdom där genetisk predisposition och hormonella faktorer samverkar. Både Östrogen såväl som stress verkar spela en viktig roll i uppkomsten och förvärringen av denna sjukdom.
Grundläggande genetik och hormonstimulering
Lipedem är en kronisk sjukdom i underhudsfettet som kännetecknas av onormal förökning och patologisk ansamling av fettceller, typiskt i benen eller ibland även i armarna. Stuss och övre kroppshalvan förskonas oftast, vilket leder till ett karakteristiskt förhållande: smal överkropp men voluminösa ben. Sjukdomen drabbar över 95 procent av kvinnor, vilket starkt tyder på en hormonell komponent.
För att förstå orsakerna till lipödem krävs det en distinktion mellan två olika biologiska nivåer, nämligen den genetiska predispositionen och de hormonella utlösande faktorerna.
En viktig insikt från modern forskning är att genetisk predisposition ensamt inte räcker för att utlösa lipödem, det krävs en utlösande faktor.
Studier visar att upp till 60 procent av drabbade kvinnor har släktingar med samma symtom, vilket tyder på en stark ärftlig komponent. Dock är inte alla genetiskt anlagda kvinnor sjuka, vissa förblir symptomfria hela livet. Detta visar att den genetiska „tidbomben“ måste aktiveras av externa faktorer.
Östrogen som den primära utlösande faktorn
Hos över 85 procent av de drabbade kvinnorna uppträder det första utbrottet av lipödem under en period av hormonell omställning. Dessa är typiskt sett tre livshändelser:
- Pubertet
- graviditet
- Klimakteriet
Det faktum att lipödem sammanfaller så konsekvent med dessa hormonella övergångar, antyder att Östrogen spelar en central roll.
Under puberteten ökar ÖstrogenSpegeln visar dramatiska förändringar. Just vid den här tiden märker många unga flickor att deras ben svullnar upp onormalt och ökar i volym, medan deras överkropp förblir smal.
Detta missas ofta vid denna tidpunkt eller feltolkas som normal viktuppgång. Om flickan dessutom börjar med p-piller, vilket ytterligare ökar östrogenexponeringen, påskyndas utvecklingen av lipödem ofta.
Läkare och patienter skyller viktökningen på p-pillret, utan att inse att en underliggande lipödimsjukdom har vaknat till liv.
Även under graviditeten sker omfattande hormonella förändringar. Kroppen producerar inte bara mer Östrogen, utan också en ökad andel av Östrogen till Progesteron. Många kvinnor med redan befintligt lipödem rapporterar en tydlig försämring av sina symtom under graviditeten: mer svullnad, mer smärta, en snabbare progression av sjukdomen. I vissa fall manifesteras lipödemet för första gången under en graviditet, om den genetiska predispositionen fanns men ännu inte hade brutit ut.
I klimakteriet är situationen paradoxal: Den Östrogen-Spegeln sjunker dramatiskt, och ändå kan många kvinnor med lipödem uppleva en försämring. Detta skulle kunna förklara att inte den absoluta Östrogen-nivå problemet är, utan snarare fluktuationerna och obalansen mellan Östrogen och andra hormoner som Progesteron och Testosteron. När kroppen hamnar ur hormonell balans, antingen genom höga eller fallande nivåer, verkar lipödem-symtomen förvärras.
De biologiska mekanismerna genom vilka Östrogen orsakerna till lipödem är ännu inte helt klarlagda, men flera teorier har empiriskt stöd.
En teori säger att det handlar om täthet och funktion av Östrogen-Receptorer Detta fettvävnad i huden skulle kunna ha ett högre antal östrogenreceptorer än fettvävnad på andra platser i kroppen, ett „lokalt fenomen“ snarare än ett systemiskt. När östrogen binder till dessa receptorer kan det utlösa lokala signaler som leder till onormal proliferation och förstoring av fettceller.
En annan teori rör kapillärfunktionen: Östrogen kunde öka permeabiliteten (genomsläppligheten) hos de minsta blodkärlen, vilket leder till att vätska läcker ut i vävnaden, vilket är precis vad som observeras vid lipödem.
Ett särskilt intressant nytt forskningsresultat rör Progesteronmetabolism. Forskare har ett Gen identifierat, för enzymet Aldo-ketoreduktas kodad. Detta enzym är ansvarigt för progesteronmetabolismen.
Kvinnor med en Mutation i denna gen visa abnorma progesteronnivåer, särskilt i den lokala fettvävnaden.
Detta kan vara en avgörande faktor, inte bara den Östrogen-nivå, utan också balansen mellan Östrogen och Progesteron i den lokala fettvävnaden kan vara avgörande. Brist på progesteron eller en obalans mellan östrogen och progesteron kan driva de patologiska fettprocesserna vid lipödem.
Hormonell obalans och lipödem-skov
Ett vanligt mönster som observeras i klinisk praxis är „skov“-fenomenet vid lipödem. Patienter rapporterar att deras symtom på lipödem inte förvärras kontinuerligt, utan i episoder, ibland är symtomen stabila, sedan kommer plötsligt en dramatisk försämring med ökad svullnad, smärta och eventuellt även ökad viktökning i det drabbade området.
Dessa skov sammanfaller ofta med hormonella förändringar:
- början eller avsättandet av Piller
- en graviditet eller Missfall
- Början av Klimakteriet.
Mekaniken bakom dessa skov verkar vara kopplad till hormonell obalans. När kroppen hamnar i ett tillstånd där östrogenet är högt och progesteronet är lågt, eller när förhållandena fluktuerar kaotiskt, verkar det „trigga“ lipödemfetcellerna. De förökar sig, de växer sig större och de leder till ökad symtombild.
Detta förklarar varför vissa kvinnor upplever en försämring av sitt lipödem vid hormonell preventivmedelsanvändning, särskilt vid östrogendominerade preventivmedel, och varför perimenopausen, en tid med extrema hormonfluktuationer, är särskilt svår för många lipödem-patienter.
Behandlingsmässigt har denna insikt implikationer. Vissa lipödemexperter råder patienter att undvika hormonell preventivmedel eller åtminstone experimentera mycket noggrant för att se om ett specifikt preventivmedel förvärrar deras symtom.
Hos patienter som önskar barn rekommenderas i vissa fall att genomföra fettsugning (terapeutisk fettsugning) före en graviditet för att minska lipödem-belastningen innan graviditetens hormonella turbulens uppstår.
Stress, kortisol och inflammation
Medan hormonforskningen kring lipödem har pågått i årtionden, är en nyare upptäckt rollen som psykologisk stress spelar.
Aktuella kliniska observationer och tidiga forskningsresultat tyder på att stress, utöver hormoner, kan vara en betydande utlösande faktor för lipödem-skov.
När kroppen är under stress, vare sig det är akut stress (som en traumatisk händelse eller en betydelsefull livshändelse) eller kronisk stress (som arbetsobelastning eller familjekonflikter), sätter han Kortisol fri. Kortisol, det klassiska „stresshormonet“, är kroppseget Kortikosteroid, vilket normalt aktiverar kroppen för att hantera utmaningar. Under kronisk stress förblir kortisolnivåerna dock permanent förhöjda.
Flera kliniska observationer har visat att patienter med lipödem som lider av ökad psykisk stress ofta upplever lipödem-skov omedelbart därefter.
Vissa patienter rapporterar att deras lipödem-symtom förvärrades dramatiskt efter en dödsfall i familjen, en arbetsförlust eller en separation, med en fördröjd reaktion på upp till flera veckor eller månader. Detta tyder på ett biologiskt tillvägagångssätt genom vilket psykisk stress förvärrar lipödempatologin.
Kortisol är känt som ett proinflammatoriskt hormon som vid kronisk förhöjning leder till systemisk inflammation.
Lipödem är i sig förknippat med kroniska inflammatoriska processer i den drabbade fettvävnaden, där onormala lipödemfettceller ständigt omges av inflammatoriska mediatorer. En ökning av KortisolSpegelbild efter stress kan förstärka denna inflammation.
Dessutom undertrycker Kortisol under kronisk ökning immunsystemet, vilket i sin tur kan leda till onormala inflammatoriska mönster.
Även lymffunktionen, som ofta är nedsatt vid lipödem, kan genom kronisk stress och ökad Kortisol hindras ytterligare.
Stress och Kortisol påverkar även själva hormonaxeln. Kronisk stress kan leda till Regleringsrubbning av hypofys-hypotalamus-ovarie-systemet leda, vilket i sin tur leder till Avvikande östrogen- och progesteronmönster leder.
stress kan både direkt (genom Kortisol och inflammation) liksom indirekt (genom hormonell förstärkning) förvärrar lipödem.
Genetik, hormoner, stress som helhetsbild
Den nuvarande förståelsen av lipödem har utvecklats från en enkel „viktproblem“-förklaring till en komplex modell där flera faktorer samverkar.
Den bästa nuvarande formuleringen är: Genetisk predisposition är nödvändig, men inte tillräcklig. Det krävs en utlösande faktor, oftast flera faktorer, för att lipödem ska bryta ut.
De primära utlösande faktorerna är av hormonell natur:
- Pubertet
- Påbörja hormonell preventivmedelsanvändning
- Graviditet,
- Perimenopaus
- Klimakteriet
Detta är de kritiska punkter där många kvinnor med genetisk predisposition först märker sitt lipödem.
Men även sekundära faktorer spelar en roll. Kronisk psykisk stress kan utlösa eller förvärra lipödem, troligen genom en kombination av förhöjt kortisol, inflammatorisk aktivering och sekundär hormonförstärkning. Övervikt är inte en orsakande faktor, men kan förvärra symtomen.
En överviktig kvinna utan genetisk anläggning för lipödem kommer aldrig att utveckla lipödem, men en genetiskt predisponerad kvinna kan förvärra sina symtom genom övervikt.
Denna komplexitet förklarar också varför lipödem är så varierande. Två kvinnor med identiska genetiska anlag kan ha helt olika förlopp, beroende på vilka hormontriggrar de upplever och vilken stress de utsätts för.
En kvinna kan genomgå puberteten med minimala symtom för att sedan uppleva en graviditet som leder till en dramatisk ökning av lipödem.
En annan kvinna kan vara minimalt påverkad under hela livet, tills klimakteriet möter henne med en ny skjuts.
Kliniska implikationer
Att förstå att östrogen och stress är relevanta faktorer har terapeutiska implikationer:
- Patienter med lipödem bör vara mycket försiktiga vid val av preventivmedel. Ett byte till en produkt med låg östrogendos eller till icke-hormonella preventivmetoder kan i vissa fall förbättra symtomen.
- Stresshantering är inte bara viktig för det psykiska välbefinnandet, utan har också en direkt medicinsk komponent: kroniskt förhöjd stress kan faktiskt förvärra lipödem och bör aktivt hanteras.
- Diagnostisk skepsis är befogad när ett blodprov visar „normala“ östrogennivåer, men en patient lider av lipödemanfall. Problemet kan inte ligga i den absoluta östrogennivån, utan i Balans mellan östrogen, progesteron och testosteron, eller i den lokala hormonkoncentrationen i själva fettvävnaden, som inte kan upptäckas med ett blodprov.
En erfaren lipödemläkare kommer att göra mer än att bara läsa blodprovet; de kommer att fråga patienten om stress, livsförändringar och menstruationsmönster. - Terapeutiskt att det finns ytterligare angreppspunkter utöver fettsugning och kompressionsbehandling. Avstressning, Stresshanteringstekniker, möjligen till och med specifika kostanpassningar, som den Stabilisera hormonnivåerna, teoretiskt sett kan förbättra lipödembeteendet. Detta undersöks aktivt för närvarande.
Studier
Östrogen
- FANG et al. (2026) - Hormoners påverkan på lipödemutveckling: en systematisk litteraturöversikt„
„Lipödem verkar vara en multifaktoriell sjukdom som primärt orsakas av en hormonell dysreglering – särskilt i samband med östrogen – samt metabola och eventuella genetiska komponenter. Resultaten stöder omklassificeringen av lipödem som en hormonellt influerad sjukdom som skiljer sig från fetma och understryker behovet av ytterligare forskning om diagnostiska biomarkörer, riktade terapier och genetisk sårbarhets roll.“ - VIANA et al. (07.2025) - „Klimakteriet som en kritisk vändpunkt vid lipödem“„
- KATZER et al. (2021) - „Lipedem och östrogenets potentiella roll i överdriven fettansamling„
Visar att östrogen främjar adipogenes genom ERα-aktivering och ökad PPARγ-expression - VIANA et al. (07.2025) - „Menopausinducerad östrogenbrist förstärker fettvävnadsdysfunktion genom att undertrycka ERα-signalering; förstärka ERβ-aktivitet; och störa mitokondriell funktion„
„Den systemiska minskningen av cirkulerande östradiol, tillsammans med en ökad intrakrin östradiolproduktion i den drabbade fettvävnaden, driven av överuttryck av aromatas och 17β-HSD1 samt brist på 17β-HSD2, i kombination med en obalans som gynnar ERβ framför ERα-signalering, skapar en pro-inflammatorisk, profibrotisk och östrogendominant mikromiljö. Denna hormonella miljö främjar hypertrofi av adipocyter, kronisk inflammation, ombyggnad av den extracellulära matrixen och resistens mot lipidmobilisering.“ - CIFARELLI et al. (2025) - „Lipedema: Från kvinnors hormonella förändringar till näringsmässig intervention„
Visar kronisk inflammation som en kärnmekanism, nämner även läckande tarm, ofta orsakad av dysbios eller andra tarmbarriärstörningar, och går djupare in på inflammationsdämpande åtgärder och kosttillskott.
„Detta tillstånd leder till en kronisk, lätt inflammation, som delvis beror på translokation av LPS (lipopolysackarider), som är beståndsdelar i det yttre membranet hos gramnegativa bakterier, från tarmen till systemcirkulationen.
När LPS cirkulerar genom blodbanan når det även adipocyter, som sedan producerar pro-inflammatoriska cytokiner som TNF-α, IL-6 och IL-1β, vilka förändrar adipocyternas funktioner och orsakar en signifikant lokal inflammatorisk reaktion.“
Stress och kortisol
- DINNENDAHL et al. (09.05.2024) - „Uttrycket av adipogena markörer är signifikant ökat i östrogent behandlade lipödemadipocter differentierade från fettstamceller in vitro„
„Denna studie indikerar att uttrycket av ERs och flera östrogenmetaboliserande enzymer skiljer sig åt vid lipödem och antyder att östrogen kan spela en roll i dysregleringen av fettvävnaden vid lipödem.“
Inflammationsbiomarkörer
- Laura Patton m.fl. – 27.01.2024 - „Observationsstudie på en stor italiensk population med lipödem: Biokemisk och hormonell profil, anatomisk och klinisk utvärdering, självrapporterad anamnes„
Den största kända kohortstudien med 360 kvinnor med lipödem i Italien
„Normala blodtester utesluter inte lipödem“ – problemet ligger inte i systemiska hormonnivåer, utan i lokal hormonmetabolism i fettvävnaden - Fühner R. e. a. – (07.12.2022) - „Lipedem: Insikter i morfologi, patofysiologi och utmaningar„
„Lipödem kan skiljas från fetma och lymfödem baserat på dess unika morfologiska och molekylära egenskaper.“
Tvådimensionellt perspektiv
Cifarelli V. – (2025) - „Lipedem: Framsteg, utmaningar och vägen framåt„
Att förstå menstruationscykeln
Menstruationscykeln är en fyrveckorsdans mellan två hormoner: Östrogen och Progesteron. För att helt förstå effekterna av dessa hormoner är det viktigt att dela in cykeln i faser.
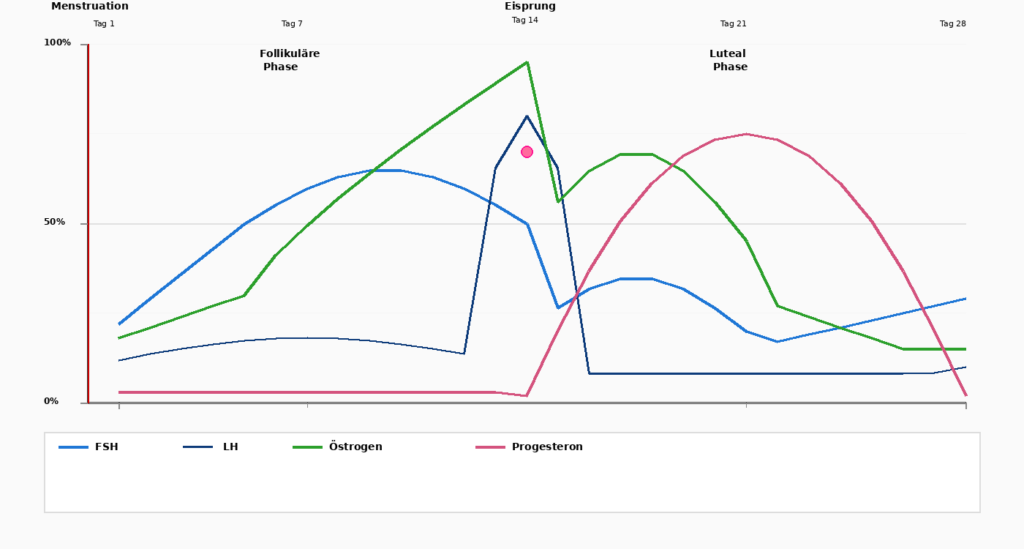
Dag 1–5
Menstruation
Cyklen börjar med menstruation, då det uppbyggda livmoderslemhinnan stöts bort. Östrogen och Progesteron är på sin lägsta nivå.
Dag 1–14
Follikulära fasen
Efter mensen börjar Hypofysen, FSH (follikelstimulerande hormon), som stimulerar äggutvecklingen i äggstockarna. Samtidigt börjar Östrogen att stiga. Kroppen blir mer aktiv, energin ökar, livmoderslemhinnan börjar växa.
Dag 14
Ägglossning (Eisprung)
En dramatisk ökning av LH (Luteiniserande hormon) utlöser ägglossningen. Ägget frigörs och vandrar in i äggledaren. Vid denna tidpunkt når Östrogen sin topp, innan den plötsligt sjunker. Samtidigt börjar Progesteron att stiga.
Dag 15–28
Lutealfas
Efter ägglossningen dominerar Progesteron Den andra halvan av cykeln. Progesteron förbereder livmoderslemhinnan för det fall att ett ägg har befruktats.
Samtidigt lugnar Progesteron Kroppen: Sömnen kan bli djupare, nervositeten minskar. Om ägget inte befruktas, sjunker Östrogen och Progesteron vid slutet av denna fas märkbart och utlöser nästa menstruation.
Hormonella svängningar under menstruationscykeln
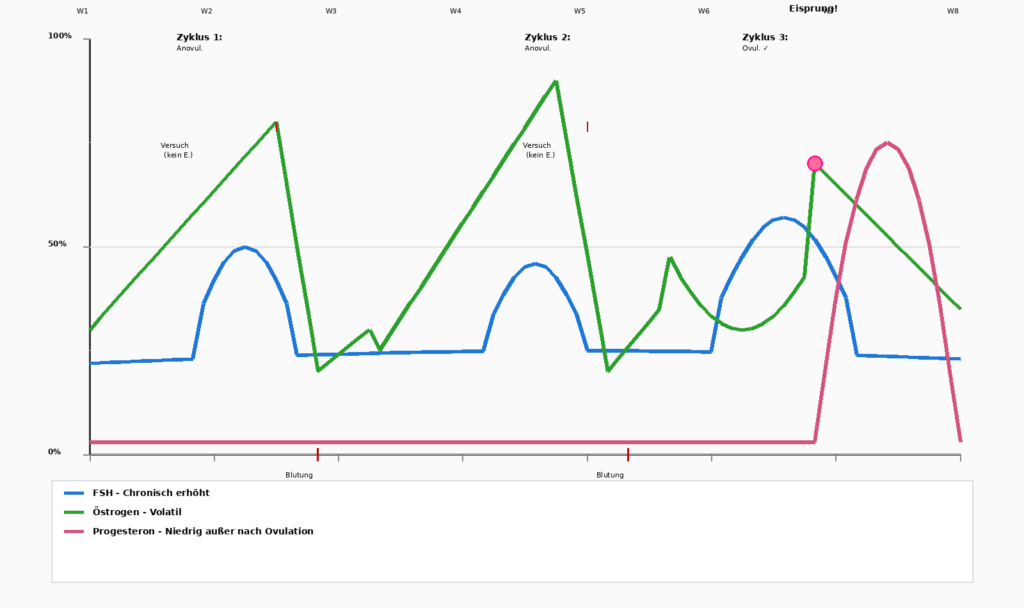
Östrogenöverskott – Den subtila obalansen
Det är viktigt att komma ihåg att det inte alltid är en absolut brist som är problemet, eftersom det ibland är en obalans. När progesteron sjunker medan östrogen förblir relativt förhöjt, uppstår en „östdominans“ (relativ, inte absolut). Detta leder till:
- Viktökning
Svårigheter att gå ner i vikt trots kostförändringar - Huvudvärk
Regelbundna eller intensifierade huvudvärkar - Humörsvängningar
Känslomässig instabilitet - Bröstspänning
Kvarvarande bröstsmärta eller spänning - Rapningar
Ökad uppblåsthet i buken - irritabilitet
Ökad retlighet - Kraftig mens
Okontrollerad kraftig blödning
Förändringar – Premenopaus till menopaus
En kvinnas hormonstatus är inte statisk. Den genomgår olika faser, var och en med sina egna utmaningar.
- Fruktsamma år (upp till ca 35 år)
Östrogen och Progesteron befinner sig i en stabil rytm. Ägglossningen fungerar konsekvent, och menstruationerna är förutsägbara. De flesta kvinnor upplever färre symptom. - Premenopaus (35–42 år)
Progesteron faller först. Östrogen fortsätter initialt högt. Detta leder till klassiska PMS-symptomSömnlöshet, extrem irritation, kraftiga blödningar. Livet känns „omöjligt“. - Perimenopaus/Menopaus (42–49 år)
Detta är den mest turbulenta fasen. Progesteron förblir lågt, men Östrogen blir volatil: det skjuter i höjden och faller sedan plötsligt.
En kvinna vet inte hur hon kommer att känna sig från dag till dag. Ibland har hon kraftiga blödningar, ibland inga alls. Ibland har hon energi, ibland känner hon sig helt utmattad.
Många kvinnor beskriver denna fas som „äcklig“, värre än till och med tidig klimakteriet, eftersom oförutsägbarheten ger en känsla av att inte längre ha „det“ under kontroll.
Åtgärder vid hormonell obalans och PMS
Den goda nyheten är att mycket kan göras för att lindra hormonella symtom och förbättra livskvaliteten. Tillvägagångssättet bör dock vara flerskiktat.
Diagnostiska grunder
Det första steget är att förstå sin egen hormonprofil genom tester.
Blodprov kan mäta nivåerna av östrogen, progesteron, FSH, LH och andra hormoner.
Salivtester är mindre invasiva och kan också vara informativa.
Det viktigaste är att inte göra dessa tester på slumpmässiga dagar, timingen är avgörande: progesteron bör i Lutealfas (helst runt dag 21) testas, inte i follikulären Fas.
Näringslära
Dagens kosthållning är alltför ofta otillräcklig. Studier visar att grönsaker och frukter idag innehåller ungefär 80% färre vitaminer än för 50 år sedan. Detta är inte ett misslyckande från böndernas sida, utan en konsekvens av t.ex. för intensivt jordbruk, utarmade jordar, låg sorters mångfald, felaktiga skördetidpunkter, längre transportvägar. Därför är det viktigt att medvetet vara uppmärksam på ett tillräckligt näringsintag.
Blodsockerstabilitet
En nyckel till hormonell hälsa är att stabilisera Blodsocker. Kvinnor bör äta regelbundna måltider med tillräckligt protein äta. Särskilt i Lutealfas (andra halvan av cykeln) behöver kroppen mer kalorier och näringsämnen.
Stresshantering och livsstil
Kronisk stress är en av de främsta drivkrafterna bakom hormonell obalans.
När en kvinna är under ihållande stress, utsöndrar binjuren ständigt Kortisol ab. Detta konkurrerar om resurser med Progesteron och Testosteron.
Lösningen är inte, „Kortisol “att sänka" (vilket skulle vara omöjligt och farligt under stress), utan snarare att minska stressfaktorerna. Detta kan innebära att släppa taget om vissa (delvis förmodade) skyldigheter, sätta gränser eller till och med ompröva sin karriär.
Sova
Sju till nio timmars kvalitetssömn är inte lyx, det är nödvändigt för hormonproduktion och reglering. Brist på sömn förstärker Progesteronbrist exponentiell.
Kosttillskott
Medan en bra kost är grunden, kan specifika kosttillskott stödja kroppen. Nyckeln är förståelse: kosttillskott ersätter inte en kost, men de fyller de luckor som modernt jordbruk och livsstil lämnar.
Magnesium-D3-K2-komplex
Dessa tre substanser är oskiljaktigt sammanlänkade. Ofta betraktas de emellertid felaktigt isolerat från varandra.
Sambandet
- Magnesium påverkar över 400 kroppsliga processer
- Vitamin D3 (som tekniskt sett är ett hormon, inte ett vitamin) främjar kalciumabsorptionen
- Vitamin K2 aktiverar osteokalcin, proteinet som leder in kalcium i bencellen
Om en av dessa tre saknas eller bara är otillräcklig, fungerar inte systemet korrekt.
Andra essentiella näringsämnen
- Omega-3-fettsyror
Hormonreglering, kardiovaskulär hälsa, antiinflammatoriskt, syn - B-vitaminer
Stöd för hormonmetabolism och nervsystemet - C-vitamin och E-vitamin
Antioxidantivt skydd, kollagenbildning - Zink
Immunfunktion och hormonproduktion - järn
Särskilt viktigt hos menstruerande kvinnor på grund av de naturliga blodförlusterna - Probiotika
Tarmhälsa, hormonmetabolism, näringsupptag
Tarmen är ett ofta förbisedd hormonellt organ. En stor del av hormonmetabolismen sker i tarmen. Ett friskt mikrobiom främjar inte bara näringsupptaget utan också hormonrecirkulationen. Probiotika (i speciell inkapsling för att motstå magsyra) kan återställa tarmbalansen.
Eteriska oljor
Eteriska oljor är koncentrerade växtextrakt som kan påverka nervsystemet genom inhalation och topisk applicering. De är inte en ersättning för medicinsk behandling, men ett värdefullt komplement.
Lavendel – för lugn
Verkansegenskaper
Blodtrycksreglering, stabilisering av hjärtfrekvens, kramplösning, sedering
Indikationer
Sömnlöshet, mensvärk, högt blodtryck, PMS-relaterade symtom
Ansökan
3–4 droppar med en basolja (kokos, jojoba) på mage, nacke eller fotsulor. Kan även användas i en doftspridare.
Ylang-Ylang – Blodtrycks- och lustreglerare
Verkansegenskaper
Blodtrycksreglering, libidohöjning, emotionell balans, hormonmodulering
Särskilt inslag
Denna olja har visat sig vara särskilt effektiv mot högt blodtryck, även i fall där mediciner inte räckte till.
Ansökan
2 droppar sublingualt (på tungan), eller topikalt på pulspunkter och nacke
Magnolia – Binjureadaptogen
Verkansegenskaper
Binyre-stöd, stressreducering, ångestreliefer, panikattack-lindring
Ansökan
Applicera morgon och kväll på njurregionen (nedre rygg) med en bärolja. Regelbunden användning under en månad ger tydliga effekter.
Balans – Harmoniserings- och värmevallning
Verkansegenskaper
Emotionell stabilisering, stämningsbalans, lindring av värmevallningar
Ansökan
4 droppar med bärolja på båda fotsulorna, morgon efter uppvaknande.
Serenitet – (Natt-)Avkoppling
Verkansegenskaper
Djup avslappning, sömnfrämjande, mental och emotionell lugnande
Rutiner
3–4 droppar med bärolja på fötterna före sänggåendet leder till avkopplande sömn.
Vetiver och Adaptiv
Vetiver ger energi och vitalitet. Adaptive är unik, innehåller rosmarin (för mental klarhet) blandat med lugnande komponenter.
Viktigt
Eteriska oljor bör alltid spädas med en basolja. Doseringen är individuell, vissa kvinnor reagerar på 2 droppar, andra behöver 4 eller fler.
Ett integrativt tillvägagångssätt för hormonell hälsa
Nyckeln till förbättrad hormonhälsa ligger i ett integrerat förhållningssätt:
- Tester
Känn dina hormonnivåer, gissa inte - Näringslära
Riktig mat, regelbundet, med tillräckligt med protein och stabilt blodsocker - Minska stress
Identifiera och systematiskt minska kronisk stress - Optimera sömn
7–9 timmar konsekvent, vid samma tid - Kosttillskott
Målriktat, baserat på tester och symtom - Aromaterapi
Eteriska oljor för emotionellt och fysiskt stöd - Uppföljning
Dokumentera symtom, kontrollera hormonnivåer regelbundet
Målet är inte bara att lindra symtom, även om det är viktigt. Målet är att stödja en kvinna så att hon kan förbli vital och levnadsglad till 80- eller 90-årsåldern. Utan detta integrerade förhållningssätt kan många kvinnor känna att livet är över vid 50 eller 60 års ålder. Med det kan de blomstra igen.
Att lägga en grund är inte komplicerat, det kräver bara klarhet över vad kroppen behöver och beslutsamheten att ge den det. Två minuter om dagen för att stärka hälsan påverkar varje annat beslut man fattar den dagen.