Tabla de contenido
Entender el ciclo menstrual desde el punto de vista hormonal no suele ser fácil, no siempre se ciñe a la „regla“ y a veces hace lo que quiere.
El metabolismo hormonal femenino es un sistema complejo y muy sensible en el que varios órganos, como los ovarios, las glándulas suprarrenales, el útero y el páncreas, trabajan conjuntamente en un fino circuito de control hormonal. Para poder clasificar correctamente los síntomas y adoptar medidas específicas, es fundamental conocer a fondo estos procesos.
El sistema hormonal
La glándula suprarrenal, los ovarios, el páncreas y el tracto gastrointestinal forman una red de órganos productores de hormonas.
Las hormonas son mensajeros químicos y representan un complejo circuito de control hormonal. Estas hormonas transmiten constantemente información, indican a los órganos lo que deben producir y regulan numerosos procesos esenciales para nuestro bienestar.
Si nos centramos exclusivamente en un solo síntoma o tratamos una sola hormona sin tener en cuenta las demás, es fácil que pasemos por alto la causa fundamental. Por ejemplo: Si la glándula suprarrenal ha estado sometida a mucho estrés durante años Cortisol debe distribuir, no puede distribuir lo suficiente Progesterona y Testosterona producen. Las consecuencias de estas deficiencias son considerables.
Las principales hormonas
Estrógenos: la hormona de la feminidad
Estrógenos es probablemente la hormona femenina más conocida. Es responsable del desarrollo de los caracteres sexuales secundarios, proporciona curvas y desempeña un profundo papel en nuestro comportamiento emocional y social. Es la hormona de la construcción de nidos, del deseo de cuidar de la familia y de cultivar las relaciones.
Diferenciación
Cuando hablamos de estrógenos, en realidad estamos hablando de una familia de tres hormonas diferentes: estradiol, Estrona y Östreol.
Difieren fundamentalmente en su estructura química, su actividad biológica, su origen en el organismo y sus funciones fisiológicas. Comprender estas diferencias es crucial para una terapia hormonal eficaz y para entender por qué las mujeres en el Perimenopausia aunque sus análisis de estrógenos en sangre parezcan „normales“.
Estradiol - hormona del poder
estradiol, químicamente conocido como 17β-estradiol, es el más activo biológicamente Estrógenos por lo que a menudo se le denomina „real“ o „primario“.“ Estrógenos marcado. Con una actividad biológica relativa del 100 por cien, el estradiol unas doce veces más fuerte que Estrona y ochenta veces más fuerte que Östreol.
Se utiliza principalmente en la Células granulosas el Ovarios producido, especialmente durante el Fase folicular del ciclo menstrual, cuando la Estrógenos-la concentración aumenta continuamente para desencadenar la ovulación. Durante el Fase lútea sigue siendo el estradiol-concentración aumentó, pero no tan drásticamente como en el preovulatorio Pico.
Las funciones de estradiol son diversas y vitales. Es la hormona responsable de la formación y proliferación del revestimiento uterino, un proceso necesario para alojar un óvulo fecundado. estradiol también regula el metabolismo óseo mediante la activación de Osteoblastos (células formadoras de hueso) y la inhibición de Osteoclastos (células que degradan el hueso), manteniendo así una densidad ósea estable. Esto es especialmente importante para prevenir Osteoporosis, un problema importante para las mujeres posmenopáusicas.
Efectos cardiovasculares estradiol tiene un efecto protector al dilatar los vasos sanguíneos, mejorar la función endotelial y, por tanto, reducir la presión arterial y aumentar la Metabolismo del colesterol mejorado. En el cerebro estradiol desempeña un papel crucial en la cognición, la memoria y la neuroplasticidad, la capacidad del cerebro para formar nuevas vías neuronales. Promueve la Producción de serotonina, que es importante para la regulación del estado de ánimo. Función sexual y Lubricación están fuertemente influenciados por estradiol dependiente.
El ciclo menstrual sigue estradiol un patrón característico: bajo durante la menstruación (10-20 pg/mL), luego aumenta durante la menstruación (10-20 pg/mL). Fase folicular alcanza un pico de 200-400 pg/mL poco antes de la ovulación y después permanece estable durante la fase ovulatoria. Fase lútea aumentó a un nivel medio (100-150 pg/mL).
Con el inicio de la Perimenopausia este patrón se vuelve caótico, porque el estradiol-los valores pueden fluctuar salvajemente, a veces extremadamente altos, a veces inesperadamente bajos. Tras la Menopausia el estradiol-Los niveles caen drásticamente por debajo de 20 pg/mL y permanecen ahí.
Estrona - hormona de reserva
Estrona, químicamente muy similar al estradiol, pero con una estructura sólo ligeramente diferente. Es unas doce veces más débil que estradiol. A pesar de esta menor potencia Estrona desempeña un papel modesto durante los años reproductivos, pero adquiere una importancia creciente durante la menopausia.
A diferencia de estradiol, que utiliza principalmente el Ovarios el resultado es Estrona principalmente a través de la conversión periférica de Androstenediona, un precursor de las glándulas suprarrenales, especialmente en el tejido adiposo, la piel y el hígado.
Esta es la razón por la que las mujeres con sobrepeso tienden a tener mayor Estrona-tener, especialmente después de la Menopausia.
Durante los años reproductivos Estrona sólo contribuye entre un quince y un veinte por ciento a la estrogenicidad total. Su efecto biológico es mucho más débil. Es menos eficaz en la proliferación del endometrio, menos eficaz para la densidad ósea, los efectos protectores cardiovasculares y neurológicos que estradiol.
Sin embargo, la estrona conserva algunos efectos estrogénicos básicos y su papel se hace cada vez más importante con la edad.
Tras la menopausia se produce un cambio drástico: Los ovarios apenas producen Estrógenos, pero el tejido adiposo sigue Estrona gratis.
Para muchas mujeres posmenopáusicas Estrona en realidad se convierte en la principal fuente de efectos estrogénicos en el organismo. Esto tiene consecuencias tanto positivas como negativas.
En el lado positivo, las mujeres con mayor peso corporal tras la menopausia pueden presentar mejores valores de densidad ósea, un fenómeno denominado „la grasa protege al hueso“.
En el lado negativo, sin embargo, está que Estrona tiene un efecto continuo y acíclico. A diferencia de estradiol, que se rompe durante la menstruación (y da a las células una „fase de reposo“), el organismo se ve estimulado por constantes Estrona expuestos a una estimulación proliferativa continua.
Esto se asocia a un mayor riesgo de cáncer de mama y de endometrio, una de las razones por las que las mujeres posmenopáusicas con sobrepeso tienen un mayor riesgo de cáncer.
El patrón de ciclo de Estrona es mucho más estable que la de estradiol, con ligeras fluctuaciones a lo largo del ciclo menstrual. Esto se debe a que se origina en tejidos periféricos que no están regulados cíclicamente como los ovarios.
Oestreol - hormona del embarazo
Östreol es el más débil de los tres Estrógenos, unas ochenta veces más débil que estradiol y seis veces más débil que Estrona.
Su estructura química se distingue por un Hidroxilo-que produce durante el metabolismo corporal.
La clave para comprender Östreol no se debe a su escasa potencia en estado no gestante, sino a su enorme importancia durante el embarazo.
Fuera del embarazo Östreol es prácticamente indetectable en la sangre de la mujer y no tiene importancia clínica. Un análisis de sangre para Östreol en una mujer no embarazada no tendría sentido.
Sin embargo, la situación cambia radicalmente durante el embarazo. Östreol es producido principalmente por el hígado fetal y la placenta, no por la madre.
Su producción depende directamente de la actividad fetal y del bienestar del feto. Esto hace que Östreol un valioso marcador de seguimiento durante el embarazo.
La función de Östreol durante el embarazo está especializada: Promueve la vasodilatación en el Placenta, Esto mejora la circulación sanguínea y permite una mejor absorción de nutrientes por el feto.
Ayuda a preparar el útero para el parto aumentando su elasticidad. Miometrio (músculo uterino) aumenta.
Curiosamente Östreol menos proliferativa para el Endometrio como estradiol, el embarazo no es el momento para Endometrio-crecimiento (endometrio), lo que sugiere por qué las mujeres embarazadas no tienen el mismo riesgo de cáncer de endometrio que las mujeres con un crecimiento endometrial crónicamente elevado. Estrona.
Östreol también desempeña un papel importante en la tolerancia inmunitaria del feto; ayuda al sistema inmunitario de la madre a no rechazar al feto genéticamente „extraño“.
El Oestriol-Los niveles aumentan continuamente durante el embarazo: de prácticamente cero en la semana 8, a unos 5 ng/mL en la semana 20, a unos 20 ng/mL en la semana 30 y, por último, a 30-50 ng/mL en la semana 40: un aumento masivo. Tras el parto, los niveles de oestreol descienden rápidamente a niveles no medibles a medida que se elimina la placenta.
Clínicamente Östreol se utiliza como parte del triple cribado durante el embarazo, entre las semanas 16 y 18 de gestación. Un nivel bajo de estreol puede indicar un trastorno cromosómico, como el síndrome de Down. Sin embargo, un nivel bajo de estreol no es definitivo; muchas mujeres con niveles bajos dan a luz a bebés perfectamente sanos. Se trata de un instrumento de cribado, no de diagnóstico, y no está cubierto por el seguro médico, sino que debe pagarse de forma privada como servicio IGeL.
Los siguientes valores se determinan a partir de la sangre prenatal:
- Alfa-fetoproteína (AFP)
- β-HCG libre (gonadotropina coriónica humana)
- estriol no conjugado (uE3)
Estos valores se calculan junto con el edad materna, dem Edad gestacional y otros factores como el peso y el historial médico se utilizan para determinar la Riesgo de anomalías cromosómicas en el feto. Esto incluye sobre todo
- Síndrome de Down (trisomía 21) - Tasa de reconocimiento aprox. 74 %
se da en 1 de cada 600 nacidos vivos; no es una enfermedad, sino una anomalía genética invariable que afecta al desarrollo físico y mental y se debe a una mala distribución aleatoria de los cromosomas durante la formación de los ovocitos. - Síndrome de Edwards (trisomía 18) - Tasa de reconocimiento aprox. 70 %
se da en 1 de cada 5.500 nacidos vivos y provoca graves trastornos del desarrollo y numerosas malformaciones; el tratamiento es sintomático y se centra en aliviar los síntomas.
La mitad de los recién nacidos muere a los seis días, sólo entre el 5% y el 10% sobrevive un año, y alrededor del 15% llega a los cinco años. - Defectos del tubo neural (NRD, por ejemplo, espina bífida) - tasa de detección aprox. 80 %
Ocurre en 1 - 1,5 de cada 1.000 nacidos vivos; malformaciones congénitas del sistema nervioso central causadas por el cierre incompleto del tubo neural durante el desarrollo embrionario temprano, normalmente entre el 22º y el 28º día tras la concepción.
El tubo neural se desarrolla a partir de la placa neural y posteriormente forma el cerebro, la médula espinal, la columna vertebral y el cráneo. Si el tubo neural es defectuoso, no consigue cerrarse, lo que puede dar lugar a malformaciones abiertas o cerradas.
Comparación e implicaciones clínicas
Los tres Estrógenos pueden considerarse herramientas especializadas, cada una de las cuales cumple una tarea distinta.
estradiol es el principal protagonista durante los años reproductivos, responsable del desarrollo de las mucosas, la densidad ósea, la protección cardiovascular y la función neurológica.
Estrona es el débil sistema de respaldo que desempeña un papel secundario durante los años reproductivos, pero que se convierte en la fuente principal después de la menopausia, con todas las consecuencias positivas y negativas asociadas.
Östreol es una hormona altamente especializada que es relevante sobre todo durante el embarazo.
Comprender estas diferencias es crucial para entender por qué los análisis de sangre pueden resultar a veces confusos.
Una mujer en el Perimenopausia puede ser normal o incluso elevado Estrógeno total-pero si éstas consisten principalmente en Estrona (debido a la anovulación y al aumento periférico de la conversión), mientras que el más biológicamente activo estradiol baja, seguirá mostrando los síntomas de un Estrógenos-deficiencia. Se quejará de sofocos, dolores de cabeza, dolores óseos y pérdida de memoria, no porque no tenga Estrógenos sino porque no tiene derecho Estrógenos tiene.
En el Perimenopausia Es frecuente que las mujeres con ciclos anovulatorios tengan un valor relativamente normal o incluso elevado. Estrona-pero tienen un bajo estradiol-porque no hay ovulación y, por lo tanto, no hay una gran cantidad producida por los ovarios de estradiol. Esto explica por qué las mujeres en esta fase pueden sufrir a pesar de tener niveles „normales“ de estrógenos.
Esto tiene implicaciones terapéuticas. Si es necesaria una terapia hormonal sustitutiva, normalmente estradiol utilizado, no Estrona, porque el estradiol es la hormona biológicamente activa que ofrece los efectos más protectores.
Algunos preparados tradicionales de THS contienen conjugado Estrógenos, que es una mezcla de estradiol, Estrona y Östreol son, aunque Östreol es inútil en las mujeres no embarazadas, su presencia en los preparados tradicionales es un accidente histórico, no una razón terapéutica.
Desde el punto de vista del diagnóstico, esto significa que si se sospecha una deficiencia hormonal o un desequilibrio hormonal, no basta con „Estrógenos“debe medirse, pero en concreto estradiol, Estrona y Progesterona en las fases correctas del ciclo.
A menudo no basta con una sola prueba, sino que pueden ser necesarias varias pruebas a lo largo de varios ciclos para comprender el patrón. Los síntomas de una mujer suelen ser más fiables que un único análisis de sangre, especialmente en el Perimenopausia, cuando las hormonas son caóticas.
Funciones de los estrógenos
- Salud de las mucosas
Membranas mucosas húmedas en la boca, ojos y vagina - Estabilidad ósea
Almacenamiento de calcio y densidad ósea - Sistema cardiovascular
Elasticidad vascular y regulación de la presión arterial - Bienestar emocional
Estado de ánimo, motivación y sensualidad
Estrógenos se produce principalmente en la primera mitad del ciclo menstrual. Su tarea comienza inmediatamente después de la menstruación: estimula el útero para construir su membrana mucosa, similar a la colocación de un algodón listo para recibir suavemente un óvulo fecundado.
A medida que la mujer envejece y entra en Premenopausia se produce, comienza Estrógenos hundirse. Esto provoca numerosos síntomas, cuyas causas a menudo se pasan por alto:
- Dolor de cabeza
- Trastornos del sueño
- irritabilidad
- Sofocos
... la sensación general de que el cuerpo „se cae a pedazos“.
Realización importante
Muchas mujeres declaran tener la tensión alta o dolor en los hombros (Hombro congelado) asociada a la carencia de estrógenos.
Un bajo Estrógenoshipertensión, ya que los vasos sanguíneos pierden elasticidad. El dolor de hombro se produce porque el hombro tiene muchas Receptores de estrógenos están disponibles, y sin suficientes Estrógenos estas articulaciones y músculos pueden sufrir.
Progesterona: la hormona del descanso
En Estrógenos es la hormona de la primera mitad del ciclo, es Progesterona la hormona de la segunda mitad. Después de la ovulación (que tiene lugar en la mitad del ciclo) Progesterona se libera del cuerpo lúteo, el resto del folículo después de la ovulación.
La progesterona indica al útero que se ha acumulado suficiente mucosa y lo prepara para que pueda absorber un óvulo fecundado.
La progesterona es la hormona que calma, ayuda a dormir y regula la excitabilidad nerviosa. Las mujeres que sufren un déficit de progesterona suelen declarar que se sienten „constantemente tensas“, que las pequeñas cosas les irritan y que ya no pueden dormir en la segunda mitad de su ciclo.
La progesterona suele ser la primera hormona que se produce menos. Una mujer puede seguir menstruando durante años pero no ovular correctamente, lo que significa que produce poca o ninguna progesterona. Progesterona más producido.
En estos casos, el revestimiento uterino puede crecer de forma incontrolada, lo que provoca una hemorragia extrema que confunde a la mujer porque no entiende por qué es tan masiva.
Signos de deficiencia de progesterona
Si una mujer es menor de
- insomnio extremo
- fuerte irritabilidad
- fuertes dolores menstruales
- cambios de humor incontrolados
- trastornos de ansiedad inexplicables
Si una mujer padece deficiencia de progesterona, especialmente si estos síntomas son nuevos o han empeorado, la deficiencia de progesterona suele ser el factor desencadenante.
Paradójicamente, los médicos a menudo no lo reconocen porque se centran en el ciclo menstrual regular, no en la falta de ovulación.
Testosterona: energía y fuerza
Aunque Testosterona a menudo se percibe como la „hormona masculina“, las mujeres también producen Testosterona. Proporciona energía, ayuda a desarrollar los músculos, mejora el metabolismo y contribuye a la libido.
Una cantidad suficiente de testosterona está asociada a la vitalidad y a la sensación de poder „aguantar“.
Cuando los niveles de testosterona de una mujer son demasiado bajos, suele sentirse cansada y falta de energía. El problema se agrava cuando el estrés crónico sobrecarga las glándulas suprarrenales: Entonces la glándula suprarrenal no puede producir suficiente testosterona para compensar la cantidad que falta en los ovarios.
Cortisol - La hormona de la supervivencia
Cortisol es la hormona del estrés segregada por la glándula suprarrenal. En momentos de gran estrés Cortisol activa el modo „lucha o huida“, ayudando así a sobrevivir a las crisis.
El problema surge cuando Cortisol permanece crónicamente elevada:
- Glucemia permanentemente elevada
- aumenta la presión sanguínea
- „roba“ recursos que la glándula suprarrenal necesita para la producción de Progesterona y Testosterona falta
Esto crea un círculo vicioso:
Estrés crónico → alto Cortisol → demasiado poco Progesterona y Testosterona → menor resiliencia al estrés → aún mayor Cortisol.
La mujer se siente atrapada, agotada y no puede escapar de la espiral.
¿Los estrógenos y el estrés provocan lipoedema?
La cuestión de las causas del lipoedema es una de las cuestiones centrales para las mujeres afectadas y los médicos. Durante décadas, esta afección se pasó por alto o se explicó como una falta de fuerza de voluntad y la respuesta fue: „¡Sólo tienes que adelgazar!“.“
Hoy sabemos que el lipoedema es una enfermedad biológica en la que interactúan la predisposición genética y los factores hormonales. Tanto Estrógenos así como el estrés parecen desempeñar un papel importante en la aparición y exacerbación de esta enfermedad.
Conceptos básicos de genética y desencadenantes hormonales
El lipoedema es una enfermedad crónica del tejido adiposo subcutáneo caracterizada por una proliferación anormal y una acumulación patológica de células adiposas, normalmente en las piernas o a veces en los brazos. Las nalgas y la parte superior del cuerpo no suelen verse afectadas, lo que da lugar a una proporción característica: parte superior del cuerpo delgada pero piernas voluminosas. La enfermedad afecta a más del 95% de las mujeres, lo que sugiere claramente un componente hormonal.
Para comprender las causas del lipoedema hay que distinguir entre dos niveles biológicos diferentes, a saber, la predisposición genética y los factores hormonales desencadenantes.
Un hallazgo importante de la investigación moderna es que la predisposición genética por sí sola no basta para desencadenar el lipoedema, sino que necesita un desencadenante.
Los estudios demuestran que hasta el 60% de las mujeres afectadas tienen familiares con los mismos síntomas, lo que indica un fuerte componente hereditario. Sin embargo, no todas las mujeres genéticamente predispuestas están afectadas; algunas permanecen sin síntomas durante toda su vida. Esto demuestra que la „bomba de relojería“ genética debe desencadenarse primero por factores externos.
Los estrógenos como principal factor desencadenante
En más del 85% de las mujeres afectadas, el primer brote de lipoedema se produce durante una fase de cambio hormonal. Se trata típicamente de tres acontecimientos vitales:
- Pubertad
- embarazo
- Menopausia
El hecho de que el lipoedema coincida tan sistemáticamente con estas transiciones hormonales implica que Estrógenos desempeña un papel central.
Durante la pubertad, el Estrógenos-el nivel aumenta drásticamente. Es precisamente en este momento cuando muchas chicas jóvenes notan que sus piernas se hinchan de forma anormal y aumentan de volumen, mientras que la parte superior de su cuerpo sigue siendo delgada.
A menudo se pasa por alto o se interpreta erróneamente como un aumento de peso normal. Si, además, la chica empieza a tomar la píldora anticonceptiva, que aumenta aún más la exposición a los estrógenos, el desarrollo del lipoedema suele acelerarse.
Médicos y pacientes atribuyen el aumento de peso a la píldora sin darse cuenta de que ha surgido un trastorno de lipoedema subyacente.
Durante el embarazo también se producen grandes cambios hormonales. El cuerpo no sólo produce más Estrógenos, sino también una mayor proporción de Estrógenos a Progesterona. Muchas mujeres con lipoedema preexistente informan de un empeoramiento significativo de sus síntomas durante el embarazo: más hinchazón, más dolor, progresión más rápida de la enfermedad. En algunos casos, el lipoedema se manifiesta por primera vez durante el embarazo si la predisposición genética estaba presente pero aún no se había materializado.
Durante la menopausia, la situación es paradójica: la Estrógenos-los niveles descienden drásticamente y, sin embargo, muchas mujeres con lipoedema pueden experimentar un deterioro. Esto podría explicar por qué no es la Estrógenos-nivel es el problema, sino la fluctuación y el desequilibrio entre Estrógenos y otras hormonas como Progesterona y Testosterona. Cuando el organismo se encuentra en desequilibrio hormonal, ya sea por niveles altos o bajos, los síntomas del lipoedema parecen empeorar.
Los mecanismos biológicos por los que Estrógenos Aún no se conocen del todo los factores que influyen en el lipoedema, pero varias teorías han encontrado apoyo empírico.
Una teoría es que se trata de la densidad y función de Estrógenos-Receptores en el tejido adiposo subcutáneo. El tejido adiposo de las piernas puede tener una mayor densidad de receptores de estrógenos que el tejido adiposo de otras partes del cuerpo, un „fenómeno local“ más que sistémico. Cuando el estrógeno se une a estos receptores, podría desencadenar señales locales que provoquen la proliferación y el aumento anormales de las células adiposas.
Otra teoría se refiere a la función capilar: Estrógenos podría aumentar la permeabilidad (permeabilidad) de los vasos sanguíneos más pequeños, lo que conduce a la fuga de líquido en el tejido, que es exactamente lo que se observa en el lipoedema.
Uno de los resultados más interesantes de la nueva investigación se refiere a la Metabolismo de la progesterona. Los científicos han desarrollado un Gene identificado, responsable de la enzima Aldo-cetorreductasa codificado. Esta enzima es responsable del metabolismo de la progesterona.
Mujeres con Mutación en este gen Mostrar Niveles anormales de progesterona, especialmente en el tejido adiposo local.
Esto podría ser un factor decisivo, no sólo la Estrógenos-de la UE, sino también el equilibrio entre Estrógenos y Progesterona en el tejido adiposo local podría ser decisivo. Una carencia de progesterona o un desequilibrio entre estrógenos y progesterona podría impulsar los procesos patológicos de la grasa en el lipoedema.
Desequilibrio hormonal y brotes de lipoedema
Un patrón común observado en la práctica clínica es el fenómeno de „recaída“ en el lipoedema. Los pacientes refieren que los síntomas de su lipoedema no empeoran de forma continua, sino que en episodios, a veces los síntomas se mantienen estables y, de repente, se produce un empeoramiento drástico con aumento de la hinchazón, dolor y, posiblemente, también aumento de peso en la zona afectada.
Estos episodios suelen coincidir con cambios hormonales:
- el inicio o la interrupción de la Píldora
- un embarazo o Aborto espontáneo
- Inicio de la Menopausia.
La mecánica de estos brotes parece estar relacionada con el desequilibrio hormonal. Cuando el cuerpo entra en un estado en el que el estrógeno es alto y la progesterona baja, o en el que las proporciones fluctúan caóticamente, esto parece „disparar“ las células grasas del lipoedema. Se multiplican, se agrandan y provocan un aumento de los síntomas.
Esto explica por qué algunas mujeres que toman anticonceptivos hormonales, especialmente anticonceptivos con predominio de estrógenos, experimentan un empeoramiento de su lipoedema y por qué la perimenopausia, una época de fluctuación hormonal extrema, es especialmente difícil para muchas pacientes con lipoedema.
Este hallazgo tiene implicaciones terapéuticas. Algunos expertos en lipoedema aconsejan a las pacientes que eviten los anticonceptivos hormonales o, al menos, que experimenten con mucho cuidado para ver si un anticonceptivo concreto exacerba sus síntomas.
En algunos casos, se recomienda que las pacientes que desean tener hijos se sometan a una liposucción (liposucción terapéutica) antes del embarazo para reducir la carga del lipoedema antes de que se produzcan las turbulencias hormonales del embarazo.
Estrés, cortisol e inflamación
Aunque la investigación hormonal sobre el lipoedema lleva décadas realizándose, un hallazgo más reciente es el papel del estrés psicológico.
Las observaciones clínicas actuales y los resultados iniciales de la investigación indican que el estrés, además de las hormonas, podría ser un factor desencadenante importante de los brotes de lipoedema.
Cuando el cuerpo está sometido a estrés, ya sea Estrés agudo (como un suceso traumático o un acontecimiento vital importante) o Estrés crónico (como el estrés profesional o los conflictos familiares), establece Cortisol gratis. Cortisol, la clásica „hormona del estrés“, es una hormona producida de forma natural en el organismo. Corticosteroides, que normalmente moviliza el cuerpo para hacer frente a los desafíos. Sin embargo, bajo estrés crónico, el nivel de cortisol permanece permanentemente elevado.
Varias observaciones clínicas han demostrado que los pacientes con lipoedema que sufren un aumento del estrés psicológico suelen experimentar recaídas del lipoedema inmediatamente después.
Algunos pacientes informan de que tras una muerte en la familia, una pérdida de trabajo o una separación, sus síntomas de lipoedema han empeorado drásticamente, a veces con una respuesta retardada de semanas a algunos meses. Esto indica un mecanismo biológico por el que El estrés psicológico agrava la patología del lipoedema.
Cortisol es conocida como una hormona proinflamatoria que conduce a la inflamación sistémica cuando está crónicamente elevada.
El propio lipoedema está asociado a procesos inflamatorios crónicos en el tejido adiposo afectado; las células adiposas anómalas del lipoedema están constantemente rodeadas de mediadores inflamatorios. Un aumento de la Cortisol-debido al estrés podría amplificar esta inflamación.
Además, suprime Cortisol El sistema inmunitario también se ve afectado por la elevación crónica, que a su vez puede dar lugar a patrones inflamatorios anormales.
La función linfática, que suele estar alterada en el lipoedema, también podría estarlo por el estrés crónico y el aumento de la Cortisol más obstáculos.
estrés y Cortisol también influyen en el propio eje hormonal. El estrés crónico puede provocar Disregulación del sistema hipotálamo-hipofisario-ovárico lo que a su vez conduce a patrones anormales de estrógenos y progesterona dirige.
El estrés puede ser directo (a través de Cortisol y la inflamación), así como indirectamente (a través de la intensificación hormonal) empeoran el lipoedema.
Genética, hormonas, estrés como cuadro global
La comprensión actual del lipoedema ha evolucionado desde una explicación simple de „problema de peso“ a un modelo complejo en el que se entrelazan varios factores.
La mejor formulación actual es: la predisposición genética es necesaria, pero no suficiente. Se necesita un factor desencadenante, normalmente varios factores, para desencadenar la aparición del lipoedema.
Los principales factores desencadenantes son de naturaleza hormonal:
- Pubertad
- Inicio de la anticoncepción hormonal
- Embarazo,
- Perimenopausia
- Menopausia
Estos son los puntos críticos en los que muchas mujeres con predisposición genética notan por primera vez su lipoedema.
Pero también intervienen factores secundarios. El estrés psicológico crónico puede desencadenar o exacerbar el lipoedema, probablemente a través de una combinación de elevación del cortisol, activación inflamatoria y amplificación hormonal secundaria. La obesidad no es un factor causal, pero puede empeorar los síntomas.
Una mujer con sobrepeso sin predisposición genética al lipoedema nunca desarrollará lipoedema, pero una mujer genéticamente predispuesta puede exacerbar sus síntomas por tener sobrepeso.
Esta complejidad explica también que el lipoedema sea tan variable. Dos mujeres con una predisposición genética idéntica pueden tener evoluciones completamente distintas, en función de los desencadenantes hormonales que experimenten y del estrés al que estén expuestas.
Una mujer puede superar la pubertad con síntomas mínimos, pero después experimentar un embarazo que provoque un brote dramático de lipoedema.
Otra mujer puede verse mínimamente afectada a lo largo de su vida hasta que la menopausia la enfrenta a un nuevo episodio.
Implicaciones clínicas
Comprender que los estrógenos y el estrés son factores relevantes tiene implicaciones terapéuticas:
- Las pacientes con lipoedema deben tener mucho cuidado al elegir anticonceptivos. El cambio a un producto con dosis bajas de estrógenos o a métodos anticonceptivos no hormonales podría mejorar los síntomas en algunos casos.
- La gestión del estrés no sólo es importante para el bienestar psicológico, sino que también tiene un componente médico directo: el aumento crónico del estrés puede empeorar el lipoedema y debe abordarse activamente.
- El escepticismo diagnóstico es apropiado si un análisis de sangre muestra niveles de estrógenos „normales“ pero una paciente sufre brotes de lipoedema. Puede que el problema no radique en el nivel absoluto de estrógenos, sino en la Equilibrio entre estrógenos, progesterona y testosterona, o en las concentraciones hormonales locales en el propio tejido adiposo, que no se detectan mediante un análisis de sangre.
Un médico experto en lipoedema no se limitará a leer el análisis de sangre; preguntará al paciente sobre el estrés, los cambios en el estilo de vida y los patrones menstruales. - Desde el punto de vista terapéutico, existen otros enfoques además de la liposucción y la terapia de compresión. Reducción del estrés, Técnicas de gestión del estrés, posiblemente incluso Ajustes nutricionales específicos, el Estabilizar el equilibrio hormonal, podría mejorar teóricamente el comportamiento del lipoedema. Esto se está investigando activamente en la actualidad.
Estudios
Estrógenos
- FANG et al. (2026) - Impacto de las hormonas en el desarrollo del lipedema: una revisión sistemática de la literatura„
„El lipoedema parece ser una enfermedad multifactorial causada principalmente por una desregulación hormonal -en particular relacionada con los estrógenos-, así como por componentes metabólicos y posiblemente genéticos. Los resultados apoyan la reclasificación del lipoedema como enfermedad con influencia hormonal distinta de la obesidad y subrayan la necesidad de seguir investigando sobre biomarcadores diagnósticos, terapias dirigidas y el papel de la susceptibilidad genética.“ - VIANA y otros (07.2025) - „La menopausia como punto de inflexión crítico en el lipedema“„
- KATZER et al. (2021) - „Lipedema y el papel potencial de los estrógenos en la acumulación excesiva de tejido adiposo„
Demuestra que los estrógenos promueven la adipogénesis mediante la activación de ERα y el aumento de la expresión de PPARγ - VIANA y otros (07.2025) - „La deficiencia de estrógenos inducida por la menopausia amplifica la disfunción del tejido adiposo mediante la supresión de la señalización ERα; el aumento de la actividad ERβ; y la alteración de la función mitocondrial.„
„La disminución sistémica del estradiol circulante, junto con el aumento de la producción intracrina de estradiol en el tejido adiposo afectado, impulsado por la sobreexpresión de aromatasa y 17β-HSD1 y la deficiencia de 17β-HSD2, junto con un desequilibrio que favorece la señalización ERβ sobre ERα, crea un microambiente proinflamatorio, profibrótico y dominado por estrógenos. Este entorno hormonal promueve la hipertrofia adipocitaria, la inflamación crónica, la remodelación de la matriz extracelular y la resistencia a la movilización de lípidos.“ - CIFARELLI et al. (2025) - „Lipedema: de los cambios hormonales de la mujer a la intervención nutricional„
Muestra la inflamación crónica como el mecanismo central, también menciona el intestino permeable, a menudo causado por disbiosis u otros trastornos de la barrera intestinal, y entra en más detalles sobre las medidas antiinflamatorias y los suplementos dietéticos.
„Esta afección provoca una inflamación crónica leve, que se debe en parte a la translocación de LPS (lipopolisacáridos), que son componentes de la membrana externa de las bacterias Gram negativas, desde el intestino a la circulación sistémica.
A medida que el LPS circula por el torrente sanguíneo, llega también a los adipocitos, que producen entonces citoquinas proinflamatorias como el TNF-α, la IL-6 y la IL-1β, que alteran las funciones de los adipocitos y provocan una importante respuesta inflamatoria local.“
Estrés y cortisol
- DINNENDAHL et al. (09.05.2024) - „La Expresión del Marcador Adipogénico Aumenta Significativamente en Adipocitos de Lipedema Tratados con Estrógenos y Diferenciados de Células Madre Adiposas In Vitro„
„Este estudio indica que la expresión de los RE y de varias enzimas metabolizadoras de estrógenos es diferente en el lipoedema y sugiere que los estrógenos pueden desempeñar un papel en la desregulación del tejido adiposo en el lipoedema.“
Biomarcadores inflamatorios
- Laura Patton e.a. - 27.01.2024 - „Estudio observacional en una amplia población italiana con lipoedema: perfil bioquímico y hormonal, evaluación anatómica y clínica, historia autoinformada„
Mayor estudio de cohortes conocido con 360 mujeres con lipoedema en Italia
„Los análisis de sangre normales no descartan el lipoedema“: el problema no radica en los niveles hormonales sistémicos, sino en el metabolismo hormonal local en el tejido adiposo - Fühner R. e. a. - (07.12.2022) - „Lipedema: morfología, fisiopatología y desafíos„
„El lipoedema puede distinguirse de la obesidad y el linfedema por sus características morfológicas y moleculares únicas“.“
Panorama multidisciplinar
Cifarelli V. - (2025) - „Lipedema: avances, retos y camino por recorrer„
Comprender el ciclo menstrual
El ciclo menstrual es un baile de cuatro semanas entre dos hormonas: Estrógenos y Progesterona. Para comprender plenamente los efectos de estas hormonas, es importante dividir el ciclo en sus fases.
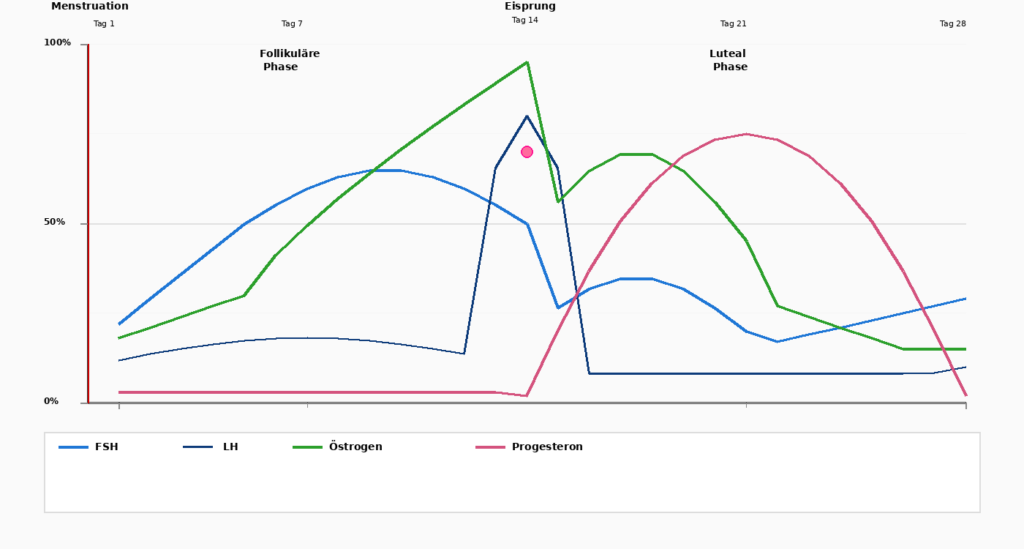
Días 1-5
Menstruación
El ciclo comienza con la menstruación, cuando se desprende el revestimiento uterino acumulado. Estrógenos y Progesterona están en sus valores más bajos.
Días 1 a 14
Fase folicular
Después de la menstruación, la Glándula pituitaria, FSH (hormona foliculoestimulante), que estimula el desarrollo de óvulos en los ovarios. Al mismo tiempo Estrógenos aumentar. El cuerpo se vuelve más activo, los niveles de energía aumentan y el revestimiento uterino empieza a crecer.
Día 14
Ovulación
Un aumento espectacular de LH (hormona luteinizante) desencadena la ovulación. El óvulo se libera y se desplaza hacia las trompas de Falopio. En ese momento Estrógenos picos antes de caer repentinamente. Al mismo tiempo Progesterona a subir.
Días 15-28
Fase lútea
Después de la ovulación domina Progesterona la segunda mitad del ciclo. Progesterona prepara el revestimiento del útero en caso de que se fecunde un óvulo.
Al mismo tiempo Progesterona el cuerpo: el sueño puede ser más profundo, el nerviosismo disminuye. Si el óvulo no ha sido fecundado, el Estrógenos y Progesterona al final de esta fase y desencadena la siguiente menstruación.
Fluctuaciones hormonales en el ciclo menstrual
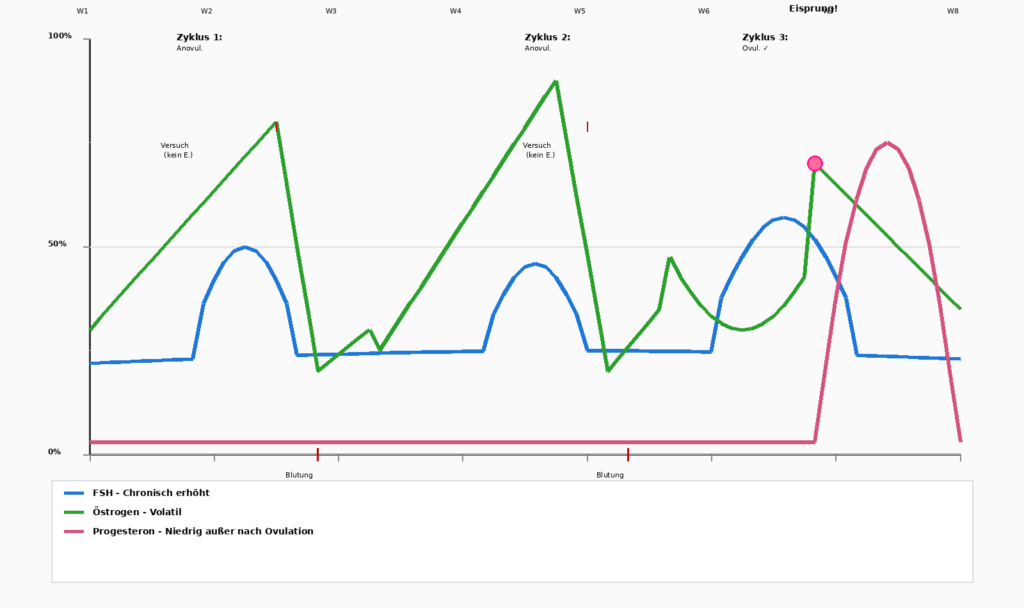
Exceso de estrógenos: el sutil desequilibrio
Es importante señalar que el problema no siempre es una deficiencia absoluta, ya que a veces se trata de un desequilibrio. Cuando la progesterona desciende mientras que el estrógeno permanece relativamente elevado, se produce una „dominancia estrogénica“ (relativa, no absoluta). Esto conduce a:
- Aumento de peso
Dificultad para perder peso a pesar de los cambios en la dieta - Dolor de cabeza
Dolores de cabeza regulares o en aumento - Cambios de humor
Inestabilidad emocional - Tensión torácica
Dolor o tensión torácicos persistentes - Flatulencias
Aumento de la hinchazón abdominal - irritabilidad
Aumento de la irritabilidad - Menstruación abundante
Hemorragia intensa no controlada
Cambios: de la premenopausia a la menopausia
El estado hormonal de una mujer no es estático. Pasa por distintas fases, cada una con sus propios retos.
- Años fértiles (hasta ~35 años)
Estrógenos y Progesterona siguen un ritmo estable. La ovulación es constante y la menstruación predecible. La mayoría de las mujeres tienen menos síntomas. - Premenopausia (35-42 años)
Progesterona cae primero. Estrógenos permanece alta al principio. Esto conduce a la clásica Síntomas del síndrome premenstrualInsomnio, irritabilidad extrema, hemorragias abundantes. La vida parece „imposible“. - Perimenopausia/menopausia (42-49 años)
Esta es la fase más turbulenta. Progesterona sigue siendo baja, pero Estrógenos se vuelve volátil: sube y luego baja repentinamente.
Una mujer no sabe cómo se sentirá de un día para otro. A veces sangra mucho, a veces nada. A veces tiene energía, a veces se siente completamente agotada.
Muchas mujeres describen esta fase como „desagradable“, peor incluso que la menopausia precoz, porque la imprevisibilidad conlleva la sensación de no tenerlo „todo“ bajo control.
Medidas para los desequilibrios hormonales y el síndrome premenstrual
La buena noticia es que se puede hacer mucho para aliviar los síntomas hormonales y mejorar la calidad de vida. Sin embargo, el enfoque debe ser múltiple.
Principios de diagnóstico
El primer paso es conocer su propio perfil hormonal mediante pruebas.
Los análisis de sangre pueden medir los niveles de estrógenos, progesterona, FSH, LH y otras hormonas.
Las pruebas de saliva son menos invasivas y también pueden ser informativas.
Lo más importante es no realizar estos análisis en días aleatorios, el momento es crucial: la progesterona debe analizarse en el Fase lútea (idealmente alrededor del día 21), no en el folicular Fase.
Nutrición
La dieta moderna es con demasiada frecuencia inadecuada. Los estudios demuestran que la fruta y la verdura contienen hoy unas 80% menos vitaminas que hace 50 años. Esto no es un fallo de los agricultores, sino el resultado de una agricultura excesivamente intensiva, suelos agotados, falta de variedad, épocas de cosecha incorrectas y rutas de transporte más largas. Por lo tanto, es esencial garantizar conscientemente un suministro adecuado de nutrientes.
Estabilidad del azúcar en sangre
Una de las claves de la salud hormonal es la estabilización de la glucosa en sangre. Las mujeres deben comer regularmente con suficiente Proteína comer. Especialmente en el Fase lútea (segunda mitad del ciclo), el cuerpo necesita más calorías y nutrientes.
Gestión del estrés y estilo de vida
El estrés crónico es uno de los principales responsables de los desequilibrios hormonales.
Cuando una mujer está sometida a un estrés prolongado, la glándula suprarrenal libera constantemente Cortisol off. Esto compite por los recursos con Progesterona y Testosterona.
La solución no es „Cortisol El objetivo no es “reducir" el estrés (lo cual sería imposible y peligroso durante una situación de estrés), sino reducir las fuentes de estrés. Esto puede significar desprenderse de algunas obligaciones (a veces percibidas), establecer límites o incluso replantearse la carrera profesional.
Dormir
De siete a nueve horas de sueño de calidad no es un lujo, es esencial para la producción y regulación hormonal. La falta de sueño aumenta Deficiencia de progesterona exponencialmente.
Suplementos dietéticos
Aunque una buena dieta es la base, los suplementos específicos pueden ayudar al organismo. La clave es comprender que los suplementos no sustituyen a la nutrición, sino que llenan las lagunas que dejan la agricultura y el estilo de vida modernos.
El complejo magnesio-vitamina D3-vitamina K2
Estas tres sustancias están indisolublemente unidas. Sin embargo, a menudo se consideran erróneamente aisladas unas de otras.
El contexto:
- Magnesio influye en más de 400 procesos físicos
- Vitamina D3 (que técnicamente es una hormona, no una vitamina) favorece la absorción del calcio
- Vitamina K2 activa la osteocalcina, la proteína que transfiere el calcio a la matriz ósea
Si falta uno de estos tres o es insuficiente, el sistema no funcionará correctamente.
Otros nutrientes esenciales
- Ácidos grasos omega-3
Regulación hormonal, salud cardiovascular, antiinflamatorio, visión - Vitaminas B
Apoyo al metabolismo hormonal y al sistema nervioso - Vitamina C y E
Protección antioxidante, formación de colágeno - Zinc
Función inmunitaria y producción hormonal - hierro
Especialmente importante para las mujeres que menstrúan debido a la pérdida natural de sangre - Probióticos
Salud intestinal, metabolismo hormonal, absorción de nutrientes
El intestino es un órgano hormonal que a menudo se pasa por alto. Una gran parte del metabolismo hormonal tiene lugar en el intestino. Un microbioma sano no sólo favorece la absorción de nutrientes, sino también la recirculación hormonal. Los probióticos (especialmente encapsulados para resistir la acidez estomacal) pueden restablecer el equilibrio intestinal.
Aceites esenciales
Los aceites esenciales son sustancias vegetales concentradas que pueden intervenir en el sistema nervioso por inhalación y aplicación tópica. No son un sustituto del tratamiento médico, sino un valioso complemento.
Lavanda - para calmar
Propiedades efectivas
Regulación de la presión arterial, estabilización del ritmo cardíaco, alivio de los calambres, sedación
Indicaciones
Insomnio, dolores menstruales, hipertensión, síntomas asociados al síndrome premenstrual
Solicitud
3-4 gotas con aceite portador (coco, jojoba) sobre el vientre, el cuello o la planta de los pies. También puede utilizarse en difusor.
Ylang-ylang - regulador de la presión sanguínea y la libido
Propiedades efectivas
Regulación de la presión sanguínea, aumento de la libido, equilibrio emocional, modulación hormonal
Reportaje especial
Este aceite ha demostrado ser especialmente eficaz contra la hipertensión, incluso en casos en los que la medicación no ha ayudado lo suficiente.
Solicitud
2 gotas sublinguales (en la lengua), o tópicas en los puntos de pulso y en el cuello
Magnolia - Adaptógeno suprarrenal
Propiedades efectivas
Apoyo suprarrenal, reducción del estrés, reducción de la ansiedad, alivio de los ataques de pánico
Solicitud
Aplicar mañana y noche en la zona de los riñones (parte inferior de la espalda) con aceite portador. El uso regular durante un mes muestra efectos claros.
Equilibrio - armonización y sofocos
Propiedades efectivas
Estabilización emocional, equilibrio del humor, alivio de los sofocos
Solicitud
4 gotas con aceite portador en ambas plantas de los pies por la mañana después de levantarse.
Serenidad - relajación (nocturna)
Propiedades efectivas
Relajación profunda, fomento del sueño, calma mental y emocional
Rutina
3-4 gotas con aceite portador en los pies antes de acostarse provocan un sueño reparador.
Vetiver y Adaptive
El vetiver aporta energía y vitalidad. Adaptive es único, ya que contiene romero (para la claridad mental) mezclado con componentes sedantes.
Importante
Los aceites esenciales deben diluirse siempre con un aceite portador. La dosis es individual, algunas mujeres responden con 2 gotas, otras necesitan 4 o más.
Un enfoque integrador de la salud hormonal
La clave para mejorar la salud hormonal reside en un enfoque integrador:
- Pruebas
Conoce tus niveles hormonales, no adivines - Nutrición
Comida real, regular, con suficientes proteínas y azúcar en sangre estable - Reducir el estrés
Identificar y reducir sistemáticamente el estrés crónico - Optimizar el sueño
7-9 horas de forma constante, a la misma hora - Complemento alimenticio
Dirigido, basado en pruebas y síntomas - Aromaterapia
Aceites esenciales de apoyo emocional y físico - Seguimiento
Documentar los síntomas, comprobar regularmente los niveles hormonales
El objetivo no es simplemente aliviar los síntomas, aunque eso es importante. El objetivo es apoyar a la mujer para que se mantenga vital y viva hasta los 80 o 90 años. Sin este enfoque integrador, muchas mujeres pueden sentir que su vida ha terminado a los 50 o 60 años. Con él, pueden volver a florecer.
Crear una base no es complicado, sólo requiere tener claro lo que tu cuerpo necesita y la determinación de dárselo. Dos minutos al día para fortalecer la salud influyen en cualquier otra decisión que tomes ese día.