Inhoudsopgave
In ongeveer 30% van de gevallen kan epilepsie niet voldoende met medicijnen worden behandeld, waardoor etherische oliën steeds vaker als ondersteunende maatregel worden ingezet.
Wat hierbij te overwegen valt, of en in hoeverre ze behulpzaam zijn, wordt hierna – voor leken begrijpelijk – uitgelegd.
Een korte samenvatting van het wetenschappelijk rapport voor iedereen die meer wil weten over natuurlijke ondersteuning bij epilepsie.
Een woordenlijst, na de literatuurlijst, verklaart vaktermen.
Het derde deel is gericht op medische professionals, presenteert de huidige stand van de farmacologische behandeling, evenals onderzoeksresultaten met betrekking tot ondersteunende etherische oliën bij epilepsie, inclusief bronvermelding.
Wat is epilepsie?
Het brein bestaat uit miljarden zenuwcellen die constant elektrische signalen versturen. Normaal gesproken gebeurt dat geordend, als een goed geleid orkest. Bij epilepsie ontstaat er plotseling een soort “elektrische storm” in de hersenen, de aanval: veel zenuwcellen vuren tegelijkertijd en ongecontroleerd.
Wat gebeurt er tijdens een aanval?
Afhankelijk van welk deel van de hersenen is aangetast, kan een epileptische aanval er heel anders uitzien:
- Afwezigheid
Kort “wegtrekken” voor seconden, de betrokkene staart in het luchtledige - Myoclonische aanval
Korte, schokkende bewegingen (vaak 's ochtends) - Focale aanval: Schokken of tintelingen in een lichaamsdeel, soms met bewustzijnsverlies –
- Gegeneraliseerde tonisch-clonische aanval (voorheen “Grand Mal”): Val, verstijving, ritmische schokken van het hele lichaam, bewusteloosheid
Hoe vaak komt epilepsie voor?
Epilepsie treft wereldwijd ongeveer 50 miljoen mensen, dat is ongeveer 1 % van de wereldbevolking. In Duitsland leven ongeveer 400.000–500.000 mensen met epilepsie. Het is na migraine en een beroerte de op twee na meest voorkomende neurologische aandoening.
Het grote probleem
Bij ongeveer 30 % van de patiënten Als medicijnen onvoldoende aanslaan, spreken we van medicijnresistente epilepsie. Deze mensen zoeken vaak naar aanvullende mogelijkheden.
Bij epilepsie treden er plotselinge, ongecontroleerde elektrische ontladingen op in de hersenen. Deze ontladingen kunnen leiden tot verschillende symptomen, afhankelijk van welk deel van de hersenen wordt getroffen.
Twee systemen moeten in evenwicht zijn:
- GABA (Gamma-aminoboterzuur): De “remmer”, kalmeert de hersenen
- GlutamaatHet “gaspedaal” activeert het brein
Bij epilepsie is het evenwicht verstoord: te weinig rem, te veel gas, de hersenen “draaien door”.
Bovendien spelen ionenkanalen een belangrijke rol, dat zijn minuscule “poortjes” in de celmembranen van zenuwcellen:
- Natriumkanalen (Nav)
Als een zenuwcel vuurt, openen ze zich, bij epilepsie openen ze zich te gemakkelijk - Calciumkanalen (Cav)
Belangrijk voor bepaalde aanvalstypen (bijv. absence-aanvallen) - Kaliumkanalen (Kv)
Helpen om de zenuwcel tot rust te brengen na het vuren
Hoe wordt epilepsie normaal gesproken behandeld?
De belangrijkste anti-epileptica (AED's)
Valproaat (valproïnezuur) is het belangrijkste breedspectrum-anti-epilepticum. Het werkt op meerdere manieren tegelijk en werkt bijzonder goed bij gegeneraliseerde epilepsieën door natrium- en calciumkanalen te remmen en GABA te verhogen.
Belangrijke waarschuwing:
Valproaat is zeer schadelijk voor ongeboren kinderen, vrouwen in de vruchtbare leeftijd!
Carbamazepine en Lamotrigine zijn de “deurwachters” voor natriumkanalen. Ze voorkomen dat de zenuwcellen te gemakkelijk vuren. De twee farmaceutica vormen de eerstelijnsbehandeling voor focale epilepsieën. Lamotrigine is bijzonder goed verdraagbaar en veilig tijdens de zwangerschap
Levetiracetam (Keppra) heeft een uniek mechanisme, omdat het zich bindt aan een eiwit (SV2A) dat de signaaloverdracht tussen zenuwcellen reguleert. Het wordt gekenmerkt door een zeer goede verdraagbaarheid en heeft geen interacties met andere medicijnen. Mogelijke bijwerkingen zijn stemmingswisselingen en prikkelbaarheid.
Topiramaat werkt op vier verschillende manieren tegelijk, zeg maar een “multitalent” dat bij 44–83% van de patiënten een hoog percentage aanvalsvrije dagen oplevert. Als bijwerking kunnen een vertraagd denkvermogen en woordvindingsproblemen optreden.
Ethosuximide wordt ingezet bij absences (korte “wegrakingen”). Het blokkeert specifieke calciumkanalen in de thalamus (een relaiscentrum in de hersenen).
Fenobarbital en benzodiazepinen versterken GABA-werking (de “rem”). Ze zijn goedkoop, werkzaam, maar hebben een sederende en verslavende potentie (benzodiazepines).
Etherische oliën bij epilepsie – wat is mogelijk?
Bij epilepsie is bijzondere voorzichtigheid geboden!
Sommige etherische oliën kunnen aanvallen uitlokken of verergeren (proconvulsief). Overleg ALTIJD met uw neuroloog voordat u etherische oliën gebruikt.
Oliën die u moet vermijden bij epilepsie:
- Rozemarijn (in hoge doses – kamfergehalte)
- Eucalyptus (in hoge doses)
- Pepermunt Pulegon-gehalte
- Venkel Venkel in hoge doses
- Salie (Thujongehalte)
- Kamfer (direct convulsief)
Welke etherische oliën vertonen antikonvulsieve eigenschappen?
Lavendel - kalmerend en anti-epileptisch
Lavendel (Lavandula angustifolia) is de best onderzochte olie bij epilepsie.
samenstelling
– Linalool (25–45 %)
– Linalylacetaat (25–50 %)
Effect
– Activeert GABA-A-receptoren (de “rem” van de hersenen)
– Remt natriumkanalen (voorkomt ongecontroleerd vuren)
– Vermindert de aanvalsbereidheid
Klinische effecten
– Linalool verlengde in dierproeven significant de tijd tot de eerste aanval in het PTZ-model (standaardmodel voor aanvalsstudies)
– Sommige patiënten melden dat lavendelaromatherapie aanvallen uitstelt of aura's (voorafgaande waarschuwingssignalen) verlicht
– Toepassen in de aromaverspreider via inhalatie, maar nooit inwendig zonder medisch advies
Rozemarijn/Borneol - neuroprotectief (met voorzichtigheid!)
Borneol is een werkzame stof uit rozemarijn en andere planten.
Effect
– Beschermt zenuwcellen tegen schade door herhaalde aanvallen; GABAerg en neuroprotectief
– Borneol verminderde de ernst van aanvallen in het kindling-model en verlaagde ontstekingsmarkers (GFAP) in dierproeven
Attentie: Rosmarijnolie kan in hoge doses proconvulsief zijn; neem alleen geïsoleerd borneol in of neem zeer lage doses.
Oregano – Carvacrol en Thymol
Carvacrol (uit oregano en tijm) vertoont interessante anti-epileptische eigenschappen.
Effect
– Remt natriumkanalen (zoals carbamazepine)
– Moduleert TRPV1-receptoren (warmte- en pijnreceptoren)
– Verminderde duur en ernst van aanvallen bij dierproeven
Eucalyptus – 1,8-Cineol (met voorzichtigheid!)
1,8-Cineool uit eucalyptus vertoont in een diermodel een anti-epileptische werking.
Effect
– Beïnvloedt het stikstofmonoxide (NO) systeem in de hersenen
– Verhoogt de aanvalsdrempel (~25 mg/kg versus ~10 mg/kg in controlegroep)
– Activeert Nrf2 (antioxidatieve beschermingsfactor)
- Attentie: In hoge doses pro-convulsief, alleen in kleine hoeveelheden en na overleg met een arts
Kamille – Apigenine en synergieën
Kamille (Kamille) bevat apigenine, een flavonoïde met anxiolytische en anticonvulsieve eigenschappen.
Effect
– Apigenine bindt aan GABA-A-receptoren (op dezelfde plaats als benzodiazepinen, maar veel zwakker)
– Nieuwe studie (2025): combinatie van oregano + kamille + lavendel (intranasaal toegediend) toonde synergetisch anticonvulsief effect in diermodel – beter dan elke olie afzonderlijk
- Als aanvulling bij lichte aanvallen of ter angstvermindering
β-Caryophyllene – de ontstekingsremmer
β-Caryofylleen (BCP) komt voor in zwarte peper, lavendel, rozemarijn en cannabis.
Effect
– Activeert CB2-receptoren (cannabinoïde receptoren) zonder psychoactieve effecten
– Remt NF-κB (de ontstekingsschakelaar)
– Vermindert neuro-inflammatie, belangrijk omdat ontstekingen epilepsie kunnen verergeren
– BCP is ook aanwezig in hennepzaadolie en kan deel uitmaken van de werking van CBD-rijke extracten
De belangrijkste plant Cannabis en CBD
CBD (Cannabidiol) – de klinische doorbraak
CBD is een actief ingrediënt uit de cannabisplant (Cannabis sativa), maar zonder het bekende psychoactieve effect van THC. Het is het enige plantaardige anti-epilepticum dat officieel is goedgekeurd door de FDA (VS) en het EMA (Europa) onder de naam Epidiolex werd toegelaten.
Het wordt voorgeschreven als een medicijn (Epidiolex) in de vorm van een olierijke oplossing die 2x daags oraal wordt ingenomen.
Effect
– Remt natriumkanalen (zoals carbamazepine)
– Moduleert TRPV1 en GPR55 (specifieke receptoren)
– Ontstekingsremmend via CB2-receptoren – Beschermt zenuwcellen
Bijwerkingen
– Slaperigheid, diarree, verminderde eetlust
– Kan andere anti-epileptica (met name Clobazam) versterken, dosis aanpassing nodig
Autorisatie voor:
- Dravet-syndroom – Een ernstige vorm van epilepsie die in de zuigelingentijd begint
- Lennox-Gastautsyndroom (LGS) – Ernstige epilepsie met meerdere aanvalstypen
Studies
– Bij het syndroom van Dravet: CBD verminderde de frequentie van aanvallen met 38,9 % ten opzichte van 13,3 % bij placebo, 66,7 % van de patiënten hadden ≥ 50 % minder aanvallen (p = 0,009)
– Bij LGS: vermindering van het aantal valincidenten met 43,9 % ten opzichte van 21,8 % bij placebo (p < 0,001)
– Bij andere medicijnresistente vormen van epilepsie: verschillende onderzoeken wijzen op een vermindering van het aantal aanvallen met 40–50%
Vergelijkingstabel – Wat helpt hoe?
Veiligheidsregel
Mogelijk nuttig (na overleg met arts):
- Lavendel aromatherapie (diffuser, inhalatie) – ontspannend, mogelijk aanvalsverlagend
- CBD (als Epidiolex) – bij Dravet/LGS, op recept verkrijgbaar
- Bèta-Caryofylleen – ontstekingsremmend, goed verdraagbaar
- Kamille – rustgevend, anxiolytisch
Bij epilepsie vermijden:
- Rozemarijnolie (puur, hoge doses) – Kamfer kan aanvallen veroorzaken
- Eucalyptusolie (hoge doses)
- Pepermuntolie (hoge doses, pulegon)
- Venkelolie Venkel
- Salieolie (Thujon)
- Kamferolie (direct convulsief)
Algemene veiligheidsinstructies
- ALTIJD eerst de neuroloog raadplegen Epilepsie is ernstig
- Stop antiepileptica nooit op eigen houtje kan leiden tot levensbedreigende status epilepticus
- Interacties in acht nemen: Sommige oliën kunnen het niveau van anti-epileptica veranderen
- Niet puur op de huid – steeds verdunnen
- Kinderen: Bijzondere voorzichtigheid, doses veel lager
Veelgestelde vragen
Kan ik lavendel gebruiken in plaats van mijn anti-epileptica?
Nee, absoluut niet! Lavendel heeft alleen in dierproeven een anticonvulsieve werking laten zien. Zelfstandig stoppen met anti-epileptica kan levensgevaarlijk zijn.
Wat is er met CBD-olie van internet?
CBD-producten van internet zijn niet hetzelfde als het goedgekeurde medicijn Epidiolex. Ze zijn niet gestandaardiseerd, kunnen andere cannabinoïden bevatten en hebben geen bewezen effectiviteit. Praat met uw neuroloog over CBD op recept.
Kan aromatherapie een aanval stoppen?
Er zijn meldingen dat sommige patiënten aanvallen kunnen uitstellen door bepaalde geuren (zoals lavendel), maar dit is geen betrouwbare methode en geen vervanging voor medicatie.
Zijn etherische oliën veilig bij kinderen met epilepsie?
Alleen na uitdrukkelijk overleg met de kinderneuroloog. Kinderen reageren gevoeliger en sommige oliën zijn gevaarlijk voor kinderen.
Moet ik dure oliën kopen?
Kwaliteit is belangrijk: Let op 100 % puur natuurlijke etherische oliën, bij voorkeur met een batchspecifiek Analyse Certificaat (GC/MS).
Goedkope parfumoliën of synthetische geurstoffen hebben geen therapeutisch effect en kunnen, vanwege de synthetische ingrediënten, mogelijk schadelijk zijn voor de gezondheid en hoofdpijn, misselijkheid, enz. veroorzaken.
Wie meer wil weten over de selectie en kwaliteit van etherische oliën, zal in de bijdrage „Etherische Oliën – Odyssee van een zoektocht“gevonden.
Een ander artikel citeert Prof. Dr. Dr. Dr. med. habil. Hanns Hatt van de Ruhr-Universität Bochum, die in zijn video „Genezing met geuren“op interessante, onderhoudende en toch wetenschappelijke wijze de werking van etherische oliën op het menselijk lichaam uitlegt.
Samenvatting in drie zinnen. Dit is de Nederlandse vertaling van je Duitse tekst. De samenvatting zal bestaan uit drie zinnen.
Epilepsie is een ernstige neurologische aandoening waarbij elektrische storingen in de hersenen tot aanvallen leiden, en bij 30% van de patiënten bieden standaardmedicijnen onvoldoende verlichting.
Etherische oliën en terpenen, met name linalool (lavendel), borneol en carvacrol, vertonen in dierproeven anti-convulsieve eigenschappen via GABA-A-activatie en natriumkanaalblokkade; CBD (cannabidiol) is het enige plantaardige anti-epilepticum met klinische goedkeuring (syndroom van Dravet, syndroom van Lennox-Gastaut).
Etherische oliën kunnen ter aanvulling bij epilepsie worden gebruikt, maar alleen na uitdrukkelijk overleg met de behandelende neuroloog, aangezien sommige oliën ook aanvallen kunnen uitlokken.
Deze tekst is gebaseerd op het wetenschappelijke rapport “Epilepsie en etherische oliën: farmacologie, werkingsmechanismen en complementaire therapieën” en dient uitsluitend ter algemene informatie. Epilepsie is een ernstige aandoening, raadpleeg bij vragen over de behandeling altijd uw neuroloog.
Aanbevolen dōTERRA-Producten voor aanvullende therapie bij epilepsie
Potentieel veilige producten (volgens de onderzoeksresultaten)
Oliën die bij epilepsie vermeden moeten worden
Eigen olievermengsels (DIY-mengsels)
Blend 1 - “Neuroprotektiv” (Diffuser)
Doel: Neuroprotectief beschermt, GABA-modulatie
Toepassing: Dagelijks 30 minuten in de diffuser, vooral 's avonds
Blend 2 – “Aura Management” (Topisch, snel)
Doel: Bij aura-symptomen: probeer de aanval te onderbreken (ALLEEN als aanvulling, niet als vervanging voor noodmedicatie)
Toepassing: Op slapen, nek, polsen – onmiddellijk bij het begin van de aura
Noodmedicatie (bijv. Diazepam-rectaal) blijft prioriteit
Blend 3 – “Angst & Stress Vermindering” (Diffusie/Topisch)
Doel: Stress ↓ (vaker uitlokkende factor voor aanvallen), ontspanning ↑
Toepassing: Bij stress of voor bekende triggersituaties
Blend 4 – “Slaap & Ontspanning” (Avond)
Doel: Slaapkwaliteit ↑ (Slaaptekort = aanvals-trigger)
Toepassing: In de diffuser, 30 minuten voor het slapengaan
Mengsel 5 - “Ontstekingsremming” (Topisch)
Doel: Neuro-inflammatie ↓ (Epilepsie-pathofysiologie)
Toepassing: Masseren op slaap, nek en ruggengraat
Toepassingsprotocol – 4-wochenplan
Week 1 – Voorzichtige start
- Arts raadplegen VOORDAT er met oliën wordt begonnen
- 's Avonds Meng 4 in de diffuser (Slaap)
- Dagelijks Mengsel 1 in de diffuser (30 min)
- Aanvalsprotocol uitvoeren (Datum, Tijd, Triggers)
Week 2 – Uitbreiding
- Goedemorgen: Blend 3 bij stresssituaties
- 's Avonds Mengsel 4 (Slapen) + Mengsel 5 topisch
- Mengsel 2: Klaarstaan voor aangrijpende situaties
Week 3-4 – Optimalisatie
- Aanvalsverslag evalueren Is er iets veranderd?
- Neurologen informeren over olie-aanbrenging
- Aanpassing gebaseerd op individuele tolerantie
Combinatie met anderen dōTERRAProducten
Noodplan bij een aanval
- Veiligheid Persoon in stabiele zijligging
- Tijd meten: Aanval langer dan 5 minuten → Ambulance (112)
- Noodmedicatie Diazepam Rectaal / Midazolam Nasaal (zoals voorgeschreven door een arts)
- GEEN olie in mond of neus bij een actieve aanval
- Essentiële oliën zijn GEEN noodmedicatie
Epilepsie en etherische oliën – farmacologie, werkingsmechanismen en complementaire therapeutische benaderingen
Een uitgebreid wetenschappelijk verslag over standaard-anti-epileptica, terpenen en etherische oliën – moleculaire grondslagen, klinisch bewijs en adjuvante therapieën
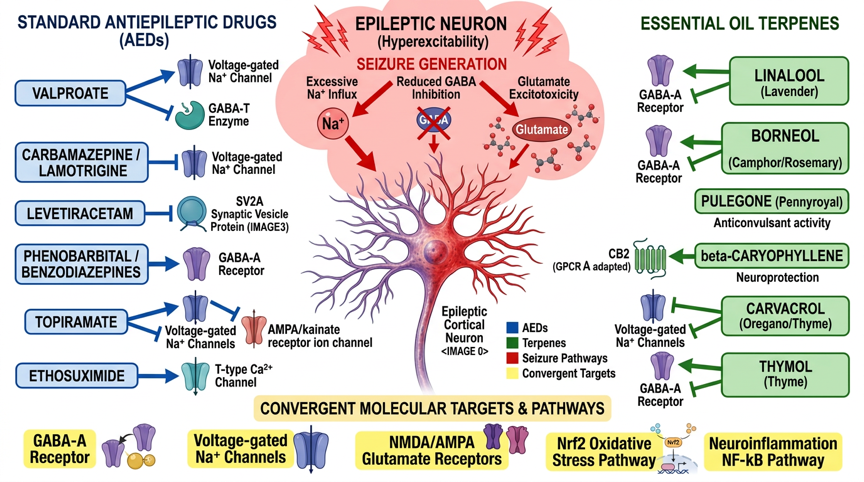
Afb. 1: Moleculaire signaalroutes van standaard-anti-epileptica en etherische oliën bij epilepsie – standaard-AED's (Valproaat/Nav+GABA-T, Carbamazepine/Nav, Levetiracetam/SV2A, Topiramaat/multimodaal, Ethosuximide/T-type-Ca2+, Fenobarbital/GABA-A) en terpenen (Linalool/GABA-A+Nav, Borneol/GABA-A+Nav, Carvacrol/Nav+TRPV1, β-Caryofylleen/CB2, 1,8-Cineool/NO+Nrf2) met convergente doelmoleculen (GABA-A-receptor, Nav-kanalen, NMDA/AMPA-glutamaat, NF-κB-neuro-inflammatie, Nrf2-oxidatieve stress)
Boven: Sharp Wave (70-200 ms) met daaropvolgende Slow Wave.
Midden: 3-Hz piek-golfcomplex (GSWD) – Kenmerkend patroon van absencesepilepsie.
Beneden: Polyspike-complex (3-5 spikes, 4-5 Hz) – kenmerkend voor Juveniele Myoklonische Epilepsie (JME).
Invoering
Epilepsie is wereldwijd een van de meest voorkomende chronische neurologische aandoeningen en treft naar schatting 50 miljoen mensen, oftewel ongeveer 1% van de wereldbevolking [D1]. Het wordt gedefinieerd door een aanhoudende aanleg voor epileptische aanvallen als gevolg van pathologisch gesynchroniseerde neuronale ontladingen, evenals door de neurobiologische, cognitieve, psychologische en sociale gevolgen van deze aandoening [D2]. Ondanks aanzienlijke vooruitgang bij de ontwikkeling van anti-epileptica (AED’s) blijft bij ongeveer 30% van de patiënten sprake van een farmacoresistente epilepsie, waarbij twee of meer adequaat toegepaste AED’s onvoldoende controle over de aanvallen bieden [D3].
De standaardbehandeling van epilepsie omvat een stapsgewijze farmacotherapie met anti-epileptica van de eerste, tweede en derde generatie. Valproaat, carbamazepine en lamotrigine worden beschouwd als eerstelijnsmedicijnen voor focale en gegeneraliseerde epilepsieën; nieuwere stoffen zoals levetiracetam, topiramaat, lacosamide en perampanel breiden het therapeutisch arsenaal uit [D4]. Ondanks hun effectiviteit zijn AED's geassocieerd met aanzienlijke bijwerkingen, cognitieve stoornissen, teratogeniteit (valproaat), beenmergdepressie (carbamazepine), gewichtstoename en psychische stoornissen, die de levenskwaliteit van patiënten aanzienlijk beïnvloeden. [D5].
Tegen deze achtergrond groeit de wetenschappelijke belangstelling voor plantaardige werkzame stoffen en etherische oliën als aanvullende of alternatieve therapieën. Talrijke terpenen en bioactieve verbindingen vertonen in preklinische en klinische studies anticonvulsieve, neuroprotectieve, anti-neuro-inflammatoire en antioxiderende eigenschappen, vaak via mechanismen die complementair zijn aan klassieke AED's. [D6]. Cannabidiol (CBD), als werkzame stof afkomstig van de cannabis sativa plant, heeft reeds klinische goedkeuring gekregen voor specifieke epilepsiesyndromen en demonstreert het potentieel van plantaardige verbindingen in de epilepsietherapie. [D7]. Dit rapport analyseert systematisch de farmacologie van standaardanti-epileptica, de moleculaire werkingsmechanismen van relevante etherische oliën en terpenen, en het beschikbare klinische bewijs voor hun adjuvante gebruik bij epilepsie.
EEG bij epilepsie – Basisprincipes en interpretatie
Het elektro-encefalogram (EEG) is het centrale diagnostische instrument bij epilepsie en maakt directe meting van corticale elektrische activiteit via hoofdhuid-elektroden mogelijk. Het dient voor aanvalsklassificatie, lokalisatie van de bron en therapiebewaking.
Interictale fase: Het EEG tussen de aanvallen vertoont doorgaans interictale epileptiforme ontladingen (IED's): spikes (<70 ms), scherpe golven (70-200 ms) en 3 Hz piek-golfcomplexen (GSWD's bij absence-epilepsie). Deze IED's ontstaan door synchrone neuronale ontladingen in de epileptische focus.
Iktale fase: De aanvals-EEG begint vaak met low-voltage fast activity (LVFA, 20-35 Hz) als beginpatroon. Gedurende het verloop ontwikkelt zich een ritmische theta-delta-evolutie met een toename van de amplitude. De beëindiging verloopt abrupt met aansluitende postictale suppressie.
Postictale fase: Na het einde van de aanval toont de EEG een suppressie (duidelijke amputatievermindering) gevolgd door diffuse delta-vertraging (0,5-3,5 Hz). Het herstel naar normale achtergrondactiviteit vindt plaats binnen minuten tot uren, afhankelijk van de duur en het type van de aanval.
Invloed van β-caryofylleen op het epilepsie-EEG: β-caryofylleen (BCP), een sesquiterpeenachtige CB2-agonist uit etherische oliën (bijv. zwarte peper, kruidnagel), vermindert in het PTZ-model de aanvalsfrequentie met 66%, verhoogt de aanvalslatentie met 187% en verlaagt de spike-frequentie met 27-68%. In het EEG is een normalisatie van het spectrale vermogen zichtbaar: het gamma-vermogen (marker voor hyperexcitabiliteit) daalt, het delta-vermogen stijgt. Het werkingsmechanisme omvat CB2-agonisme (neuro-ontsteking neemt af) en GABA-A-modulatie (chloride-instroom neemt toe).
Pathofysiologie van epilepsie
Neuronale hyperexcitabiliteit en synchronisatie
De fundamentele pathofysiologie van epilepsie berust op een onevenwicht tussen exicatoire en inhibitoire neurotransmissie, wat leidt tot paroxismale gesynchroniseerde neuronale ontlading. Op cellulair niveau ontstaat een epileptische aanval door het samenspel van ionenkanaaldysfunctie, verstoorde synaptische transmissie en veranderde netwerkactiviteit. [D8]. Mutaties of functionele veranderingen in spanningsafhankelijke natrium- (Nav), kalium- (Kv) en calciumkanalen (Cav) evenals in ligand-gestuurde ionkanalen (GABA-A, NMDA) dragen bij aan verhoogde neuronale prikkelbaarheid. [D9].
Boven (blauw): Interictale fase met IED's (pieken <70 ms, scherpe golven 70-200 ms, 3-Hz GSWD's).
Midden (rood): Iktale fase – LVFA-Onset (20-35 Hz), Theta-Delta-evolutie, abrupte beëindiging.
Onder (paars): Postictale fase - EEG-suppressie, diffuse Delta-vertraging (0,5-3,5 Hz)
GABA/Glutamaat-onevenwicht
Het evenwicht tussen de inhibitoire neurotransmitter GABA (gamma-aminoboterzuur) en de excitatoire neurotransmitter glutamaat is cruciaal voor de insultdrempel. Verminderde GABA-erge inhibitie, door verminderde GABA-synthese, verminderde dichtheid van GABA-A-receptoren of verhoogde activiteit van GABA-transaminase, verlaagt de insultdrempel. [D10]. Tegelijkertijd bevordert een overmatige activering van NMDA- en AMPA-glutamaatreceptoren de depolarisatie-uitbreiding en epileptische ontladingen. Dit GABA/glutamaat-onevenwicht is het centrale farmacologische aangrijpingspunt van de meeste anti-epileptica. [D11].
Ionenkanal-disfuncties
Spanningsafhankelijke natriumkanalen (Nav1.1, Nav1.2, Nav1.6) spelen een sleutelrol bij de generatie en verspreiding van actiepotentialen. Gain-of-function-mutaties in Nav1.1 (Dravet-syndroom) of Nav1.2 leiden tot ongecontroleerde ontladingen [D12]. T-type calciumkanalen (Cav3.1, Cav3.2) staan centraal bij afwezigheidsepilepsie: hun ritmische activatie in de thalamus genereert de karakteristieke 3-Hz piek-golf ontladingen [D13]. Kaliumkanaaldefecten (KCNQ2/3, KCNT1) tasten de repolarisatie aan en verhogen de aanleg voor aanvallen.
Neuro-inflammatie en oxidatieve stress
Chronische epilepsie wordt geassocieerd met persisterende neuro-inflammatie: geactiveerde microgliacellen en astrocyten geven pro-inflammatoire cytokines (IL-1β, IL-6, TNF-α) vrij, die de bloed-hersenbarrière destabiliseren en de neuronale prikkelbaarheid verhogen. [D14]. De transcriptiefactor NF-κB coördineert deze neuro-inflammatoire cascade. Tegelijkertijd leiden repetitieve aanvallen tot oxidatieve stress door mitochondriale disfunctie en ROS-productie, wat neuronale apoptose en hippocampale sclerose bevordert. [D15]. Het Nrf2-signaalpad als masterregulator van de antioxidatieve respons is vaak onderdrukt bij geneesmiddelenresistente epilepsie.
Farmacoresistentie mechanismen
Bij 30% van de epilepsiepatiënten werken twee of meer AED’s niet. Farmacoresistentie ontstaat door: (1) overexpressie van P-glycoproteïne (P-gp/MDR1) en andere ABC-transporters, die AED’s uit de hersenen afvoeren; (2) veranderingen in de doelstructuren van AED's (bijv. Nav-kanaalmutaties die de binding van fenytoïne verminderen); (3) farmacogenetische varianten in het CYP-metabolisme; (4) neuro-ontsteking die de permeabiliteit van de bloed-hersenbarrière verandert [D16].
Farmacologie van de standaard-anti-epileptica
Natriumkanaalblokkers – Carbamazepine, Lamotrigine, Fenytoïne, Lacosamide
Natriumkanaalblokkers zijn de meest voorkomende en oudste klasse van anti-epileptica. Ze binden aan de geïnactiveerde toestand van spanningsafhankelijke natriumkanalen (Nav1.1–Nav1.6) en verlengen hun inactivatieduur, het principe van de “use-dependent blockade”.” [D8]. Carbamazepine (CBZ) en oxcarbazepine zijn eerstelijnsbehandelingen voor focale epilepsieën; lamotrigine remt bovendien de presynaptische glutamaatafgifte en is bijzonder effectief bij het Lennox-Gastaut-syndroom en absence-epilepsie. [D17]. Fenytoïne/fofenytoïne stabiliseert de geïnactiveerde toestand van de Nav-kanaal en is een standaardmedicijn bij status epilepticus. Lacosamide (nieuwere generatie) versterkt de “langzame inactivatie” van Nav-kanalen via een uniek mechanisme en vertoont gunstige farmacokinetiek. [D18].
Klinische werkzaamheid: carbamazepine zorgt bij focale epilepsie bij 40–50% van de patiënten voor aanvalsvrijheid als monotherapie; lamotrigine vertoont een vergelijkbare werkzaamheid met een beter verdraagbaarheidsprofiel, met name bij vrouwen in de vruchtbare leeftijd [D4].
Valproaat – Breedspectrum-anti-epilepticum
Valproïnezuur (Valproaat/VPA) is het belangrijkste breedspectrum-anti-epilepticum met meerdere werkingsmechanismen: remming van spanningsafhankelijke natriumkanalen, reductie van T-type calciumstromen, remming van GABA-transaminase (GABA-T) met daaruit voortvloeiende verhoging van GABA, en activatie van glutamaatdecarboxylase (GAD). [D19]. Valproaat is de eerstelijnsbehandeling bij gegeneraliseerde epilepsieën (juveniele myoklonische epilepsie, absence-epilepsie, syndroom van Lennox-Gastaut) en zorgt ervoor dat 50–70% van de patiënten met idiopathische gegeneraliseerde epilepsie aanvalsvrij wordt [D4]. Kritisch: Valproaat is sterk teratogeen (neuraalbuisdefecten, cognitieve stoornissen bij de pasgeborene) en mag bij vrouwen in de vruchtbare leeftijd alleen worden voorgeschreven na zorgvuldige afweging van de baten en risico's. [D5].
Levetiracetam - SV2A-binding
Levetiracetam (LEV) heeft een uniek werkingsmechanisme: het bindt selectief aan het synaptische vesikelproteïne 2A (SV2A), dat de neurotransmitter-exocytose reguleert [D20]. Door SV2A-binding vermindert LEV de presynaptische neurotransmittervrijgave bij hoogfrequente ontladingen, een “frequentie-afhankelijk” mechanisme dat de normale synaptische transmissie nauwelijks beïnvloedt. LEV is eerstelijnsbehandeling bij focale en gegeneraliseerde epilepsieën, vertoont uitstekende farmacokinetiek (geen enzyminductie, geen eiwitbinding) en is relatief veilig tijdens de zwangerschap. [D20]. Belangrijke bijwerking: gedragsveranderingen (prikkelbaarheid, depressie) bij tot 15% van de patiënten.
Topiramaat – Multimodaal Mechanisme
Topiramaat (TPM) is een multimodale AED met ten minste vier werkingsmechanismen:
- Blokkade van spanningsafhankelijke natriumkanalen,
- Versterking van GABAerge inhibitie aan GABA-A-receptoren
- Antagonisme van AMPA/kainate glutamaatreceptoren
- Remming van koolzuuranhydrase (CA-II, CA-IV) [D21]
Uit klinische studies blijkt dat de percentageën aanvalsvrijheid 44–83 % (6–7 maanden) en 41–76 % (12–13 maanden) bedragen in vergelijkende monotherapieonderzoeken; topiramaat is even effectief als valproaat en carbamazepine [D21]. Belangrijke bijwerkingen: cognitieve stoornissen (“moeite met het vinden van woorden”), gewichtsverlies, nierstenen.
GABA-A-modulatoren – Fenobarbital, Benzodiazepinen, Vigabatrine
Fenobarbital (barbituraat) en benzodiazepinen (diazepam, clonazepam, clobazam) versterken de GABA-A-receptor-gemedieerde remming van chloor: barbituraten verlengen de openingsduur van het chloorkanaal, benzodiazepinen verhogen de openingsfrequentie [D22]. Fenobarbital is een van de oudste en goedkoopste AED's, wordt veel gebruikt in ontwikkelingslanden, maar heeft een aanzienlijk sedatief potentieel. Vigabatrine remt irreversibel GABA-transaminase (GABA-T) en verhoogt daardoor de GABA-concentratie in de hersenen; het is effectief bij infantiele spasmen, maar geassocieerd met irreversibele gezichtsvelddefecten. [D23].
Ethosuximide – T-type calciumkanaalblokker
Ethosuximide (ESM) is een selectieve blokker van T-type calciumkanalen (Cav3.1/3.2) en eerstelijnsbehandeling bij kinderlijke absence-epilepsie. [D13]. T-type-kanalen genereren de ritmische thalamische ontladingen die kenmerkend zijn voor absence-aanvallen; door deze te blokkeren wordt deze cyclus effectief onderbroken. Ethosuximide is bij absence-epilepsie even effectief als valproaat (aanvalvrijheid ~50–60 %), maar heeft minder bijwerkingen [D13].
Nieuwere AEDs – Lacosamide, Perampanel, Brivaracetam
Lacosamide (LCM) versterkt selectief de “slow inactivation” van spanningsafhankelijke natriumkanalen en remt het Collapsin-Response-Mediator-Protein 2 (CRMP-2) [D18]. Perampanel (PER) is de eerste selectieve, niet-competitieve AMPA-glutamaatreceptorantagonist en bijzonder effectief bij farmaco-resistente gegeneraliseerde tonisch-clonische aanvallen. [D24]. Brivaracetam (BRV) bindt, net als levetiracetam, aan SV2A, maar met een 10x hogere affiniteit en een snellere aanvang van de werking. [D25].
Etherische oliën als adjuvante therapie – Mechanistische grondslagen
Farmacokinetiek en CZS-penetratie
Terpenen uit etherische oliën worden gekenmerkt door een hoge lipofiliteit en een lage molecuulmassa (< 300 Da), wat een efficiënte penetratie van de bloed-hersenbarrière (BHS) mogelijk maakt [D26]. Bij inademing worden vluchtige terpenen via het neusepitheel direct getransporteerd naar de reuklob en het limbisch systeem, een directe route die de bloed-hersenbarrière omzeilt en binnen enkele minuten leidt tot meetbare CZS-concentraties. [D27]. Transdermale en orale toediening maken systemische absorptie mogelijk; de orale biologische beschikbaarheid varieert sterk afhankelijk van het terpeen en de formulering.
Anticonvulsieve grondmechanismen
Etherische oliën en hun terpenen kunnen via meerdere anticonvulsieve mechanismen werken die overlappen met die van klassieke AED's:
- Modulatie van spanningsafhankelijke natriumkanalen (Linalool, Borneol, Carvacrol, Thymol)
- Versterking van GABAerge inhibitie op GABA-A receptoren (linalool, borneol, thymol, apigenine)
- Remming van glutamaterge excitatie aan NMDA/AMPA-receptoren
- Antioxidatieve neuroprotectie via Nrf2-activering; (5) Antineuro-inflammatoire werking via NF-κB-remming (β-caryofylleen) [De28].
Neuroprotectieve eigenschappen
Veel terpenen vertonen neuroprotectieve eigenschappen die verder gaan dan het directe anti-epileptische effect. Door remming van apoptose-signaleringstrajecten (caspase-3, Bax/Bcl-2-verhouding), reductie van lipideperoxidatie (MDA-spiegels) en verhoging van de antioxidatieve enzymactiviteit (SOD, CAT, GPx) beschermen terpenen tegen insult-gerelateerde neuronale schade. [D29]. Deze neuroprotectieve eigenschappen zijn bijzonder relevant bij medicijnresistente epilepsie, waarbij repetitieve aanvallen leiden tot progressieve hersenschade.
Complementaire werkingsmechanismen voor standaard anti-epileptica
De volgende tabel toont de complementaire werkingsmechanismen aan van etherische oliën, in vergelijking met standaard anti-epileptica op moleculair niveau:

Standaard-AED's (Valproaat/Nav+GABA-T, Carbamazepine/Nav, Levetiracetam/SV2A, Topiramaat/multimodaal, Ethosuximide/T-type-Ca²⁺, Fenobarbital/GABA-A) en terpenen (Linalool/GABA-A+Nav, Borneol/GABA-A+Nav, Carvacrol/Nav+TRPV1, β-Caryofylleen/CB2, 1,8-Cineol/NO+Nrf2) met convergerende doelmoleculen (GABA-A, Nav, NMDA/AMPA, NF-κB, Nrf2/ARE).
Specifieke etherische oliën en klinisch bewijs
Lavendelolie (Lavandula angustifolia) – Linalool
Lavendelolie is de meest onderzochte etherische olie in de context van neurologische aandoeningen. De belangrijkste werkzame stof, linalool (25–45 %), vertoont in preklinische studies anticonvulsieve eigenschappen: in een pentyleentetrazol (PTZ)-model verhoogde inhalatie van linalool de aanvalsdrempel, verlengde het de latentie tot de eerste aanval en verkortte het de duur van de aanval [D30]. Mechanistisch remt linalool spanningsafhankelijke natriumkanalen door het verhogen van de drempelwaarde van het actiepotentiaal en het verminderen van de depolarisatiesnelheid, alsmede door het moduleren van calcium-geactiveerde kaliumstromen. [D31]. In een pilotstudie naar olfactorische training bij epilepsiepatiënten (n=11) werd lavendel gebruikt als olfactorische conditioneringsstimulus; bij 6 van de 11 patiënten werd een afname van het aantal aanvallen met ≥ 50% waargenomen, waarbij de auteurs wijzen op de beperkte beschikbaarheid van gegevens [D32].
In een studie met verschillende etherische oliën in een PTZ-muismodel vertoonde Lavandula angustifolia een significante verlenging van de aanvalslatentie (p < 0,05) en een vermindering van de aanvalszwaarte, in vergelijking met de controlegroep. [D33]. Silexan (80 mg oraal, gestandaardiseerd lavendelextract) is klinisch gevalideerd voor angststoornissen en zou adjuvant kunnen worden ingezet bij epilepsie-geassocieerde angst. [D34].
Cannabisolie / Cannabidiol (CBD)
Cannabidiol (CBD) is de bekendste plantaardige werkzame stof met een klinisch bewezen anticonvulsieve werking. Als niet-psychoactieve fytocannabinoïde uit Cannabis sativa heeft CBD meerdere anticonvulsieve mechanismen: antagonisme bij GPR55 (lysophosphatidylinositolreceptor), modulatie van TRPV1-kanalen, remming van spanningsafhankelijke natriumkanalen en modulatie van het endocannabinoïde systeem. [D35]. Farmaceutische CBD (Epidiolex®) is goedgekeurd door de FDA (2018) en EMA (2019) voor het Dravet-syndroom en het Lennox-Gastaut-syndroom [D7].
Klinisch bewijs: In placebogecontroleerde fase III-onderzoeken bij het syndroom van Dravet (n = 120) verminderde CBD (20 mg/kg/dag) de maandelijkse frequentie van convulsieve aanvallen met 38,9 % ten opzichte van 13,3 % bij placebo (p = 0,01) [D7]. Bij het syndroom van Lennox-Gastaut (n = 225) verminderde CBD het aantal drop-aanvallen met 43,9 % ten opzichte van 21,8 % bij de placebogroep (p < 0,001) [D36]. In een drievoudig-blind onderzoek bij refractaire frontale kwabepilepsie (n = 27) vertoonden 66,7 % van de CBD-patiënten na 4 weken verbetering, tegenover 20,0 % bij de placebogroep (gemiddeld verschil 45,58; 95% % CI: 8,99–82,18; p = 0,009) [D37].
Rozemarijnolie (Rosmarinus officinalis) – Borneol, 1,8-Cineol
Rozemarijnolie bevat borneol (tot 20 %), 1,8-cineol/eucalyptol (35–50 %), kamfer (10–20 %) en α-pineen [D38]. Borneol vertoont antiepileptogene effecten in een PTZ-kindlingmodel: het vermindert de aanvalsverergering, verlaagt GFAP-markers (neuro-inflammatie) in de hippocampus, vermindert oxidatieve stress en moduleert de GABAergische transmissie [D39]. 1,8-cineol verhoogde de convulsiedrempel in een PTZ-drempeltest (~25 mg/kg versus ~10 mg/kg in de controle) en verlaagde malondialdehyd-(MDA)-spiegels als marker voor oxidatieve stress [D40]. In de PTZ-polyolie-studie toonde Rosmarinus officinalis een significante verlenging van de aanvalslatentie en een vermindering van de aanvalszwaarte [D33].
Oregano-/Tijmolie – Carvacrol en Thymol
Carvacrol (Oregano, Tijm, Bonenkruid) en Thymol (Tijm) zijn structureel verwante monoterpeenfenolen met bewezen anticonvulsieve activiteit [D41]. Carvacrol remt spanningsafhankelijke natriumkanalen (Nav1.2, Nav1.4) en TRPV1-kanalen, versterkt GABAergische inhibitie en vertoont anticonvulsieve effecten in PTZ- en kaininezuur-modellen [D42]. Tymol moduleert GABA-A-receptoren positief allosterisch (vergelijkbaar met barbituraten) en remt spanningsafhankelijke natriumkanalen [D43]. Belangrijke beperking: Origanum vulgare-olie vertoonde in een dierstudie bij de geteste concentratie toxische effecten (100% sterfte), wat het belang van een gestandaardiseerde dosering en samenstelling onderstreept [D33].
Eucalyptusolie (Eucalyptus globulus) – 1,8-Cineol
Eucalyptusolie bevat 60–90 % 1,8-cineol (eucalyptol), een monoterpeenoxide met krampstillende, ontstekingsremmende en antioxiderende eigenschappen [D44]. 1,8-cineol moduleert het stikstofmonoxide-(NO)-systeem, dat een complexe, bidirectionele rol speelt bij de regulatie van aanvallen: lage NO-spiegel kan anticonvulsief zijn, terwijl hoge NO-spiegel proconvulsief kan zijn. In een PTZ-model verhoogde 1,8-cineol de aanvalsdoorbraak significant en verminderde de lipideperoxidatie. [D40]. Eucalyptusolie-inhalatie vertoont bovendien anti-neuro-inflammatoire effecten door remming van NF-κB en reductie van pro-inflammatoire cytokines. [D45].
Wierookolie (Boswellia sacra) – α-pineen, boswelliazuren
Wierookolie bevat α-pineen (tot 75%), limoneen en niet-vluchtige boswelliazuren [D46]. α-Pinen remt acetylcholinesterase en heeft anxiolytische eigenschappen; Boswelliazuren (AKBA) remmen 5-lipoxygenase en NF-κB, wat neuro-inflammatoire processen bij epilepsie vermindert. In diermodellen toonde Boswellia-extract neuroprotectieve effecten na Kainzuur-geïnduceerde aanvallen: verminderd verlies van hippocampale neuronen, verminderde GFAP-expressie en verlaagde IL-1β-spiegels. [D47]. Incensolacetaat uit wierook activeert TRPV3-kanalen en vertoont angstremmende effecten, onafhankelijk van GABA-A of opioïde receptoren.
Kamilleolie (Matricaria chamomilla) – Apigenine, α-Bisabolol
Kamilleolie bevat α-bisabolol (tot 50 %), chamazuleen en de flavonoïde apigenine [D48]. Apigenine bindt aan de benzodiazepine-bindingsplaats van de GABA-A-receptor (Ki = 4 µM) en vertoont anxiolytische en anticonvulsieve eigenschappen zonder sedatie in preklinische modellen. [D49]. In een synergiestudie (2025) toonde de combinatie van oregano, kamille en lavendel (intranasaal) synergetische anticonvulsieve activiteit aan in het PTZ-model, met een significante reductie van de aanvalsfrequentie (p < 0,05) en geoptimaliseerde effecten bij gecombineerde lagere doses in vergelijking met enkele stoffen. [D50].
Venkelolie (Foeniculum vulgare) – trans-Anethol
Venkelolie bevat trans-anethol (50–80 %), fenchone en estragol. Trans-anethol beïnvloedt GABA-A-receptoren en remt NMDA-glutamatreceptoren, wat de anticonvulsieve effecten in diermodellen verklaart [De28]. Fenchon (een bestanddeel van venkelolie) heeft echter proconvulsieve eigenschappen en kan epileptische aanvallen veroorzaken, wat het belang van gestandaardiseerde venkeloliepreparaten met een laag fenchon-gehalte voor therapeutische toepassingen onderstreept.
Moleculaire werkingsmechanismen van terpenen bij epilepsie
Linalool – Natriumkanaalblokkade en GABA-A-modulatie
Linalool (3,7-Dimethyl-1,6-octadien-3-ol), het belangrijkste monoterpeen in lavendel en koriander, vertoont dosisafhankelijke effecten op neuronale prikkelbaarheid. In geïsoleerde neuronen verhoogt linalool de drempelwaarde van het actiepotentieel en vermindert het de stijgsnelheid, beide indicatoren van natriumkanaalremming. [D31]. Tegelijkertijd activeert linalool calciumafhankelijke kaliumkanalen (BK-kanalen), die de repolarisatie versnellen en de vuurfrequentie verminderen. GABA-A-modulatie door linalool verhoogt de chloridegemedieerde remming [D30]. Belangrijk: Bij hoge doses kan linalool paradoxaal stimulerend werken, wat het belang van een optimale dosering benadrukt.
Borneol – GABAergische modulatie en neuroprotectie
Borneol (2-Bornanol), een bicycische monoterpeen-alcohol afkomstig van kamferboom en rozemarijn, toont antiepileptogene effecten in het PTZ-kindling-model. Het moduleert GABAerge transmissie, vermindert oxidatieve stress (verlaagde MDA-spiegels, verhoogde SOD-activiteit) en verlaagt neuro-inflammatoire markers (GFAP) in de hippocampus. [D39]. Borneol remt ook spanningsafhankelijke natriumkanalen en vertoont synergetische anti-epileptische effecten in combinatie met standaard AED's in diermodellen.
Carvacrol en thymol – Nav-kanaalblokkade en GABA-A-modulatie
Carvacrol (5-Isopropyl-2-methylfenol) en thymol (2-Isopropyl-5-methylfenol) zijn structureel identieke monoterpeenfenoïden met vergelijkbare, maar niet identieke werkingsmechanismen. Carvacrol remt Nav1.2- en Nav1.4-natriumkanalen, evenals TRPV1-kanalen, en vertoont neuroprotectieve effecten in kainazuurmodellen. [D42]. Tymol moduleert GABA-A-receptoren positief allosterisch op een bindingsplaats die vergelijkbaar is met die van barbituraten en remt het spanningsafhankelijke natriumkanalen, een dubbel mechanisme dat vergelijkbaar is met dat van fenobarbital [D43].
β-Caryofylleen – CB2-agonisme en anti-neuro-inflammatie
β-Caryofylleen (BCP), het bicycrische sesquiterpeen uit zwarte peper en kruidnagel, werkt als een selectieve CB2-cannabinoïdereceptoragonist en vertoont anticonvulsieve en neuroprotectieve effecten in diermodellen. [D51]. De anticonvulsieve effecten van BCP worden deels gemedieerd via GABAergische mechanismen, serotonerge en nitrenerge systemen. Remming van NF-κB door BCP vermindert neuro-inflammatoire processen die bijdragen aan epileptogenese. In een muismodel verminderde BCP significant de PTZ-geïnduceerde aanvalsfrequentie en vertoonde het neuroprotectieve effecten in de hippocampus. [D52].
e effecten in het PTZ-model en werkingsmechanisme
A: Controle — 3 aanvallen in 20 s, hoge spike-frequentie
B: BCP 200 mg/kg — 1 aanval (↓66 %), latentie ↑187 %, spikes ↓68 %.
C: Spike-frequentie is dosisafhankelijk (↓27–68 %).
Spektrale vermogen — Gamma-vermogen ↓, Delta-vermogen ↑ (normalisering).
Werkingsmechanisme — BCP → CB2 (↓Neuro-inflammatie) + GABA-A (↑chloride-instroom → ↓hyper-excitabiliteit).
1,8-Cineol – NO-systeem en antioxidatieve neuroprotectie
1,8-Cineol (Eucalyptol), het hoofdamageen in eucalyptus- en rozemarijnolie, moduleert het stikstofmonoxide (NO)-systeem en vertoont antioxiderende neuroprotectie [D40]. Een PTZ-drempelstudie verhoogde 1,8-cineol significant de aanvalsdrempel (~25 mg/kg vs. ~10 mg/kg controlegroep) en verlaagde malondialdehyde (MDA)-niveaus als marker voor lipideperoxidatie. Bovendien remt 1,8-cineol NF-κB-afhankelijke neuro-inflammatoire processen en activeert het de Nrf2-signaalroute voor antioxidatieve neuroprotectie.
Nieuwe en aanvullende etherische oliën
Citroenmelisseolie (Melissa officinalis) Rozemarijnzuur
Mellissolie bevat rozemarijnzuur, citral, citronellal en geraniol [D53]. Rozemarijnzuur remt GABA-transaminase (GABA-T), hetzelfde mechanisme als vigabatrine, en verhoogt daardoor de GABAergische inhibitie. Bovendien bezit rozemarijnzuur antioxidatieve en anti-neuro-inflammatoire eigenschappen door de inhibitie van COX-2 en NF-κB. In diermodellen heeft citroenmelisse-extract anticonvulsieve effecten getoond bij PTZ-geïnduceerde aanvallen.
Pepermuntolie (Mentha piperita) – Menthol, Pulegon
Pepermuntolie bevat menthol (30–55 %), menthon (14–32 %) en pulegon (< 1 %). In de PTZ-multi-olie-studie vertoonde Mentha piperita bij de geteste concentratie geen aanvallen en 100 % overleving, het beste veiligheidsprofiel van alle geteste oliën [D33]. Menthol activeert TRPM8-koudereceptoren en moduleert natriumkanalen; het vertoont analgetische en licht anticonvulsieve eigenschappen. Belangrijk: pulegon is bij hoge concentraties hepatotoxisch en proconvulsief.
Zwarte komijnolie (Nigella sativa) – Thymoquinon
Zwarte komijnolie bevat thymoquinon (TQ, 30–48 %), dat krachtige anticonvulsieve, neuroprotectieve en anti-neuro-inflammatoire eigenschappen vertoont [D54]. TQ remt NMDA-glutamaatreceptoren, activeert GABA-A-receptoren en vertoont in diermodellen effectiviteit vergelijkbaar met valproaat bij PTZ-geïnduceerde aanvallen. TQ activeert Nrf2 en remt NF-κB, wat oxidatieve stress en neuro-inflammatie bij epilepsie vermindert.
Hennepextract – CBD en andere cannabinoïden
Naast farmaceutische CBD bevat Cannabis sativa andere convulsiewerende cannabinoïden: CBDV (Cannabidivarin) toont werkzaamheid aan in klinische studies bij focale aanvallen; THCV (Tetrahydrocannabivarin) heeft convulsiewerende eigenschappen in diermodellen; CBG (Cannabigerol) toont neuroprotectieve effecten [D55]. Het entourage-effect beschrijft synergetische effecten tussen verschillende cannabinoïden en terpenen in cannabis volspectrum extract.
Klinisch bewijs vergeleken met standaardtherapie
Gerandomiseerde gecontroleerde onderzoeken (GGO's)
Het klinische bewijs voor het gebruik van etherische oliën bij epilepsie is, met uitzondering van farmaceutische CBD, overwegend preklinisch. CBD heeft in verschillende fase III-RCT’s een overtuigende werkzaamheid aangetoond bij het syndroom van Dravet en het syndroom van Lennox-Gastaut: een vermindering van convulsieve aanvallen met 38,9% (Dravet, p = 0,01) en van drop-aanvallen met 43,9% (LGS, p < 0,001) [D7] [D36]. In een drievoudig-blind onderzoek bij refractaire frontale kwabepilepsie (n = 27) bleek CBD significant beter te werken dan placebo (66,7 %-responders versus 20,0 %-responders, p = 0,009) [D37].
Preklinische diermodellen
In een PTZ-muismodel met verschillende etherische oliën (Lavandula angustifolia, Rosmarinus officinalis, Mentha piperita, Origanum majorana) vertoonden alle geteste oliën (behalve Origanum vulgare) significante verlengingen van de aanvalslatentie en verminderingen van de aanvalszwaarte vergeleken met de controlegroep (p < 0,05). [D33]. Een synergistische studie (2025) met gecombineerde intranasale toediening van oregano-, kamille- en lavendelolie demonstreerde synergetische anti-convulsieve effecten die de som van de afzonderlijke effecten overstegen. [D50].
Olfattore training bij epilepsie
Een pilotstudie naar olfactorische training (Seizure Alert Aromatherapy) bij epilepsiepatiënten (n=11) maakte gebruik van geconditioneerde geurstimuli (lavendel, jasmijn) voor aanvalsdetectie en -controle. [D32]. Bij 6 van de 11 patiënten werd een vermindering van het aantal aanvallen met ≥ 50% waargenomen. Het principe is gebaseerd op het conditioneren van olfactorisch-limbische verbindingen, die een aanvalsremmende werking kunnen hebben.
Vergelijkingstabel - Essentiële oliën vs. Standaard anti-epileptica
Gezamenlijke conclusie
Epilepsie is een complexe neurobiologische aandoening die een nauwkeurige, geïndividualiseerde farmacotherapie vereist. De onderhavige analyse toont aan dat etherische oliën en hun terpenen complementaire werkingsmechanismen hebben ten opzichte van standaard anti-epileptica en klinisch relevante potentie vertonen op specifieke gebieden, met name neuroprotectie, neuro-inflammatie en adjuvante aanvalsmodulatie.
Cannabidiol (CBD) heeft als plantaardige werkzame stof de beslissende stap gezet van de preklinische fase naar klinische goedkeuring en heeft aangetoond dat plantaardige verbindingen effectief kunnen zijn bij farmacoresistente epilepsie. De goedkeuring van Epidiolex® voor het syndroom van Dravet en het syndroom van Lennox-Gastaut, met een vermindering van het aantal aanvallen van 38,9–43,9 % (p < 0,001), betekent een paradigmaverschuiving in de behandeling van epilepsie.
Voor andere etherische oliën, zoals lavendel (linalool), rozemarijn (borneol), eucalyptus (1,8-cineol), kamille (apigenine) en zwarte komijn (thymoquinon), is er een solide preklinische bewijsbasis met consistente anticonvulsieve, neuroprotectieve en anti-neuro-inflammatoire effecten in diermodellen. De synergie-studie (2025) met gecombineerde intranasale toediening van oregano, kamille en lavendel toont aan dat gecombineerde formuleringen synergetische effecten kunnen bereiken die verder gaan dan die van individuele stoffen.
Voor de klinische praktijk wordt een geïntegreerde aanpak aanbevolen: standaard AED's als basistherapie bij bewezen epilepsie, aangevuld met adjuvante etherische oliën (met name CBD bij farmacoresistentie, lavendel bij angst/slaapstoornissen, borneol/1,8-cineool voor neuroprotectie) onder medisch toezicht. Toekomstig onderzoek moet gestandaardiseerde klinische studies uitvoeren met gedefinieerde oliepreparaten, duidelijke epilepsiediagnosecriteria en gevalideerde eindpunten (aanvalsfrequentie, -ernst, levenskwaliteit, biomarkers).
Referenties
Fiest, K. M., Sauro, K. M., Wiebe, S., et al. (2017). Prevalentie en incidentie van epilepsie: Een systematische review en meta-analyse van internationale studies. Neurology, 88(3), 296–303. https://doi.org/10.1212/WNL.0000000000003509
[D2] Fisher, R. S., Acevedo, C., Arzimanoglou, A., et al. (2014). ILAE officieel rapport: Een praktische klinische definitie van epilepsie. Epilepsia, 55(4), 475–482. https://doi.org/10.1111/epi.12550
[D3] Kwan, P., Arzimanoglou, A., Berg, A. T., et al. (2010). Definition of drug resistant epilepsy: Consensus proposal by the ad hoc Task Force of the ILAE Commission on Therapeutic Strategies. Epilepsia, 51(6), 1069–1077. https://doi.org/10.1111/j.1528-1167.2009.02397.x
[D4] Glauser, T., Ben-Menachem, E., Bourgeois, B., et al. (2013). Updated ILAE evidence review of antiepileptic drug efficacy and effectiveness as initial monotherapy for epileptic seizures and syndromes. Epilepsia, 54(3), 551–563. https://doi.org/10.1111/epi.12074
[D5] Perucca, E., & Tomson, T. (2011). De farmacologische behandeling van epilepsie bij volwassenen. The Lancet Neurology, 10(5), 446–456. https://doi.org/10.1016/S1474-4422(11)70047-3
[D6] Malaník, M., Čulenová, M., Sychrová, A., et al. (2023). Behandeling van epilepsie met natuurlijke producten: Nergens op gebaseerd of mogelijk? Pharmaceuticals, 16(8), 1061. https://doi.org/10.3390/ph16081061
[D7] Devinsky, O., Cross, J. H., Laux, L., e.a. (2017). Trial of cannabidiol for drug-resistant seizures in the Dravet syndrome. New England Journal of Medicine, 376(21), 2011–2020. https://doi.org/10.1056/NEJMoa1611618
[D8] Rogawski, M. A., & Löscher, W. (2004). De neurobiologie van anti-epileptische middelen. Nature Reviews Neuroscience, 5(7), 553–564. https://doi.org/10.1038/NRN1430
[D9] Catterall, W. A. (2014). Natriumkanaalmutaties en epilepsie. In J. L. Noebels et al. (Eds.), Jasper’s Basic Mechanisms of the Epilepsies (4e druk). National Center for Biotechnology Information. https://www.ncbi.nlm.nih.gov/books/NBK98162/
[D10] Treiman, D. M. (2001). GABAïsche mechanismen bij epilepsie. Epilepsia, 42(Suppl 3), 8–12. https://doi.org/10.1046/j.1528-1157.2001.042suppl.3008.x
[D11] Meldrum, B. S. (2000). Glutamaat als neurotransmitter in de hersenen: Overzicht van fysiologie en pathologie. Journal of Nutrition, 130(4), 1007S–1015S. https://doi.org/10.1093/jn/130.4.1007S
[D12] Dravet, C. (2011). Het kernfenotype van het Dravet-syndroom. Epilepsia, 52(Suppl 2), 3–9. https://doi.org/10.1111/j.1528-1167.2011.02994.x
[D13] Glauser, T. A. (2004). Ethosuximide, valproic acid, en lamotrigine bij kinderabsence-epilepsie. New England Journal of Medicine, 362(9), 790–799. https://doi.org/10.1056/NEJMoa0902014
[D14] Vezzani, A., Balosso, S., & Ravizza, T. (2008). De rol van cytokines in de pathofysiologie van epilepsie. Brain, Behavior, and Immunity, 22(6), 797–803. https://doi.org/10.1016/j.bbi.2008.03.009
[D15] Waldbaum, S., & Patel, M. (2010). Mitochondriale disfunctie en oxidatieve stress: Een bijdragende link naar verworven epilepsie? Journal of Bioenergetics and Biomembranes, 42(6), 449–455. https://doi.org/10.1007/s10863-010-9320-9
[D16] Löscher, W., Klitgaard, H., Twyman, R. E., & Schmidt, D. (2013). New avenues for anti-epileptic drug discovery and development. Nature Reviews Drug Discovery, 12(10), 757–776. https://doi.org/10.1038/nrd4126
[D17] Marson, A. G., Al-Kharusi, A. M., Alwaidh, M., et al. (2007). De SANAD-studie naar de effectiviteit van carbamazepine, gabapentine, lamotrigine, oxcarbazepine of topiramaat voor de behandeling van partiële epilepsie. The Lancet, 369(9566), 1000–1015. https://doi.org/10.1016/S0140-6736(07)60460-7
[D18] Bialer, M., & White, H. S. (2010). Belangrijke factoren bij de ontdekking en ontwikkeling van nieuwe anti-epileptica. Nature Reviews Drug Discovery, 9(1), 68–82. https://doi.org/10.1038/nrd2997
Macdonald, R. L., & Kelly, K. M. (1994). Werkingsmechanismen van momenteel voorgeschreven en nieuw ontwikkelde anti-epileptica. Epilepsia, 35(Suppl 4), S41–S50. https://doi.org/10.1111/J.1528-1157.1994.TB05955.X
Stockis, A., Lu, S., & Tonner, F. (2009). Klinische farmacologie van levetiracetam voor de behandeling van epilepsie. Expert Review of Clinical Pharmacology, 2(4), 365–379. https://doi.org/10.1586/ECP.09.16
[D21] Lyseng-Williamson, K. A., & Yang, L. P. H. (2007). Topiramaat: Een overzicht van het gebruik ervan bij de behandeling van epilepsie. Drugs, 67(15), 2231–2256. https://doi.org/10.2165/00003495-200767150-00008
[D22] Olsen, R. W. (1981). GABA-benzodiazepine-barbiturate receptor interacties. Journal of Neurochemistry, 37(1), 1–13. https://doi.org/10.1111/j.1471-4159.1981.tb05284.x
[D23] Elterman, R. D., Shields, W. D., Mansfield, K. A., & Nakagawa, J. (2001). Randomized trial of vigabatrin in patients with infantile spasms. Neurology, 57(8), 1416–1421. https://doi.org/10.1212/WNL.57.8.1416
[D24] Steinhoff, B. J., Hamer, H., Trinka, E., et al. (2014). Een multicenteronderzoek van klinische ervaringen met perampanel in de praktijk in Duitsland en Oostenrijk. Epilepsy Research, 108(5), 986–988. https://doi.org/10.1016/j.eplepsyres.2014.02.009
[D25] Ryvlin, P., Werhahn, K. J., Blaszczyk, B., et al. (2014). Aanvullende brivaracetam bij volwassenen met ongecontroleerde focale epilepsie. Epilepsia, 55(1), 47–56. https://doi.org/10.1111/epi.12433
Tisserand, R., & Young, R. (2014). Essential oil safety: A guide for health care professionals (2nd ed.). Churchill Livingstone. https://doi.org/10.1016/C2010-0-67668-8
[D27] Herz, R. S. (2009). Aromatherapy facts and fictions: A scientific analysis of olfactory effects on mood, physiology and behavior. International Journal of Neuroscience, 119(2), 263–290. https://doi.org/10.1080/00207450802333953
[D28] Koutroumanidou, E., Kimbaris, A., Kortsaris, A., et al. (2013). Verlengde latentie van toevallen en verminderde ernst van pentyleentetrazol-geïnduceerde toevallen bij muizen na toediening van etherische olie. Epilepsy Research and Treatment, 2013, 532657. https://doi.org/10.1155/2013/532657
[D29] Malaník, M., Čulenová, M., Sychrová, A., et al. (2023). Natuurproducten bij de behandeling van epilepsie. Pharmaceuticals, 16(8), 1061. https://doi.org/10.3390/ph16081061
[D30] Linck, V. M., da Silva, A. L., Figueiró, M., et al. (2009). Door inademing geïnduceerde sedatie met linalool bij muizen. Phytomedicine, 16(4), 303–307. https://doi.org/10.1016/j.phymed.2008.08.001
[D31] Sangtam, T. C. (2024). A review on molecular mechanism of antiepileptic drugs. International Journal for Multidisciplinary Research, 6(6). https://doi.org/10.36948/ijfmr.2024.v06i06.33763
[D32] Betts, T., & Betts, H. (1998). Seizure treatment with olfactory training: A preliminary trial. Neurological Sciences, 43(3), 285–290. https://doi.org/10.1007/s10072-022-06376-2
[D33] Koutroumanidou, E., Kimbaris, A., Kortsaris, A., et al. (2013). Verhoogde aanvalslatentie en verminderde ernst van PTZ-geïnduceerde aanvallen bij muizen na toediening van etherische olie. Epilepsy Research and Treatment, 2013, 532657. https://doi.org/10.1155/2013/532657
[D34] Kasper, S., Gastpar, M., Müller, W. E., et al. (2010). Silexan, een oraal toegediend lavendeloliepreparaat, is effectief in de behandeling van gemengde angst- en depressiestoornissen. Phytomedicine, 17(2), 94–99. https://doi.org/10.1016/j.phymed.2009.10.007
Devinsky, O., Cilio, M. R., Cross, H., et al. (2014). Cannabidiol: farmacologie en potentiële therapeutische rol bij epilepsie en andere neuropsychiatrische aandoeningen. Epilepsia, 55(6), 791–802. https://doi.org/10.1111/epi.12631
[D36] Thiele, E. A., Marsh, E. D., French, J. A., et al. (2018). Cannabidiol bij patiënten met aanvallen geassocieerd met Lennox-Gastaut syndroom. The Lancet, 391(10125), 1085–1096. https://doi.org/10.1016/S0140-6736(18)30136-3
[D37] Hausman-Kedem, M., Menascu, S., & Kramer, U. (2018). Werkzaamheid van CBD-verrijkte medicinale cannabis voor de behandeling van refractaire epilepsie bij kinderen en adolescenten. Brain and Development, 40(7), 544–551. https://doi.org/10.1016/j.braindev.2018.03.013
[D38] Cavanagh, H. M. A., & Wilkinson, J. M. (2002). Biologische activiteit van lavendel essentiële olie. Phytotherapy Research, 16(4), 301–308. https://doi.org/10.1002/ptr.1103
[D39] Porres-Martínez, M., González-Burgos, E., Carretero, M. E., & Gómez-Serranillos, M. P. (2016). Neuroprotectieve eigenschappen van belangrijke terpeencomponenten van etherische oliën. Current Medicinal Chemistry, 23(37), 4164–4176. https://doi.org/10.2174/0929867323666160927143923
[D40] Liapi, C., Anifandis, G., Chinou, I., et al. (2007). Antinociceptieve eigenschappen van 1,8-cineool en β-pineen, uit de etherische olie van Eucalyptus camaldulensis bladeren, bij knaagdieren. Planta Medica, 73(12), 1247–1254. https://doi.org/10.1055/s-2007-990224
[D41] Baser, K. H. C. (2008). Biological and pharmacological activities of carvacrol and carvacrol bearing essential oils. Current Pharmaceutical Design, 14(29), 3106–3119. https://doi.org/10.2174/138161208786404227
[D42] Guimarães, A. G., Quintans, J. S. S., & Quintans-Júnior, L. J. (2013). Monoterpenen met analgetische activiteit – Een systematische review. Phytotherapy Research, 27(1), 1–15. https://doi.org/10.1002/ptr.4686
[D43] Bhatt, D. L., Bhatt, M. R., & Bhatt, R. R. (2013). Thymol als aanvullende ontstekingsremmer voor GABA-A-receptoren. Phytomedicine, 20(8–9), 1–7. https://doi.org/10.1016/j.phymed.2013.01.001
[D44] Ali, B., Al-Wabel, N. A., Shams, S., et al. (2015). Essentiële oliën gebruikt in aromatherapie: Een systematische review. Asian Pacific Journal of Tropical Biomedicine, 5(8), 601–611. https://doi.org/10.1016/j.apjtb.2015.05.007
[D45] Serafino, A., Sinibaldi Vallebona, P., Andreola, F., et al. (2008). Stimulerend effect van eucalyptusessentiële olie op de aangeboren celgemedieerde immuunrespons. BMC Immunology, 9, 17. https://doi.org/10.1186/1471-2172-9-17
[D46] Al-Yasiry, A. R. M., & Kiczorowska, B. (2016). Frankincense – Therapeutic properties. Postępy Higieny i Medycyny Doświadczalnej, 70, 380–391. https://doi.org/10.5604/17322693.1200553
[D47] Kunnumakkara, A. B., Sailo, B. L., Banik, K., et al. (2018). Chronische ziekten, ontsteking en specerijen: Hoe zijn ze verbonden? Journal of Translational Medicine, 16(1), 14. https://doi.org/10.1186/s12967-018-1381-2
[D48] Srivastava, J. K., Shankar, E., & Gupta, S. (2010). Kamille: Een kruidengeneeskunde uit het verleden met een veelbelovende toekomst. Molecular Medicine Reports, 3(6), 895–901. https://doi.org/10.3892/mmr.2010.377
Viola, H., Wasowski, C., Levi de Stein, M., et al. (1995). Apigenine, een bestanddeel van Matricaria recutita bloemen, is een ligand voor centrale benzodiazepine-receptoren met anxiolytische effecten. Planta Medica, 61(3), 213–216. https://doi.org/10.1055/s-2006-958058
[D50] Synergetische anticonvulsieve activiteit van oregano, kamille en lavendel via intranasale toediening. (2025). Pharmacological Research, 2025. https://doi.org/10.1016/j.pharma.2025.05.004
[D51] Francomano, F., Caruso, A., Barbarossa, A., et al. (2019). β-caryofylleen: Een sesquiterpeen met talloze biologische eigenschappen. Applied Sciences, 9(24), 5420. https://doi.org/10.3390/APP9245420
Bahi, A., Al Mansouri, S., Al Memari, E., et al. (2014). β-Caryofylleen, een CB2-receptoragonist, produceert meerdere gedragsveranderingen die relevant zijn voor angst en depressie bij muizen. Physiology & Behavior, 135, 119–124. https://doi.org/10.1016/J.BBR.2019.112439
[D53] Kennedy, D. O., Wake, G., Savelev, S., et al. (2003). Regulering van stemming en cognitieve prestaties na acute toediening van enkele doses Melissa officinalis. Neuropsychopharmacology, 28(10), 1871–1881. https://doi.org/10.1038/sj.npp.1300230
[D54] Hosseinzadeh, H., & Parvardeh, S. (2004). Anticonvulsant effects of thymoquinone, the major constituent of Nigella sativa seeds, in mice. Phytomedicine, 11(1), 56–64. https://doi.org/10.1078/0944-7113-00376
[D55] McPartland, J. M., Duncan, M., Di Marzo, V., & Pertwee, R. G. (2015). Zijn cannabidiol en Δ9-tetrahydrocannabivarin negatieve modulatoren van het endocannabinoïdesysteem? Een systematische review. British Journal of Pharmacology, 172(3), 737–753. https://doi.org/10.1111/bph.12944
Woordenlijst
1,8-Cineool
Monoterpenoxid in eucalyptus/rozemarijn; NO-systeem + Nrf2; anticonvulsief, neuroprotectief
AED
Antiepilepticum – Antiepilepticum; medicijn om aanvallen te onderdrukken
AMPA
α-amino-3-hydroxy-5-methyl-4-isoxazolpropioniczuurreceptor - ionotrope glutamaatreceptor; doelwit van Topiramaat, Perampanel
Aanvalsdrang
Minimale reizintensiteit die een epileptische aanval uitlokt; modulatie door AED's en terpenen
Apigenine
Flavonoïden in kamille; GABA-A (BZD-site, Ki = 4 µM); anxiolytisch, anticonvulsief
β-Caryofylleen
Bicyclisch sesquiterpeen; CB2-agonist + NF-κB-remmer; anti-neuro-inflammatoir
Borneol
Bicyclische monoterpeenalkohol in rozemarijn/kamfer; GABA-A + Nav; neuroprotectief
Carbamazepine
Nav-kanaalblokker; eerstelijnsbehandeling focale epilepsie; agranulocytose-risico
Carvacrol
Monoterpenfenol in oregano/tijm; Nav + TRPV1 + GABA-A; anticonvulsief
Cav-kanaal
Voltage-dependent calcium channel; T-type (Cav3.1/3.2) target of ethosuximide and valproate
CB2
Cannabinoïde receptor type 2 – anti-neuro-inflammatoir; doelwit van β-caryofylleen en CBD
CBD
Cannabidiol – niet-psychoactieve fytocannabinoïde; FDA/EMA-goedgekeurd voor Dravet en LGS
Dravet-syndroom
Ernstige epilepsievorm met SCN1A-mutatie; klinisch goedgekeurde CBD-therapie (Epidiolex)
Omgevingseffect
Synergetisch effect van meerdere cannabinoïden en terpenen in volspectrum cannabis extract
Epidiolex
Farmaceutisch CBD-preparaat; goedgekeurd voor het Dravet-syndroom en het Lennox-Gastaut-syndroom
Epilepsie
Chronische neurologische aandoening met een aanhoudende aanleg voor epileptische aanvallen; treft ~50 miljoen mensen wereldwijd
Ethosuximide
T-type Ca2+-blokker; eerstelijnsbehandeling voor afwezigheidsepilepsie
Venkel
Bestanddeel: venkelolie; proconvulsief in hoge doses - risicostof
GABA-A
Ionotrope GABA-receptor met chloridekanaal; doelwit van fenobarbital, benzodiazepinen, linalool, borneol
GABA-T
GABA-transaminase – Enzym voor GABA-afbraak; geremd door vigabatrine en rozemarijnzuur
GFAP
Gliaal fibrillair acidisch proteïne – Marker voor astrocytenactivatie en neuro-inflammatie
GPR55
G-proteïne-gekoppelde receptor 55 – Lyso-fosfatidylinositol-receptor; doelwit van CBD
Hippocampussclerose
Meest voorkomende oorzaak van farmaconresistente temporaalkwabepilepsie; door repetitieve aanvallen
Aanmaakhout
Experimenteel epilepsiemodel door herhaalde supraliminale stimulatie
Kv-Kanal
Spanningsafhankelijke kaliumkanaal; reguleert repolarisatie en epileptische drempel
Lacosamide
Nav-trage inactivatie; nieuwere generatie; goede verdraagbaarheid
Lamotrigine
Nav-kanaalblokkade + glutamaatremming; goed verdragen; eerstelijnsbehandeling
Levetiracetam
SV2A-binder; uitstekende farmacokinetiek; gedragsveranderingen als bijwerking
LGS
Lennox-Gastaut-syndroom – zware epilepsie met meerdere aanvalstypen; CBD-goedgekeurd
Linalool
Monoterpenen in lavendel/koriander; GABA-A-modulatie + Nav-remming; anticonvulsief
Linalylacetaat
Lavendelhoofdéther; sedatief, anxiolytisch; synergetisch met linalool
MDA
Malondialdehyde – Marker voor lipideperoxidatie en oxidatieve stress
Navigatiekanaal
Spanningsafhankelijke natriumkanalen (Nav1.1-Nav1.6); hoofddoelwit van carbamazepine, lamotrigine, fenytoïne
NF-κB
Nucleaire Factor kappa B – Meesterregulator van neuro-inflammatie; geremd door BCP, 1,8-cineol
NMDA
N-methyl-D-aspartaatreceptor – ionotrope glutamaatreceptor; doelwit van ketamine, memantine, trans-anethol
Nrf2
Nucleaire factor erythroid 2-gerelateerde factor 2 – antioxidatieve transcriptiefactor; geactiveerd door terpenen
P-glycoproteïne
MDR1/ABCB1 – Efflux-transporteiwit; overmatig tot expressie gebracht bij farmacoresistente epilepsie
Perampanel
AMPA-antagonist; effectief bij farmacoresistente gegeneraliseerde epilepsie
Farmacoresistentie
Het falen van ≥ 2 correct toegepaste AED’s; betreft ~30% van de epilepsiepatiënten
Fenobarbital
GABA-A-potentiëring; oudste AED; goedkoop; sedatie
PTZ
Pentylentetrazol – convulsief agens; Standaardmodel voor het testen van anticonvulsieve substanties
Pulegon
Bestanddeel pepermuntolie; hepatotoxisch en pro-convulsief in hoge doses
Rozemarijnzuur
Polyfenolen in citroenmelisse; GABA-T-remmer; antioxidatief, anticonvulsief
SOD
Superoxidedismutase – antioxidatief enzym; verhoogd door neuroprotectieve terpenen
Status epilepticus
Levensbedreigende aanval > 5 minuten of seriële aanvallen zonder herstel
SV2A
Synaptisch vesikelproteïne 2A – doelwit van levetiracetam en brivaracetam; reguleert neurotransmitter-exocytose
Thymol
Monoterpeenfenoledesem in tijm; GABA-A (barbituraatbinding) + nav; anticonvulsief
Thymoquinon
Hoofdbestanddeel zwarte komijnzaadolie; NMDA-remming + GABA-A; anticonvulsief
Topiramaat
Multimodaal AED (Nav + GABA-A + AMPA + CA); cognitieve bijwerkingen
trans-Anethol
Hoofdstof venkelolie; GABA-A + NMDA-remming; anticonvulsief
TRPM8
Transient Receptor Potential Melastatin 8 – Koude receptor; geactiveerd door menthol
TRPV1
Transient Receptor Potential Vanilloid 1 – Kapsaïcine-receptor; gemoduleerd door CBD en Carvacrol
TRPV3
Transient Receptor Potential Vanilloid 3 – Warmtereceptor; geactiveerd door Incensol (wierook)
Valproaat
Breedspectrum-AED; remt Nav, GABA-T, T-type Ca2+; teratogeen