Table des matières
Burn-out et le soutien par les huiles essentielles
Qu'est-ce que l'épuisement professionnel ?
Le burnout n'est pas un signe de faiblesse, c'est la réaction physique et psychique à un stress persistant et chronique auquel on ne peut échapper. Le terme vient de l'anglais et signifie littéralement “être consumé”.
L'image derrière : Imaginez une bougie qui brûle aux deux extrémités. À un moment donné, la cire s'épuise, la bougie s'éteint. De la même manière, le corps et l'esprit s'épuisent lorsque trop de demandes, trop longtemps et avec trop peu de récupération, pèsent sur nous.
Lors d'un burn-out, le corps et l'esprit sont soumis à un stress chronique intense, ce qui entraîne un déséquilibre complexe de plusieurs systèmes. Voici les principaux mécanismes qui se déroulent dans le corps lors d'un burn-out :1. **Réponse au stress : l'axe hypothalamo-hypophyso-surrénalien (HHS)** * **Activation constante :** Face à une situation perçue comme menaçante ou accablante (charge de travail excessive, manque de reconnaissance, conflits interpersonnels, etc.), l'hypothalamus (dans le cerveau) déclenche une réponse hormonale. * **Cortisol et adrénaline :** L'hypophyse libère de l'ACTH, qui stimule les glandes surrénales à produire du cortisol et de l'adrénaline. En situation normale, ces hormones nous aident à faire face à un danger ponctuel ("combat ou fuite"). * **Suractivation chronique :** Dans le burn-out, cet axe HHS reste activé en permanence. Le corps est en état d'alerte continue. * **Conséquences de l'excès de cortisol :** À long terme, un taux élevé de cortisol peut entraîner de nombreux problèmes : affaiblissement du système immunitaire, troubles du sommeil, difficultés de concentration, prise de poids (surtout abdominale), augmentation du risque de maladies cardiovasculaires, troubles de l'humeur (anxiété, dépression), troubles digestifs, etc. Les niveaux de cortisol peuvent devenir hyperactifs au début, puis s'épuiser et devenir trop bas dans les stades avancés, entraînant une fatigue extrême.2. **Système nerveux autonome** * **Déséquilibre :** Le système nerveux autonome, qui régule les fonctions involontaires (rythme cardiaque, digestion, respiration), est perturbé. L'équilibre entre le système sympathique (éveil, stress) et le système parasympathique (repos, digestion) est rompu, avec une dominance du sympathique. * **Symptômes physiques :** Cela se manifeste par des palpitations, une respiration rapide et courte, des tensions musculaires, des troubles digestifs (syndrome de l'intestin irritable, douleurs abdominales, nausées), des sueurs, des maux de tête, des vertiges.3. **Système immunitaire** * **Affaiblissement :** Le stress chronique, en particulier l'excès de cortisol, supprime l'efficacité du système immunitaire. * **Vulnérabilité accrue :** La personne devient plus susceptible aux infections (rhumes, grippes, etc.) et peut avoir du mal à se rétablir.4. **Système cardiovasculaire** * **Pression artérielle et rythme cardiaque :** L'adrénaline et le cortisol augmentent la pression artérielle et le rythme cardiaque. * **Risques à long terme :** Une exposition prolongée à ces hormones peut augmenter le risque d'hypertension, de maladies cardiaques et d'AVC.5. **Système digestif** * **Ralentissement ou accélération :** Le stress peut affecter la motilité intestinale et la production d'enzymes digestives. Cela peut entraîner des troubles variés : ballonnements, douleurs abdominales, constipation, diarrhée, perte d'appétit ou au contraire augmentation de l'appétit pour des aliments gras ou sucrés.6. **Système musculo-squelettique** * **Tensions :** Le stress chronique provoque une tension musculaire constante, particulièrement dans le cou, les épaules et le dos. * **Douleurs :** Cela peut entraîner des douleurs chroniques, des maux de tête de tension.7. **Système endocrinien (hormonal au-delà du HHS)** * **Hormones sexuelles :** Le stress chronique peut perturber la production d'hormones sexuelles (œstrogènes, testostérone), entraînant une baisse de la libido et des troubles du cycle menstruel chez les femmes. * **Hormones thyroïdiennes :** Il peut y avoir une influence sur la fonction thyroïdienne.8. **Cerveau et système nerveux central** * **Neurotransmetteurs :** Le stress chronique peut altérer les niveaux de neurotransmetteurs comme la sérotonine, la dopamine et la noradrénaline, qui jouent un rôle crucial dans la régulation de l'humeur, du sommeil, de l'appétit, de la concentration et de la motivation. * **Fatigue cognitive :** Cela conduit à des symptômes tels que la difficulté de concentration, des problèmes de mémoire, des pensées confuses, une sensation de "brouillard cérébral". * **Changements structurels possibles :** Des recherches suggèrent qu'un stress chronique prolongé peut même altérer la structure de certaines régions du cerveau, comme l'hippocampe (impliqué dans la mémoire) et l'amygdale (impliquée dans la réponse émotionnelle).En résumé, le burn-out n'est pas seulement un état de fatigue mentale. C'est une réaction physiologique complexe du corps qui, sous l'effet d'un stress chronique et accablant, entre en épuisement. Les symptômes physiques sont donc très réels et témoignent d'un profond déséquilibre interne.
Le système de stress est déréglé : Notre corps possède un système d'alarme intégré, le soi-disant Axe HPA (Axe hypothalamo-hypophyso-surrénalien). En cas de stress, elle libère l'hormone Cortisol le “cortisol”, l'hormone du stress. Le cortisol est utile à court terme : il mobilise l'énergie, aiguise l'attention, supprime l'inflammation.
Mais en cas de stress chronique, quelque chose de dangereux se produit : le système fonctionne en permanence à plein régime. Au début, le taux de cortisol est constamment élevé (alerte rouge), puis le système s'effondre, le taux de cortisol tombe à des valeurs anormalement basses (épuisement total). C'est l'état classique de burnout.
Ce que cela fait dans le corps : – Troubles du sommeil (difficultés à s'endormir et à rester endormi) – Fatigue chronique ne s'améliorant pas avec le sommeil – Problèmes de concentration, troubles de la mémoire (“ brouillard cérébral ”) – Engourdissement émotionnel ou irritabilité – Troubles physiques : maux de tête, douleurs dorsales, palpitations cardiaques – Système immunitaire affaibli (rhumes fréquents) – Problèmes digestifs
Quelle est la fréquence du burnout ? En Allemagne, environ 23 % des adultes signalent des symptômes de burnout. Particulièrement touchés : les professions de soins, les enseignants, les cadres, les indépendants. Le burnout est la principale cause d'incapacité de travail de longue durée.
Comment le burn-out est-il généralement traité ?
Le burnout n'est pas officiellement une maladie distincte au sens psychiatrique, mais il est souvent traité comme une dépression d'épuisement ou un trouble de l'adaptation.
Traitement médicamenteux
Antidépresseurs (ISRS/IRSN) – Utilisés lorsque le burn-out a évolué vers une dépression clinique – Exemples : Sertraline, Escitalopram, Venlafaxine – Agissent sur la sérotonine et la noradrénaline – Mettent 2 à 4 semaines à agir – Effets secondaires : nausées, troubles du sommeil, troubles de la fonction sexuelle
Benzodiazépine (sédatif) – Uniquement à court terme en cas de panique aiguë ou d'insomnie – Exemples : Lorazépam, Diazépam – Attention : risque de dépendance en cas de prise prolongée !
Bêta-bloquant – Contre les symptômes de stress physique (palpitations, tremblements) – Pas d'effet direct sur les causes de l'épuisement professionnel
Important : Aucun de ces médicaments ne traite la cause du burnout, ils soulagent les symptômes. La véritable thérapie consiste en des changements de comportement, une psychothérapie, une gestion du stress et un repos.
Huiles essentielles et burn-out : comment peuvent-elles aider ?
Les huiles essentielles peuvent calmer le système de stress de plusieurs manières :
- Directement sur le sens de l'odorat : Les molécules odorantes activent le système limbique, le centre émotionnel du cerveau, et peuvent déclencher la relaxation en quelques secondes.
- Sur le système nerveux : Certains terpènes activent le système parasympathique (“nerf de la relaxation”) et freinent le système sympathique (“nerf de combat ou de fuite”).
- À propos des systèmes de messagers chimiques : Certains terpènes influencent le GABA (calmant), la sérotonine (améliorant l'humeur) et le cortisol (réduisant le stress).
- Systémique Avec une utilisation régulière, ils peuvent réguler le système du stress (axe HPA) à long terme
Quelles huiles essentielles aident en cas de burn-out ?
Bergamote – le tueur de cortisol
Bergamote (Citrus bergamia) est la superstar des huiles pour le burnout.
- Qu'est-ce qu'il y a dedans ? Limonène (30–45 %), Acétate de linalyle (20–30 %), Linalol (10–15 %)
- Les chiffres impressionnants : Dans une étude clinique, la psycho-aromathérapie à la bergamote a réduit le taux de cortisol de 46 %, rapide aussi fort qu'un médicament !
- Ce qu'il fait aussi : Augmente la sérotonine et la dopamine, active les récepteurs GABA-A (calmant), abaisse le rythme cardiaque et la pression artérielle
- Comment utiliser : Diffuseur (5 gouttes, 20 minutes), inhalation, massage (dilué)
Lavande – l'icône de la relaxation
Lavande (Lavande vraie) est l'huile de stress la mieux étudiée.
- Qu'est-ce qu'il y a dedans ? Linalol (25–45 %), Acétate de linalyle (25–50 %)
- Ce qu'il fait : Active les récepteurs GABA-A (la même cible que les sédatifs, mais sans dépendance), réduit le cortisol, améliore la qualité du sommeil
- études : Méta-analyse de 15 études confirme une réduction significative de l'anxiété ; l'aromathérapie à la lavande a amélioré de 60% la qualité du sommeil du personnel soignant %
- Particularité : Le produit à base d'huile de lavande Silexan (80 mg par jour en capsule) est cliniquement approuvé comme anxiolytique
Romarin – contre l'épuisement et la confusion mentale
Romarin (Rosmarinus officinalis) est utilisé comme plante pour la mémoire depuis l'Antiquité.
- Qu'est-ce qu'il y a dedans ? 1,8-Cinéole (Eucalyptol), Camphre, α-Pinène, Acide rosmarinique
- Ce que ça fait en cas de burn-out :
- 1,8-Cinéol inhibe une enzyme qui dégrade le neurotransmetteur acétylcholine, le cerveau reste plus clair et concentréAntioxydant : protège les cellules nerveuses des dommages dus au stress
- Activateur : améliore la vigilance et les performances cognitives
- Étude : L'aromathérapie au romarin a significativement amélioré la mémoire et l'attention (p < 0,05).
- Astuce : Romarin le matin (activant), lavande le soir (apaisant)
Rhodiola – la reine des adaptogènes
Rhodiole rose (Rhodiola) est techniquement une plante, pas une huile essentielle, mais l'un des adaptogènes les plus importants en cas de burn-out.
- Qu'est-ce qu'il y a dedans ? Rosavine, Salidroside
- Ce qu'il fait : Régule l'axe HPA ; réduit le cortisol ; améliore le métabolisme énergétique dans les cellules épuisées
- Essai clinique : 576 mg de Rhodiola par jour ont réduit significativement les symptômes d'épuisement professionnel après 12 semaines : Épuisement (−54 %), Problèmes de concentration (−48 %), Humeur (+43 %)
- Comparaison avec la sertraline : Dans une étude, la Rhodiole était légèrement moins efficace que la sertraline, mais présentait nettement moins d'effets secondaires.
Ylang-Ylang – le stimulateur du système parasympathique
Ylang-Ylang (Ylang-ylang) a un parfum intense et floral.
- Ce qu'il fait : Active directement le système parasympathique (nerf du repos) ; abaisse la tension artérielle et la fréquence cardiaque en quelques minutes
- Étude : L'inhalation d'Ylang-Ylang a abaissé la pression artérielle systolique de 11,7 mmHg et la fréquence cardiaque de 9 battements/minute (p < 0,05)
- Astuce : Utiliser avec parcimonie, le parfum intense peut provoquer des maux de tête chez certaines personnes
Santal – pour un sommeil profond
Santal (Santalum album) a un parfum chaud, boisé et apaisant.
- Qu'est-ce qu'il y a dedans ? α-Santalol, β-Santalol
- Ce qu'il fait : Active les récepteurs GABA-A ; favorise un sommeil profond et réparateur ; anxiolytique
- Particulièrement adapté : En cas de burn-out avec des troubles du sommeil, comme routine du soir
Cédrol (bois de cèdre) – Fréquence cardiaque et relaxation
- Ce qu'il fait : Active le système parasympathique directement ; abaisse la fréquence cardiaque ; favorise le sommeil profond
- Étude : L'inhalation de cèdre a abaissé la fréquence cardiaque de 5,8 % et la fréquence respiratoire de 5,5 % (p < 0,05)
Routine anti-burn-out pratique avec les huiles essentielles
Routine matinale (activante + concentrée)
- 5 minutes d'inhalation de romarin ou de menthe poivrée (2 gouttes sur un mouchoir)
- Ou : Bergamote dans le diffuseur pendant le petit-déjeuner
Pause déjeuner (gestion du stress)
- 10–15 minutes de diffuseur de lavande ou de bergamote
- Courte exercice de respiration : 4 secondes d'inspiration, 4 de rétention, 6 d'expiration
Routine du soir (Se détendre + Dormir)
- Lavande, bois de santal ou cèdre dans le diffuseur (30 minutes avant de dormir)
- Ou : 2 gouttes de lavande sur l'oreiller
- Bain relaxant à la lavande + bergamote (5 gouttes chacune dans de l'huile porteuse)
Relaxation profonde hebdomadaire :
- Aromassage à la bergamote + lavande (5 gouttes chacune sur 30 ml d'huile d'amande)
- Concentration sur les épaules, la nuque, les plantes des pieds
Qu'est-ce qui aide vraiment ? – La pyramide des preuves
Notes importantes
Ce que vous devez prendre en compte :
- Le burn-out nécessite un traitement – recherchez une aide professionnelle si les symptômes persistent
- Les huiles essentielles sont un complément – kein Ersatz für Therapie und Lebensstiländerungen
- S'attaquer à la cause – sans réduction du stress, même les meilleures huiles n'aident que temporairement
- Ne pas appliquer pur sur la peau – toujours diluer avec une huile porteuse (2–3 %)
- Bergamote – Photosensible, ne pas s'exposer au soleil après application
- Ylang-Ylang – Dosser avec parcimonie, sinon maux de tête possibles
Voici un résumé en trois phrases : L'Allemagne, dont le nom officiel est République fédérale d'Allemagne, est un pays d'Europe centrale. L'Allemagne partage ses frontières avec neuf pays européens, ce qui en fait le pays ayant le plus de voisins en Europe. L'Allemagne est la neuvième plus grande superficie au monde et le deuxième pays le plus populeux d'Europe.
Le burn-out survient lorsque le stress chronique surcharge de manière permanente le système de réponse au stress du corps (axe hypothalamo-hypophyso-surrénalien/cortisol) et finit par entraîner un effondrement. Les huiles essentielles, en particulier la bergamote (−46 % de cortisol), la lavande (modulation GABA-A) et le romarin (activation cognitive), peuvent apaiser directement le système de stress, améliorer le sommeil et favoriser la récupération. Elles constituent un précieux complément à la psychothérapie et aux changements de style de vie, mais ne les remplacent pas.
Huiles essentielles doTERRA en cas de burn-out
Mélanges d'huiles recommandés et protocole d'application
Produits primaires
Mélanges d'huiles faits maison (DIY-Blends)
Mélange 1 – “ Cortisol-Reset ” (Diffuseur)
Objectif : Normaliser l'axe HPA, atténuer la réponse au stress
Application : Matin et soir, 30 minutes chacune
Mélange 2 : “ Soutien surrénalien ” (Topique)
Objectif : Soutien des glandes surrénales, équilibre énergétique
Application : Masser la zone des reins (bas du dos) et les poignets
Mélange 3 – “ Énergie & Concentration ” (Diffuseur/Inhalation)
Objectif : Épuisement cognitif ↓, Concentration ↑
Application : Diffuser au bureau pendant la journée ; inhaler directement en cas d'épuisement aigu
Mélange 4 – “ Détente & Régénération ” (Bain/Massage)
Objectif : Parasympathique ↑, Relaxation profonde, Régénération
Application : 20–30 minutes de bain chaud, 3 fois par semaine
Mélange 5 – “ Épuisement émotionnel ” (Topique, Cœur)
Objectif : Remplir le vide émotionnel, rétablir la connexion
Application : Sur la zone du cœur (sternum) et les paumes des mains
Protocole d'application – Plan de 4 semaines
Semaine 1 – Stabilisation
- Matin : Mélangez 3 dans le diffuseur (Énergie et Concentration)
- Midi : Mélange 1 dans le diffuseur (Réinitialisation du cortisol)
- Le soir : Mélange Sérénité dans le diffuseur
- Quotidiennement Mélange équilibrant appliqué localement sur la plante des pieds
Semaine 2 – Régénération
- Matin : Mélange 2 topical (Soutien surrénalien)
- Le soir : Mélange 4 (Mauvais, 3× par semaine)
- Quotidiennement Mélange adaptatif sur les poignets et la nuque
Semaine 3 – Construction
- Concentration sur l'énergie : Mélanger 3 quotidiennement
- Travail émotionnel : Mélangez 5 (cœurs) par jour
- Optimiser son sommeil : Gélules de Sérénité (1–2 gélules)
Semaine 4 – Intégration
- Protocole individuel basé sur le progrès
- Prévention du stress : Mélange 1 lors de pics de stress
- Stratégie à long terme Mélange Équilibré comme routine quotidienne
Combinaison avec d'autres produits doTERRA
Notes importantes
- L'épuisement professionnel est une maladie grave. – un accompagnement médical/psychothérapeutique est indispensable
- Bergamote (BF) – Utiliser uniquement la variante sans bergapten par voie topique
- Pas d'automédication en cas de burn-out sévère avec dépression
- Réduction du travail est la mesure la plus importante, les huiles soutiennent, mais ne remplacent pas un changement de comportement
- Ressources d'urgence : Ligne d'aide Burnout : 0800 111 0 111
Syndrome de burnout et huiles essentielles : Pharmacologie, mécanismes d'action et approches thérapeutiques complémentaires
Un rapport scientifique complet sur la pharmacothérapie standard du burnout, les terpènes et les huiles essentielles – bases moléculaires, preuves cliniques et stratégies thérapeutiques adjuvantes
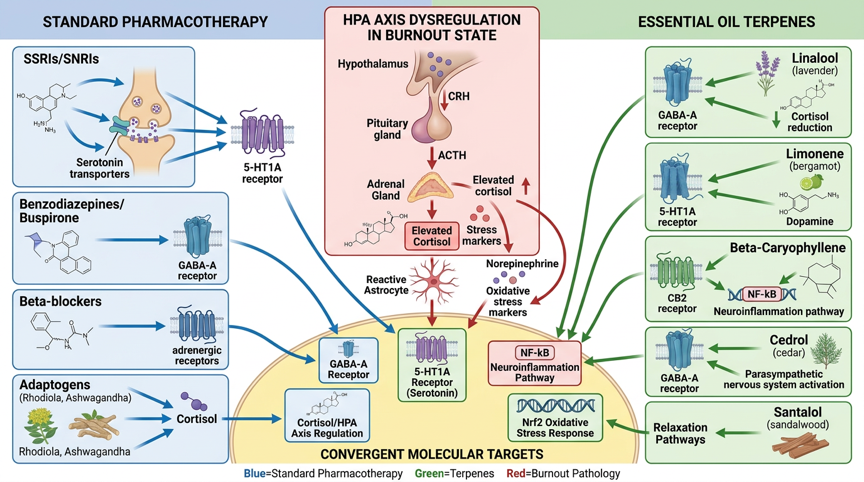
Figure 1 : Voies de signalisation moléculaire de la pharmacothérapie standard du burnout et des huiles essentielles – Mécanismes des médicaments standard (ISRS/SERT, IRSNa/NET, benzodiazépines/GABA-A, Rhodiola/axe HPA), mécanismes d'action des terpènes (linalol/GABA-A, limonène/5-HT1A, β-caryophyllène/CB2, apigénine/GABA-A, cédrol/système parasympathique) et cibles d'action convergentes (axe HPA/cortisol, récepteur GABA-A, récepteur 5-HT1A, NF-κB-neuroinflammation, Nrf2-stress oxydatif)
Introduction
Le syndrome de burnout est devenu l'un des défis majeurs en matière de santé au travail et de société au 21ème siècle. L'Organisation Mondiale de la Santé (OMS) classe officiellement le burnout comme un phénomène professionnel (QD85) depuis la révision de la CIM-11 (2019), caractérisé par trois dimensions clés : l'épuisement émotionnel, la dépersonnalisation (cynisme) et le sentiment d'efficacité personnelle réduit. [D1]. Les études épidémiologiques estiment que 10 à 20 % de la population active dans les pays industrialisés sont touchés par un épuisement professionnel cliniquement pertinent, avec des conséquences importantes sur la productivité, la qualité de vie et les coûts de santé. [D2].
Le traitement standard du syndrome d'épuisement professionnel comprend des interventions psychothérapeutiques (thérapie cognitivo-comportementale, réduction du stress basée sur la pleine conscience/MBSR), des modifications du mode de vie et, en cas de comorbidités, un traitement médicamenteux. Les inhibiteurs sélectifs de la recapture de la sérotonine (ISRS), les inhibiteurs de la recapture de la sérotonine et de la noradrénaline (IRSN) et les anxiolytiques sont utilisés en cas de dépression et de troubles anxieux concomitants, tandis que les adaptogènes tels que le Rhodiola rosea et l'Ashwagandha modulent directement l'axe du stress. [D3]. Malgré leur efficacité, ces médicaments sont associés à des effets secondaires tels que la prise de poids, la dysfonction sexuelle, la sédation et le potentiel de dépendance. [D4].
C'est dans ce contexte que l'intérêt scientifique pour les huiles essentielles et les terpènes en tant qu'options thérapeutiques adjuvantes ou alternatives croît. De nombreux terpènes présentent des propriétés anxiolytiques, antidépressives, hypocholestérolémiantes et anti-inflammatoires sur le système nerveux dans des études précliniques et cliniques, souvent par des mécanismes qui complètent ceux des médicaments classiques contre le burn-out. [D5]. Ce rapport analyse systématiquement la pharmacologie de la thérapie standard du burn-out, les mécanismes d'action moléculaires des huiles essentielles et des terpènes pertinents, ainsi que les preuves cliniques disponibles concernant leur utilisation adjuvante dans le burn-out.
Physiopathologie des syndromes d'épuisement professionnel
Dérégulation de l'axe HPA et cortisol
La physiopathologie centrale du syndrome d'épuisement professionnel repose sur une dérégulation persistante de l'axe hypothalamo-hypophyso-surrénalien (HPA). Le stress chronique lié au travail entraîne une activation prolongée de la cascade CRH-ACTH-cortisol, où, dans les stades avancés de l'épuisement professionnel, une hypocortisolisme (des niveaux de cortisol abaissés) peut paradoxalement survenir, signe d'un axe HPA épuisé. [D6]. Au niveau moléculaire, la régulation par rétroaction négative par les récepteurs des glucocorticoïdes (GR) est perturbée, entraînant une modification du rythme circadien du cortisol (réponse d'éveil au cortisol (CAR) plate). [D7].
Neuroinflammation et dérégulation des cytokines
Le stress chronique et la dérégulation de l'axe HPA favorisent les processus neuroinflammatoires. Des niveaux élevés de cytokines pro-inflammatoires (IL-1β, IL-6, TNF-α) sont observés chez les patients souffrant de burn-out et contribuent à des symptômes tels que des troubles cognitifs, la fatigue et des troubles de l'humeur. [D8]. Le facteur de transcription NF-κB joue un rôle central en tant que régulateur principal de la neuroinflammation : le stress chronique active le NF-κB dans la microglie et favorise la libération de médiateurs neuroinflammatoires. [D9]. En même temps, la voie antioxydante Nrf2 est supprimée, ce qui favorise le stress oxydatif et la dysfonction mitochondriale. [D10].
Dérégulation des neurotransmetteurs
Le burn-out est associé à des modifications caractéristiques de plusieurs systèmes de neurotransmetteurs. Le système sérotoninergique présente une diminution de la densité des récepteurs 5-HT1A et une réduction de la synthèse de sérotonine, ce qui explique les baisses d'humeur et l'irritabilité. [D11]. Le système noradrénergique est initialement hyperactif (dominance sympathique) puis s'épuise, entraînant fatigue et troubles de la concentration. De plus, le système GABAergique est affaibli, une sensibilité réduite des récepteurs GABA-A entraîne des troubles du sommeil et une anxiété accrue. [D12]. Le système de récompense dopaminergique montre une activité réduite (anhédonie, perte de motivation), corrélée au syndrome d'épuisement professionnel. [D13].
Modifications structurelles du cerveau
Les études de neuroimagerie ont démontré des changements structurels et fonctionnels du cerveau dans le cadre du burnout : des réductions de volume ont été décrites dans le cortex préfrontal (prise de décision, régulation émotionnelle), dans l'hippocampe (mémoire, régulation du stress) et dans l'amygdale (traitement de la peur). [D14]. Ces changements sont en corrélation avec la gravité des symptômes d'épuisement et sont potentiellement réversibles avec une thérapie adéquate.
Pharmacologie de la thérapie standard de l'épuisement professionnel
Inhibiteurs sélectifs de la recapture de la sérotonine (ISRS)
Les ISRS sont les médicaments les plus couramment utilisés pour les dépressions et les troubles anxieux associés au burn-out. Ils inhibent sélectivement le transporteur de sérotonine (SERT), augmentent la concentration synaptique de sérotonine et activent les récepteurs 5-HT1A et 5-HT2A en aval. [D15]. Les ISRS utilisés en clinique comprennent la sertraline, l'escitalopram, la fluoxétine et la paroxétine. Les méta-analyses montrent des tailles d'effet modérées (d de Cohen = 0,3–0,5) dans les épisodes dépressifs dans le contexte du burnout, mais les essais contrôlés randomisés (ECR) spécifiques pour le syndrome de burnout en tant que diagnostic autonome font défaut. [D16]. Les effets secondaires importants comprennent la dysfonction sexuelle (20-40 %), la prise de poids, les nausées et une augmentation initiale de l'anxiété.
Inhibiteurs de la recapture de la sérotonine et de la noradrénaline (IRSN)
Les IRSN comme la venlafaxine et la duloxétine inhibent à la fois le SERT et le transporteur de noradrénaline (NET), ce qui peut être particulièrement bénéfique pour la fatigue et les composantes douloureuses associées au burn-out. [D17]. La double action sur les systèmes sérotoninergique et noradrénergique s'attaque à la fois à la dimension affective et à la dimension énergétique de l'épuisement professionnel. La duloxétine est particulièrement pertinente pour les douleurs chroniques dans le contexte du burn-out. Les effets secondaires comprennent une augmentation de la pression artérielle, des troubles du sommeil et des symptômes de sevrage à l'arrêt.
Anxiolytiques – Benzodiazépines et buspirone
Les benzodiazépines (Lorazépam, Diazépam) agissent comme des modulateurs allostériques positifs du récepteur GABA-A et réduisent akutement l'anxiété et les troubles du sommeil dans le cadre du burn-out. [D18]. En raison de leur potentiel de dépendance considérable et des déficiences cognitives (sédation, troubles de la mémoire), ils ne conviennent qu'à une intervention de crise à court terme. La buspirone, en tant qu'agoniste partiel des 5-HT1A et antagoniste des D2, offre une alternative moins dépendante pour l'anxiété généralisée dans le contexte du burnout, mais agit plus lentement (2–4 semaines). [D19].
Adaptogènes – Rhodiola rosea et Ashwagandha
Les adaptogènes constituent une classe thérapeutique importante pour le burnout, modulant directement l'axe HPA et les médiateurs du stress. Le Rhodiola rosea (extrait SHR-5) active les protéines de choc thermique Hsp70, module les niveaux de médiateurs du stress (neuropeptide Y, β-endorphine) et démontre des améliorations significatives de la fatigue, de la concentration et du bien-être mental dans les études cliniques. [D20]. Une étude randomisée (n=60) a montré après 4 semaines de prise de Rhodiola une réduction significative du score de burnout (MBI) par rapport au placebo (p < 0,01). [D3]. L'Ashwagandha (Withania somnifera) réduit les niveaux de cortisol de 14 à 32 % % et améliore la résilience au stress grâce à des withanolides mimant le GABA-A et à la modulation de l'axe HPA. [D21].
Modulateurs du cortisol et bêta-bloquants
Les bêta-bloquants (Propranolol, Métoprolol) traitent les symptômes physiques du stress du burn-out (tachycardie, tremblements, transpiration) en bloquant les récepteurs β1/β2-adrénergiques. [D22]. Ils réduisent l'hyperactivité sympathique, mais n'affectent pas la dérégulation sous-jacente de l'axe HPA. La mélatonine et l'hydrocortisone à faible dose sont utilisées expérimentalement pour normaliser le rythme circadien du cortisol, mais ne sont pas approuvées en standard pour le burnout. [D23].
Les huiles essentielles en tant que thérapie adjuvante : bases mécanistiques
Pharmacocinétique de l'aromathérapie par inhalation
Les huiles essentielles sont absorbées par le système olfactif dans l'aromathérapie par inhalation. Les terpènes (masse moléculaire < 300 Da, lipophilie élevée) pénètrent efficacement la barrière hémato-encéphalique et atteignent des concentrations mesurables dans le SNC en 5 à 20 minutes. [D24]. Le nerf olfactif (nerf olfactif) transmet des signaux directement au système limbique (amygdale, hippocampe) et à l'hypothalamus, des structures centrales dans la régulation du stress. [D25]. L'absorption transdermique (par exemple, lors de massages) permet des effets systémiques supplémentaires.
Modulation neuroendocrine
Les huiles essentielles modulent la réponse neuroendocrinienne au stress à plusieurs niveaux. Des études montrent que l'inhalation de lavande réduit la libération de cortisol (mesurée par le cortisol salivaire), augmente la variabilité de la fréquence cardiaque parasympathique (VFC) et atténue l'activité de l'amygdale. [D26]. L'aromathérapie à la bergamote a réduit de manière significative le cortisol sérique, passant de 29,0 ± 7,04 à 14,8 ± 8,21 µg/dL (p < 0,05) dans une étude contrôlée (n=30, 45 jours), tandis que la lavande n'a montré aucun effet significatif. [D27]. Ces résultats suggèrent un effet modulateur sélectif du cortisol par certaines huiles essentielles.
Mécanismes d'action basés sur les récepteurs
Plusieurs terpènes interagissent directement avec des récepteurs spécifiques pertinents pour la physiopathologie du burn-out. Le linalol (lavande) module positivement allostériquement les récepteurs GABA-A et inhibe les récepteurs NMDA, ce qui explique des effets anxiolytiques et favorisant le sommeil. [D28]. Le β-Caryophyllène (poivre noir, cannabis) agit comme un agoniste sélectif du récepteur CB2 et inhibe la neuroinflammation médiée par le NF-κB. [D29]. Le limonène (bergamote, citron) active les récepteurs 5-HT1A et augmente la neurotransmission dopaminergique dans le système mésolimbique [D30].
Mécanismes d'action complémentaires aux médicaments standards pour le burnout
Le tableau suivant présente les mécanismes d'action complémentaires des huiles essentielles par rapport aux médicaments standard contre l'épuisement professionnel au niveau moléculaire :
Huiles essentielles spécifiques et preuves cliniques
Huile essentielle de lavande (Lavandula angustifolia)
L'huile de lavande est l'huile essentielle la plus étudiée pour les maladies liées au stress. Ses principaux principes actifs, le linalol (25–45 %) et l'acétate de linalyle (25–46 %), modulent les récepteurs GABA-A et réduisent l'activité de l'axe hypothalamo-hypophyso-surrénalien. [D31]. Une étude randomisée contrôlée chez des patients hémodialysés (n=52) a montré une réduction significative de l'anxiété d'état (39,12 ± 6,71 vs contrôle ; p < 0,05) et de l'anxiété trait (30,04 ± 1,39) après une aromathérapie à la lavande. [D32]. Chez le personnel infirmier (n=118, 4 semaines), l'aromathérapie à la lavande n'a pas montré de réduction significative du stress professionnel (Nursing Stress Scale) par rapport au placebo, tandis que l'huile de rose a obtenu des effets significatifs (p = 0,002). [D33].
Silexan (80 mg par voie orale, extrait de lavande standardisé) a démontré une non-infériorité par rapport au lorazépam 0,5 mg dans une étude de phase III (n=539) pour le trouble d'anxiété généralisée (échelle d'anxiété de Hamilton : -14,1 contre -11,3 points) sans potentiel de dépendance. [D34]. Ces résultats font de Silexan une approche thérapeutique adjuvante valable pour l'anxiété associée au burnout.
Huile de Bergamote (Citrus bergamia)
L'huile de bergamote contient des limonènes (27–40 %), du linalol (3–15 %), de l'acétate de linalyle (17–40 %) et le dérivé de Bergaptène exempt de furanocoumarine. [D35]. Dans une étude contrôlée (n=60) chez des patients préopératoires, l'aromathérapie à la bergamote (2 gouttes, 3 %) a réduit significativement l'anxiété et le cortisol salivaire par rapport au placebo. [D36]. Une étude universitaire (n=30, 45 jours) a montré que l'aromathérapie à la bergamote réduisait le cortisol sérique de 29,0 ± 7,04 à 14,8 ± 8,21 µg/dL (significatif, p < 0,05), tandis que la lavande n'avait aucun effet significatif sur le cortisol. [D27]. L'aromathérapie à la bergamote, combinée à la thérapie de pleine conscience, a amélioré de manière significative les paramètres de santé postménopausique (anxiété, sommeil, qualité de vie) dans une étude randomisée contrôlée factorielle. [D37].
Huile de camomille (Matricaria chamomilla)
L'huile de camomille contient de l'α-bisabolol (jusqu'à 50 %), du chamazulène (1–15 %) et de l'apigénine-7-glucoside [D38]. L'apigénine, principal flavonoïde de la camomille, se lie aux récepteurs GABA-A-benzodiazépine et exerce des propriétés anxiolytiques sans sédation dans des modèles précliniques. Une méta-analyse (6 ECR, n=319) a montré des réductions significatives des symptômes d'anxiété par l'extrait de camomille (DMS = -0,47 ; IC à 95 %% : -0,71 à -0,23 ; p < 0,001) [D39]. Dans les troubles du sommeil associés au burn-out, l'effet modulateur du GABA-A de l'apigénine est particulièrement pertinent.
Huile de mélisse (Melissa officinalis)
L'huile de mélisse contient de l'acide rosmarinique, du citral, du citronellal et du géraniol [D40]. L'acide rosmarinique inhibe la GABA-transaminase et augmente ainsi la neurotransmission GABAergique, un mécanisme similaire à celui de l'acide valproïque. Dans une étude randomisée en double aveugle (n=20), un extrait de mélisse (600 mg/jour, 15 jours) a réduit les symptômes d'anxiété de 18 % et a amélioré significativement l'humeur et la cognition (p < 0,05). [D41]. Pour l'anxiété associée au burnout et l'épuisement cognitif, la mélisse offre une approche thérapeutique bien tolérée.
Huile d'encens (Boswellia sacra/serrata)
L'huile d'oliban contient de l'α-pinène (jusqu'à 75 %), du limonène et des acides boswelliques non volatils. [D42]. Les acides boswelliques inhibent la 5-lipoxygénase (5-LOX) et le NF-κB, réduisent les marqueurs neuro-inflammatoires et montrent des effets antidépresseurs et anxiolytiques dans des modèles animaux. L'inhalation d'aromathérapie à l'encens active les canaux TRPV3 dans le cerveau et induit des effets anxiolytiques indépendamment des récepteurs GABA-A ou opioïdes. [D43]. Ces mécanismes uniques font de l'encens un candidat intéressant pour les composants neuro-inflammatoires de l'épuisement professionnel.
Huile d'ylang-ylang (Cananga odorata)
L'huile d'ylang-ylang contient de l'acétate de benzyle (15-25 %), du linalol (10-15 %), de l'acétate de géranyle et du caryophyllène [D44]. Des études cliniques montrent que l'aromathérapie à l'ylang-ylang abaisse la fréquence cardiaque et la tension artérielle, augmente l'auto-évaluation de la relaxation et réduit le taux de cortisol. Une étude randomisée (n=83) a montré, après 4 semaines d'aromathérapie à l'ylang-ylang chez des patients hypertendus, une réduction significative de la tension artérielle et du stress (p < 0,01). [D45]. Ces effets cardiovasculaires sont particulièrement pertinents dans le cas de l'hyperactivité sympathique associée au burnout.
Mécanismes d'action moléculaires des terpènes dans le burnout
Linalool - Modulation des récepteurs GABA-A et inhibition de l'axe hypothalamo-hypophyso-surrénalien
Le linalol (3,7-Diméthyl-1,6-octadièn-3-ol) est un alcool monoterpénique présent comme principal ingrédient actif dans la lavande, la coriandre et le basilic. Au niveau moléculaire, le linalol agit comme un modulateur allostérique positif du récepteur GABA-A (similaire aux benzodiazépines, mais à des sites de liaison différents) et inhibe les récepteurs NMDA-glutamate. [D28]. Les études précliniques montrent que le linalol réduit le taux de cortisol plasmatique, atténue l'activité de l'amygdale et améliore les déficits cognitifs induits par le stress. [D46]. L'effet anxiolytique du linalol chez les modèles animaux est comparable à celui du diazépam, mais sans sédation à faibles doses.
Limonène – Agonisme 5-HT1A et modulation de la dopamine
Le limonène (1-méthyl-4-isopropénylcyclohexène) est un monoterpène des agrumes et de la bergamote. Des études précliniques démontrent des effets antidépresseurs et anxiolytiques par activation des récepteurs 5-HT1A dans le noyau dorsal du raphé et augmentation de la neurotransmission dopaminergique dans le système mésolimbique. [D30]. Dans un modèle murin, l'inhalation de limonène a augmenté les niveaux de 5-HT dans le cortex frontal de 18 % et les niveaux de DA dans le striatum de 15 %. [D47]. Ces mécanismes s'attaquent directement à l'anhédonie et à l'apathie du syndrome de burnout.
β-Caryophyllène – Agonisme CB2 et inhibition de NF-κB
Le β-Caryophyllène (BCP) est un sesquiterpène bicyclique issu du poivre noir, du clou de girofle et du cannabis. Seul terpène connu à activer sélectivement les récepteurs cannabinoïdes CB2, le BCP exerce de puissants effets anti-neuro-inflammatoires : inhibition de l'iNOS, de l'IL-1β, de l'IL-6, du TNF-α et de la voie de signalisation NF-κB, ainsi que l'activation des PPAR-α/γ. [D29]. Dans les modèles de stress, le BCP montre des effets antidépresseurs qui sont annulés par le blocage des CB2, ce qui confirme la médiation des CB2. [D48]. La combinaison de propriétés anti-neuroinflammatoires et agonistes des CB2 rend le BCP particulièrement pertinent pour la composante neuroinflammatoire du burnout.
Apigénine – Modulation du GABA-A et inhibition de la MAO
L'apigénine (4’,5,7-trihydroxyflavone) est un flavonoïde présent dans la camomille, la mélisse et le persil. Elle se lie au site de liaison des benzodiazépines du récepteur GABA-A (Ki = 4 µM) et présente des effets anxiolytiques sans sédation ni relaxation musculaire. [D38]. De plus, l'apigénine inhibe les monoamine oxydases (MAO-A et MAO-B), augmentant ainsi la disponibilité de la sérotonine, de la dopamine et de la noradrénaline, un mécanisme similaire à celui des inhibiteurs de MAO classiques, mais avec un potentiel d'interaction nettement plus faible. [D49].
Cédrol et α-pinène – Activation parasympathique
Le cèdre (du bois de cèdre) et l'α-pinène (du pin, de l'encens) activent des réponses parasympathiques via des voies olfactives-limbiques. Le cèdre augmente la variabilité de la fréquence cardiaque parasympathique (VFC) et abaisse la tension artérielle et la fréquence respiratoire. [D50]. L'α-pinène inhibe l'acétylcholinestérase, augmentant ainsi la neurotransmission cholinergique, ce qui améliore les performances cognitives et l'attention, particulièrement pertinent en cas d'épuisement cognitif lié au surmenage.
Huiles essentielles nouvelles et complémentaires
Huile de bois de santal (Santalum album)
L'huile de bois de santal contient de l'α-santalol (45–55 %) et du β-santalol (20–25 %), qui déclenchent des réactions de relaxation et augmentent l'activité parasympathique via les récepteurs olfactifs (OR2AT4) [D44]. Les études cliniques montrent des effets sédatifs et anxiolytiques, particulièrement pertinents pour l'insomnie liée au burnout.
Huile de néroli (Citrus aurantium var. amara)
L'huile de néroli contient du linalol (25–40 %), de l'acétate de linalyle (6–16 %) et du nérolidol. Une ECA chez des patients en soins intensifs (n=63) a montré que l'aromathérapie au néroli améliorait significativement l'anxiété, la qualité du sommeil et la tension artérielle. [D44]. La forte teneur en linalol explique les effets modulateurs sur le GABA-A, tandis que le nérolidol présente des propriétés sédatives supplémentaires.
Huile de vétiver (Vetiveria zizanioides)
L'huile de vétiver contient des sesquiterpènes complexes (vétivérolo, khusimol, vétivérone) qui présentent, dans des modèles animaux, de fortes propriétés anxiolytiques et sédatives, comparables à celles du diazépam. [D44]. Le parfum terreux et profond de l'huile de vétiver est utilisé dans l'aromathérapie traditionnelle comme “ l'huile du silence ” en cas d'épuisement et de burn-out.
Huile de rose (Rosa damascena)
L'huile de rose contient du citronellol (18–35 %), du géraniol (12–22 %), du nérol et de l'alcool phényléthylique. Dans une ECR menée auprès de personnel infirmier (n=118, 4 semaines), l'aromathérapie à l'huile de rose a montré une réduction significativement plus importante du stress professionnel que la lavande et le placebo (p = 0,002). [D33]. L'alcool phényléthylique module les systèmes monoaminergiques et présente des propriétés antidépressives dans des modèles précliniques.
Preuves cliniques par rapport au traitement standard
Essais contrôlés randomisés (ECR)
Les preuves cliniques concernant les huiles essentielles pour des points d'extrémité spécifiques au burnout sont limitées, bien que la base de données pour les points d'extrémité liés au stress et à l'anxiété soit en constante augmentation. Une revue systématique (n=12 ECR, 2018) sur l'aromathérapie pour le stress professionnel a révélé des effets hétérogènes, mais majoritairement positifs sur les marqueurs du stress (cortisol, fréquence cardiaque) et la perception subjective du stress. [D5]. Une étude d'aromathérapie menée auprès d'étudiants universitaires (n=36, 7 séances) a montré des réductions significatives du stress (−24 %) et de l'anxiété (−13–19 %) dans le groupe d'intervention (p < 0,05) [D27]. Des comparaisons directes entre les huiles essentielles et les ISRS/ISRN pour le burn-out font actuellement défaut.
Cortisol comme biomarqueur
Les mesures du cortisol (salivaire, sérique, urinaire) offrent un biomarqueur objectif de l'efficacité des thérapies contre l'épuisement professionnel. L'aromathérapie à la bergamote a montré une réduction significative du cortisol (–46 %; p < 0,05) dans une étude, tandis que la Rhodiola rosea a démontré une normalisation constante du cortisol dans des études cliniques. [D3]. En comparaison, les ISRS normalisent l'axe HPA indirectement par la modulation sérotoninergique, tandis que les adaptogènes et certains terpènes agissent plus directement sur l'axe HPA.
Variabilité de la fréquence cardiaque (VFC) comme marqueur de stress
La VRC est un marqueur physiologique validé pour l'équilibre entre le système nerveux sympathique et parasympathique. L'aromathérapie à base de lavande, de bergamote et d'ylang-ylang augmente de manière constante les paramètres de la VRC (RMSSD, puissance HF) dans les études cliniques, un indicateur d'activation parasympathique et de réduction du stress. [D45]. Les bêta-bloquants augmentent également la variabilité de la fréquence cardiaque, mais en inhibant directement l'activité sympathique, et non en favorisant l'activité parasympathique.
Tableau comparatif – Huiles essentielles vs. pharmacothérapie standard du burn-out
Conclusion commune
Le syndrome d'épuisement professionnel est une maladie multidimensionnelle qui nécessite une stratégie thérapeutique individualisée et multimodale. L'analyse présentée montre que les huiles essentielles et leurs terpènes présentent des mécanismes d'action complémentaires aux médicaments standards contre l'épuisement professionnel et peuvent obtenir des effets cliniquement pertinents dans des domaines spécifiques.
Il convient de souligner particulièrement : (1) l'huile de lavande (Silexan) comme alternative éprouvée aux benzodiazépines en cas d'anxiété liée au burnout, sans potentiel de dépendance ; (2) l'huile de bergamote comme modulateur du cortisol avec une action directe sur l'axe HPA, similaire aux adaptogènes ; (3) le β-caryophyllène comme agoniste unique des récepteurs CB2 pour les composantes neuro-inflammatoires du burnout ; (4) la camomille/apigénine comme modulateur des récepteurs GABA-A pour les troubles du sommeil, sans risque de sédation.
La combinaison de médicaments standards fondés sur des preuves (ISRS/IRSN en cas de comorbidités, Rhodiola en cas de fatigue) avec des huiles essentielles utilisées de manière ciblée (lavande, bergamote, camomille) offre une approche thérapeutique synergique qui maximise l'efficacité et minimise les effets secondaires. Les recherches futures devraient mener des essais contrôlés randomisés standardisés avec des critères de diagnostic de burnout clairs, des biomarqueurs validés (cortisol, VRC, marqueurs de neuroinflammation) et des préparations d'huiles définies (chimiotype, dose, voie d'administration) afin de renforcer la base de preuves.
Références
[D1] Organisation Mondiale de la Santé. (2019). Le burn-out, un phénomène professionnel : Classification Internationale des Maladies. https://www.who.int/news/item/28-05-2019-burn-out-an-occupational-phenomenon-international-classification-of-diseases
[D2] Rotenstein, L. S., Torre, M., Ramos, M. A., et al. (2018). Prévalence de l'épuisement professionnel chez les médecins : une revue systématique. JAMA, 320(11), 1131-1150. https://doi.org/10.1001/jama.2018.12777
[D3] Anghelescu, I. G., Edwards, D., Seifritz, E., & Kasper, S. (2018). Gestion du stress et rôle de la Rhodiola rosea : une revue. International Journal of Psychiatry in Clinical Practice, 22(4), 242–252. https://doi.org/10.1080/13651501.2017.1417442
[D4] Mesters, P., Clumeck, N., & Delroisse, S. (2017). Le syndrome d’épuisement professionnel (burnout) : 2ème partie : De la prise en charge thérapeutique. Revue médicale de Liège, 72(6), 290–296. https://www.rmlg.ulg.ac.be/show.php?id=2680
Lyra, C. S., Nakai, L. S., et Marques, A. P. (2010). Eficácia da aromaterapia na redução de níveis de estresse e ansiedade em alunos de graduação. Fisioterapia e Pesquisa, 17(1), 13–19. https://doi.org/10.1590/S1809-29502010000100003
[D6] Sonnenschein, M., Mommersteeg, P. M. C., Houtveen, J. H., et al. (2007). Épuisement et fonction endocrinienne dans le burnout clinique : une étude approfondie utilisant la méthode d'échantillonnage expérientiel. Biological Psychology, 75(2), 176-184. https://doi.org/10.1016/j.biopsycho.2007.02.001
[D7] Pruessner, J. C., Hellhammer, D. H., & Kirschbaum, C. (1999). Burnout, perceived stress, and cortisol responses to awakening. Psychosomatic Medicine, 61(2), 197–204. https://doi.org/10.1097/00006842-199903000-00012
[D8] Toker, S., Shirom, A., Shapira, I., et al. (2005). The association between burnout, depression, anxiety, and inflammation biomarkers. Journal of Occupational Health Psychology, 10(4), 344–362. https://doi.org/10.1037/1076-8998.10.4.344
[D9] Francomano, F., Caruso, A., Barbarossa, A., et al. (2019). Le β-caryophyllène : un sesquiterpène aux innombrables propriétés biologiques. Applied Sciences, 9(24), 5420. https://doi.org/10.3390/APP9245420
[D10] Panossian, A., & Wikman, G. (2009). Evidence-based efficacy of adaptogens in fatigue, and molecular mechanisms related to their stress-protective activity. Current Clinical Pharmacology, 4(3), 198–219. https://doi.org/10.2174/157488409789375311
[D11] Bianchi, R., Schonfeld, I. S., & Laurent, E. (2015). Le burnout est-il un trouble dépressif ? Un réexamen axé particulièrement sur la dépression atypique. International Journal of Stress Management, 21(4), 307–324. https://doi.org/10.1037/A0037906
[D12] Emadikhalaf, M., Ghods, A. A., Sotodeh-Asl, N., et al. (2023). Effets des odeurs de rose et de lavande sur le stress professionnel des infirmières : un essai contrôlé randomisé. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D13] Passos, N. N., Campanelli, S., da Silva França, R. C., et al. (2022). Effets psychologiques et neurophysiologiques de l'aromathérapie par inhalation. Research, Society and Development, 11(14), e234111436361. https://doi.org/10.33448/rsd-v11i14.36361
[D14] Savic, I. (2015). Changements structurels du cerveau en relation avec le stress professionnel. Cortex cérébral, 25(6), 1554–1564. https://doi.org/10.1093/cercor/bht348
[D15] Cipriani, A., Furukawa, T. A., Salanti, G., et al. (2018). Efficacité et acceptabilité comparatives de 21 antidépresseurs. The Lancet, 391(10128), 1357–1366. https://doi.org/10.1016/S0140-6736(17)32802-7
[D16] Korczak, D., & Schneider, M. (2012). Thérapie des syndromes de burnout. GMS Health Technology Assessment, 8, Doc05. https://doi.org/10.3205/hta000103l
[D17] Papakostas, G. I., & Fava, M. (2007). Une méta-analyse d'essais cliniques comparant les antagonistes des récepteurs de la sérotonine (5HT)-2, la trazodone et la néfazodone, aux inhibiteurs sélectifs de la recapture de la sérotonine. European Psychiatry, 22(7), 444–447. https://doi.org/10.1016/j.eurpsy.2007.01.1234
[D18] Bandelow, B., Michaelis, S., & Wedekind, D. (2017). Traitement des troubles anxieux. Dialogues en neurosciences cliniques, 19(2), 93–107. https://doi.org/10.31887/DCNS.2017.19.2/bbandelow
[D19] Buspirone pour l'anxiété. (2012). Drug and Therapeutics Bulletin, 50(6), 65–68. https://doi.org/10.1136/dtb.2012.06.0110
[D20] Panossian, A., Lemerond, T., & Efferth, T. (2025). Adaptogènes dans la fatigue cérébrale prolongée : un aperçu de la biologie des systèmes et de la pharmacologie des réseaux. Preprints. https://doi.org/10.20944/preprints202501.1964.v1
[D21] Chandrasekhar, K., Kapoor, J., & Anishetty, S. (2012). Une étude prospective, randomisée, en double aveugle, contrôlée par placebo sur la sécurité et l'efficacité d'un extrait à haute concentration de racine d'Ashwagandha à spectre complet. Indian Journal of Psychological Medicine, 34(3), 255–262. https://doi.org/10.4103/0253-7176.106022
[D22] Grossman, E., & Messerli, F. H. (2017). Hypertension d'origine médicamenteuse : une cause sous-estimée d'hypertension secondaire. American Journal of Medicine, 130(2), 167–172. https://doi.org/10.1016/j.amjmed.2016.08.010
[D23] Fries, E., Hesse, J., Hellhammer, J., & Hellhammer, D. H. (2005). Une nouvelle perspective sur l'hypocortisolémie. Psychoneuroendocrinology, 30(10), 1010–1016. https://doi.org/10.1016/j.psyneuen.2005.04.006
[D24] Tisserand, R., & Young, R. (2014). Essential oil safety: A guide for health care professionals (2e éd.). Churchill Livingstone. https://doi.org/10.1016/C2010-0-67668-8
[D25] Herz, R. S. (2009). Aromathérapie : faits et fictions : une analyse scientifique des effets olfactifs sur l'humeur, la physiologie et le comportement. International Journal of Neuroscience, 119(2), 263–290. https://doi.org/10.1080/00207450802333953
Koulivand, P. H., Khaleghi Ghadiri, M., & Gorji, A. (2013). La lavande et le système nerveux. Evidence-Based Complementary and Alternative Medicine, 2013, 681304. https://doi.org/10.1155/2013/681304
[D27] Aromathérapie dans la lutte contre le stress universitaire. (2023). Observatorio de la Economía Latinoamericana, 21(12). https://doi.org/10.55905/oelv21n12-065
[D28] Linalol. Profil pharmacologique et potentiel thérapeutique. (2019). Phytotherapy Research, 33(3), 621–640. https://doi.org/10.1002/ptr.6199
[D29] Gertsch, J., Leonti, M., Raduner, S., et al. (2008). Le bêta-caryophyllène est un cannabinoïde alimentaire. Proceedings of the National Academy of Sciences, 105(26), 9099–9104. https://doi.org/10.1073/pnas.0803601105
[D30] Cheng, B. H., Sheen, L. Y., & Chang, S. T. (2015). Évaluation de la puissance anxiolytique de l'huile essentielle et du S-(+)-linalol à partir de feuilles de Cinnamomum osmophloeum ct. linalol chez la souris. Journal of Traditional and Complementary Medicine, 5(1), 27–34. https://doi.org/10.1016/j.jtcme.2014.10.007
[D31] Cavanagh, H. M. A., & Wilkinson, J. M. (2002). Activités biologiques de l'huile essentielle de lavande. Phytotherapy Research, 16(4), 301–308. https://doi.org/10.1002/ptr.1103
[D32] Bahrami, T., Rejeh, N., Heravi-Karimooi, M., et al. (2021). Effet de l'aromathérapie à la lavande sur la douleur et l'anxiété liées à la ponction de la fistule artérioveineuse chez les patients hémodialysés. Pain Management Nursing, 22(4), 346–351. https://doi.org/10.1016/J.PMN.2021.01.009
[D33] Emadikhalaf, M., Ghods, A. A., & Sotodeh-Asl, N. (2023). Effets des senteurs de rose et de lavande sur le stress professionnel des infirmiers. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D34] Kasper, S., Gastpar, M., Müller, W. E., et al. (2010). Silexan, une préparation d'huile de Lavandula administrée par voie orale, est efficace dans le traitement du ‘ trouble mixte anxieux et dépressif ’. Phytomedicine, 17(2), 94–99. https://doi.org/10.1016/j.phymed.2009.10.007
[D35] Navarra, M., Mannucci, C., Delbo, M., & Calapai, G. (2015). Huile essentielle de *Citrus bergamia* : de la recherche fondamentale à l’application clinique. Frontiers in Pharmacology, 6, 36. https://doi.org/10.3389/fphar.2015.00036
Ni, C. H., Chen, Z. Y., Lin, Y. K., et al. (2020). L'effet de l'essence d'orange bergamote sur l'anxiété, le cortisol salivaire et l'alpha-amylase chez des patients avant une cholécystectomie laparoscopique. Complementary Therapies in Clinical Practice, 39, 101153. https://doi.org/10.1016/J.CTCP.2020.101153
[D37] Citrus bergamia et thérapie basée sur la pleine conscience essai contrôlé randomisé factoriel. (2025). Complementary Therapies in Medicine, 103190. https://doi.org/10.1016/j.ctim.2025.103190
[D38] Srivastava, J. K., Shankar, E., & Gupta, S. (2010). Camomille : une plante médicinale du passé à l'avenir prometteur. Molecular Medicine Reports, 3(6), 895–901. https://doi.org/10.3892/mmr.2010.377
Efficacité thérapeutique et innocuité de la camomille pour l'anxiété situationnelle, le trouble anxieux généralisé, l'insomnie et la qualité du sommeil : une revue systématique et une méta-analyse. https://doi.org/10.1002/ptr.6349
[D40] Kennedy, D. O., Wake, G., Savelev, S., et al. (2003). Modulation of mood and cognitive performance following acute administration of single doses of Melissa officinalis. Neuropsychopharmacology, 28(10), 1871–1881. https://doi.org/10.1038/sj.npp.1300230
[D41] Cases, J., Ibarra, A., Feuillere, N., et al. (2011). Essai pilote d'un extrait de feuille de Melissa officinalis L. dans le traitement de volontaires souffrant de troubles anxieux légers à modérés et de troubles du sommeil. Mediterranean Journal of Nutrition and Metabolism, 4(3), 211–218. https://doi.org/10.1007/s12349-010-0045-4
[D42] Al-Yasiry, A. R. M., & Kiczorowska, B. (2016). Encens – propriétés thérapeutiques. Postępy Higieny i Medycyny Doświadczalnej, 70, 380–391. https://doi.org/10.5604/17322693.1200553
[D43] Moussaieff, A., Rimmerman, N., Bregman, T., et al. (2008). L’acétate d’incensol, un composant d’encens, induit une psychoactivité en activant les canaux TRPV3 dans le cerveau. FASEB Journal, 22(8), 3024–3034. https://doi.org/10.1096/fj.07-101865
[D44] Ali, B., Al-Wabel, N. A., Shams, S., et al. (2015). Huiles essentielles utilisées en aromathérapie : une revue systématique. Asian Pacific Journal of Tropical Biomedicine, 5(8), 601–611. https://doi.org/10.1016/j.apjtb.2015.05.007
[D45] Hongratanaworakit, T. (2011). Effets aromathérapeutiques de massages aux huiles essentielles mélangées sur l'homme. Natural Product Communications, 6(8), 1199–1204. https://doi.org/10.1177/1934578X1100600823
[D46] Linck, V. M., da Silva, A. L., Figueiró, M., et al. (2009). Sédation induite par l'inhalation de linalol chez la souris. Phytomedicine, 16(4), 303–307. https://doi.org/10.1016/j.phymed.2008.08.001
[D47] Komori, T., Fujiwara, R., Tanida, M., et al. (1995). Effets du parfum d'agrumes sur la fonction immunitaire et les états dépressifs. Neuroimmunomodulation, 2(3), 174–180. https://doi.org/10.1159/000097191
[D48] Bahi, A., Al Mansouri, S., Al Memari, E., et al. (2014). Le β-Caryophyllène, un agoniste du récepteur CB2, produit de multiples changements comportementaux pertinents pour l'anxiété et la dépression chez la souris. Physiology & Behavior, 135, 119–124. https://doi.org/10.1016/J.BBR.2019.112439
[D49] Viola, H., Wasowski, C., Levi de Stein, M., et al. (1995). L'apigénine, un composant des fleurs de Matricaria recutita, est un ligand des récepteurs centraux des benzodiazépines aux effets anxiolytiques. Planta Medica, 61(3), 213–216. https://doi.org/10.1055/s-2006-958058
[D50] Dayawansa, S., Umeno, K., Takakura, H., et al. (2003). Réponses autonomes lors de l'inhalation du parfum naturel du cèdre chez l'humain. Autonomic Neuroscience, 108(1–2), 79–86. https://doi.org/10.1016/j.autneu.2003.08.002
Glossaire
5-HT
Sérotonine (5-hydroxytryptamine) – Neurotransmetteur ; régule l'humeur, le sommeil, l'appétit
5-HT1A
Récepteur sérotoninergique 1A – autorécepteur dans le noyau du raphé ; cible de la buspirone et du limonène
5-LOX
5-lipoxygénase – enzyme de formation des leucotriènes ; inhibée par l'acide boswellique
α-Bisabolol
Alcools sesquiterpéniques dans la camomille ; anti-inflammatoire, apaisant pour la peau, légèrement sédatif
alpha-pinène
Monoterpènes dans le pin/l'encens ; inhibiteurs de l'acétylcholinestérase, stimulants cognitifs
ACTH
Hormone adrénocorticotrope – Hormone hypophysaire ; stimule la production de cortisol
Anhedonie
Incapacité à ressentir du plaisir – symptôme d'épuisement professionnel ; abordé par le limonène et les ISRS
Apigénine
Flavonoïdes dans la camomille/mélisse ; ligand du GABA-A, inhibiteur de la MAO, anxiolytique
Ashwagandha
Plante adaptogène (Withania somnifera) ; Withersolides, mimétique des récepteurs GABA-A, réduction du cortisol
β-Caryophyllène
Sésquiterpène bicyclique dans le poivre noir/le clou de girofle ; agoniste CB2, inhibiteur de NF-κB
Acide boswellique
Triterpènes d'encens ; inhibiteurs de la 5-LOX, inhibiteurs de NF-κB, anti-neuroinflammatoire
Syndrome d'épuisement professionnel
Phénomène professionnel classé par l'OMS (CIM-11 : QD85) avec épuisement, dépersonnalisation et efficacité réduite
VOITURE
Réponse au Cortisol à l'Éveil – Augmentation du cortisol après le réveil ; Marqueur de burnout
CB2
Récepteur cannabinoïde de type 2 – récepteur couplé aux protéines G ; anti-neuroinflammatoire ; cible de BCP
Cédrol
Alcool de sesquiterpène dans le bois de cèdre ; activation parasympathique, baisse de tension artérielle
Chamazulène
Sesquiterpènes dans la camomille ; anti-inflammatoire, antioxydant, bleuté
CRH
Hormone de libération de la corticotrophine – Hormone hypothalamique ; démarre la cascade HPA
Dépersonnalisation
Cynisme et distanciation au travail et envers les collègues comme mécanisme de protection contre le burn-out
Dépersonnalisation
Cynisme et distanciation émotionnelle – dimension du burnout ; abordés par des interventions psychothérapeutiques
DHEA
DHEA – hormone stéroïdienne surrénale ; antagoniste du cortisol ; marqueur du burn-out
Épuisement émotionnel
Composante essentielle de l'épuisement professionnel ; sentiment d'épuisement émotionnel
Fatigue
Épuisement – composante essentielle du burn-out ; abordé par les adaptogènes et l'aromathérapie
GABA
Acide gamma-aminobutyrique – principal neurotransmetteur inhibiteur ; réduit l'anxiété et favorise le sommeil
GABA-A
Récepteur GABA ionotropique – cible de benzodiazépines, de linalool et d'apigénine
GABA-B
Récepteur GABA métabotropique – cible du baclofène ; sédatif-anxiolytique
GR
Récepteur des glucocorticoïdes – récepteur intracellulaire du cortisol ; médiatise la régulation rétroactive négative de l'axe hypothalamo-hypophyso-surrénalien
Axe HPA
Axe hypothalamus-hypophyse-surrénale – système central de régulation du stress ; produit du cortisol comme hormone de stress
VRC
Variabilité de la fréquence cardiaque – marqueur de l'équilibre autonome ; augmenté par l'aromathérapie
Hsp70
Protéine de choc thermique 70 – Protéine de protection contre le stress ; activée par la Rhodiole rose
IL-6
Interleukine-6 – cytokine pro-inflammatoire ; augmenté en cas de burnout ; inhibé par le BCP
NOSi
Synthase d'oxyde nitrique inductible – enzyme neuroinflammatoire ; inhibée par le BCP
Cortisol
Hormone de stress primaire ; produit dans le cortex surrénalien ; augmenté en cas de stress aigu, diminué en cas de burnout chronique
Limonène
Monoterpènes dans la bergamote/les agrumes ; agoniste 5-HT1A, antidépresseur, antioxydant
Linalol
Alcool monoterpénique dans la lavande ; modulateur de GABA-A, inhibiteur de NMDA, réducteur de cortisol
Acétate de linalyle
Essence de lavande ; sédative, anxiolytique ; synergique avec le linalol
MAO
Monoamine oxydase – Enzyme de dégradation de la sérotonine, de la dopamine, de la noradrénaline
MAO-A
Monoamine oxydase A – préfère sérotonine/noradrénaline; inhibée par l'apigénine
MAO-B
Monoamine oxydase B – préfère la dopamine ; inhibée par l'apigénine
MBI
Inventaire d'épuisement professionnel de Maslach – instrument de mesure validé de la gravité de l'épuisement professionnel
MBSR
Réduction du stress basée sur la pleine conscience – intervention éprouvée contre le burnout
Nérolidol
Sesquiterpène-alcools dans le néroli ; sédatif, anxiolytique, modulateur du GABA-A
NET
Transporteur de noradrénaline – cible des IRSN ; transporte la noradrénaline vers le retour
NF-κB
Facteur nucléaire kappa B – Facteur de transcription ; régulateur principal de la neuroinflammation ; inhibé par le BCP
NPY
Neuropeptide Y – médiateur du stress ; modulé par la Rhodiole ; anxiolytique
Nrf2
Facteur 2 apparenté au facteur nucléaire érythroïde 2 – facteur de transcription antioxydant; activé par les adaptogènes
PPAR-γ
Récepteur gamma activé par les proliférateurs de peroxysomes – Facteur de transcription ; activé par BCP
Rhodiole rose
Plante adaptogène (extrait SHR-5); modulation de l'axe HPA, Hsp70, réduction de la fatigue
RMSSD
Carré moyen des différences successives – Paramètre VRC ; Marqueur du parasympathique
Acide rosmarinique
Polyphénols dans la mélisse ; inhibiteur de la GABA-transaminase, antioxydant, neuroprotecteur
Santalol
Alcool de sesquiterpène dans le bois de santal ; agoniste OR2AT4, relaxant, sédatif
SERT
Transporteur de la sérotonine – cible des ISRS ; transporte la sérotonine hors de la fente synaptique
Silexan
Extrait de lavande standardisé (80 mg par voie orale) ; validé cliniquement pour les troubles anxieux
TNF-α
Facteur de nécrose tumorale alpha – cytokine pro-inflammatoire ; augmenté dans le burnout
TRPV3
Potentiel Transient Récepteur Vanilloïde 3 – Récepteur de chaleur ; activé par l’incensol (encens)
Withanolide
Lactones stéroïdiennes de l'Ashwagandha ; mimétique du GABA-A, abaissant le cortisol