Sommario
Burnout e il supporto degli oli essenziali
Che cos'è il burnout?
Il burnout non è un segno di debolezza, ma la reazione fisica e mentale allo stress cronico e prolungato a cui non si può sfuggire. Il termine deriva dall'inglese e significa letteralmente “essere consumato”.
L'immagine dietro: Immagina una candela che brucia da entrambe le estremità. A un certo punto, la cera si esaurisce, la candela si spegne. Allo stesso modo, corpo e mente si esauriscono quando troppe richieste incontrano troppo poco recupero per troppo tempo.
Il burnout è una condizione di esaurimento emotivo, fisico e mentale causato da stress prolungato. Si verifica quando le richieste di una persona superano le sue risorse.Ecco cosa succede nel corpo durante il burnout:* **Risposta allo stress cronico:** Quando sei stressato, il tuo corpo rilascia ormoni dello stress come il cortisolo e l'adrenalina. In caso di burnout, questa risposta allo stress diventa cronica. I livelli di cortisolo rimangono elevati più a lungo, il che può portare a una serie di problemi di salute.* **Impatto sul sistema nervoso:** L'esposizione prolungata agli ormoni dello stress può alterare il funzionamento del sistema nervoso autonomo, che controlla le funzioni corporee involontarie come la frequenza cardiaca, la pressione sanguigna e la digestione. Questo può portare a sintomi come palpitazioni, ipertensione, problemi gastrointestinali e disturbi del sonno.* **Sistema immunitario indebolito:** Lo stress cronico sopprime il sistema immunitario, rendendoti più suscettibile alle infezioni e alle malattie. Potresti notare che ti ammali più spesso o che impieghi più tempo a riprenderti.* **Affaticamento e bassa energia:** Il burnout porta a un profondo senso di esaurimento che non migliora con il riposo. Il corpo sta lavorando costantemente per far fronte allo stress, consumando preziose energie. Questo può manifestarsi come stanchezza fisica, mentale e emotiva.* **Alterazioni dell'umore e cognitive:** Gli ormoni dello stress possono influenzare i neurotrasmettitori nel cervello, portando a cambiamenti d'umore come irritabilità, tristezza, ansia e difficoltà di concentrazione, problemi di memoria e sensazione di essere sopraffatti.* **Problemi fisici:** Oltre all'affaticamento, il burnout può contribuire a una serie di problemi fisici, tra cui mal di testa, dolori muscolari, problemi digestivi (come sindrome dell'intestino irritabile), cambiamenti di peso e disturbi del sonno (insonnia o ipersonnia).* **Cambiamenti nel comportamento:** A livello comportamentale, le persone con burnout possono manifestare cinismo, distacco dal lavoro e dalle attività, procrastinazione, isolamento sociale e difficoltà nel prendere decisioni.In sintesi, il burnout non riguarda solo lo stress; è una risposta fisiologica del corpo che, se non affrontata, può avere conseguenze significative sulla salute fisica, mentale ed emotiva.
Il sistema dello stress va fuori di testa: Il nostro corpo ha un sistema di allarme integrato, il cosiddetto Asse HPA (Asse ipotalamo-ipofisi-surrene). In caso di stress, essa secerne l'ormone Cortisolo L'ormone dello stress. Il cortisolo è utile a breve termine: mobilita energia, acuisce l'attenzione, sopprime le infiammazioni.
Ma con lo stress cronico accade qualcosa di pericoloso: il sistema gira continuamente al massimo. Inizialmente, il livello di cortisolo è costantemente elevato (livello di allarme rosso), in seguito il sistema collassa, il livello di cortisolo scende a valori anormalmente bassi (esaurimento totale). Questo è lo stato classico del burnout.
Cosa fa nel corpo: – Disturbi del sonno (difficoltà ad addormentarsi e a mantenere il sonno) – Stanchezza cronica che non migliora con il sonno – Problemi di concentrazione, debolezza della memoria (“nebbia cognitiva”) – Intorpidimento emotivo o irritabilità – Disturbi fisici: mal di testa, mal di schiena, tachicardia – Sistema immunitario indebolito (raffreddori frequenti) – Problemi digestivi
Quanto è comune il burnout? In Germania circa il 23% % degli adulti riporta sintomi di burnout. Particolarmente colpiti: professioni sanitarie, insegnanti, dirigenti, liberi professionisti. Il burnout è la causa più comune di invalidità lavorativa a lungo termine.
Come viene solitamente trattato il burnout?
Il burnout non è ufficialmente una diagnosi autonoma in senso psichiatrico, ma viene spesso trattato come depressione da esaurimento o disturbo dell'adattamento.
Trattamento farmacologico
Antidepressivi (SSRI/SNRI) – Vengono impiegati quando il burnout è progredito in depressione clinica – Esempi: Sertralina, Escitalopram, Venlafaxina – Agiscono sulla serotonina e sulla noradrenalina – Impiegano 2–4 settimane per fare effetto – Effetti collaterali: nausea, disturbi del sonno, disfunzioni sessuali
Benzodiazepine (sedativi) – Solo a breve termine in caso di panico acuto o insonnia – Esempi: Lorazepam, Diazepam – Attenzione: Rischio di dipendenza con l'uso prolungato!
Betabloccanti – Contro i sintomi fisici dello stress (palpitazioni, tremori) – Nessun effetto diretto sulle cause del burnout
Importante: Nessuno di questi farmaci cura la causa del burnout, alleviano i sintomi. La vera terapia consiste in cambiamenti comportamentali, psicoterapia, gestione dello stress e riposo.
Oli essenziali per il burnout: come possono aiutare?
Gli oli essenziali possono calmare il sistema dello stress in diversi modi:
- Direttamente sull'olfatto: Le molecole odorose attivano il sistema limbico, il centro emotivo del cervello, e possono indurre rilassamento in pochi secondi
- Sul sistema nervoso: Alcuni terpeni attivano il sistema nervoso parasimpatico (“nervoso del riposo”) e rallentano il sistema nervoso simpatico (“nervoso della lotta o della fuga”).
- Sui sistemi neurotrasmettitoriali: Certi terpeni influenzano il GABA (calmante), la serotonina (miglioramento dell'umore) e il cortisolo (anti-stress).
- Sistemico Con un'applicazione regolare, possono regolare a lungo termine il sistema dello stress (asse HPA)
Quali oli essenziali aiutano in caso di burnout?
Bergamotto – l'assassino del cortisolo
Bergamotto (Bergamotto) è il supereroe tra gli oli anticrescita.
- Cosa c'è dentro? Limonene (30–45 %), Linalylacetat (20–30 %), Linalolo (10–15 %)
- I numeri impressionanti: In uno studio clinico, l'aromaterapia con bergamotto ha ridotto i livelli di cortisolo di 46 %, veloce, forte come una medicina!
- Ciò che fa anche: Aumenta la serotonina e la dopamina, attiva i recettori GABA-A (calmante), abbassa la frequenza cardiaca e la pressione sanguigna
- Come applicare: Diffusore (5 gocce, 20 minuti), inalazione, massaggio (diluito)
Lavanda – l'icona del relax
Lavanda (Lavandula angustifolia) è l'olio antistress più studiato.
- Cosa c'è dentro? Linalool (25–45 %), Linalylacetat (25–50 %)
- Cosa fa: Attiva i recettori GABA-A (lo stesso bersaglio dei sedativi, ma senza dipendenza), abbassa il cortisolo, migliora la qualità del sonno
- Studi: Meta-analisi di 15 studi conferma una significativa riduzione dell'ansia; l'aromaterapia alla lavanda ha migliorato la qualità del sonno negli infermieri del 60 %
- Caratteristica speciale: Il preparato a base di olio di lavanda Silexan (80 mg al giorno come capsula) è clinicamente approvato come ansiolitico
Rosmarino – contro la stanchezza e la nebbia mentale
Rosmarino (Rosmarinus officinalisè da secoli che viene utilizzato come erba per la memoria.
- Cosa c'è dentro? 1,8-Cineolo (eucaliptolo), canfora, α-pinene, acido rosmarinico
- Cosa fa in caso di burnout:
- 1,8-Cineolo inibisce un enzima che scompone il neurotrasmettitore acetilcolina, il cervello rimane più chiaro e concentrato antiossidante: protegge i neuroni dai danni da stress
- Attivante: Migliora la vigilanza e le prestazioni cognitive
- Studio L'aromaterapia al rosmarino ha migliorato significativamente la memoria e l'attenzione (p < 0,05)
- Suggerimento: Rosmarino al mattino (attivante), lavanda alla sera (calmante)
rodiola – la regina degli adattogeni
Rodiola rosea (Rhodiola rosea) è tecnicamente una pianta, non un olio essenziale, ma uno dei più importanti adattogeni per il burnout.
- Cosa c'è dentro? Rosavine, Salidroside
- Cosa fa: Regola direttamente l'asse ipotalamo-ipofisi-surrene; riduce il cortisolo; migliora il metabolismo energetico nelle cellule esauste
- Studio clinico: 576 mg di Rhodiola al giorno hanno ridotto significativamente i sintomi del burnout dopo 12 settimane: esaurimento (−54 %), problemi di concentrazione (−48 %), umore (+43 %)
- Confronto con Sertralina: In uno studio, la Rhodiola è stata leggermente meno efficace della Sertralina, ma ha avuto significativamente meno effetti collaterali.
Ylang-Ylang – l'attivatore del sistema nervoso parasimpatico
Ylang-ylang (Ylang-ylang) ha un profumo intenso e floreale.
- Cosa fa: Attiva direttamente il sistema parasimpatico (nervo del riposo); abbassa la pressione sanguigna e la frequenza cardiaca entro pochi minuti
- Studio L'inalazione di Ylang-Ylang ha ridotto la pressione sanguigna sistolica di 11,7 mmHg e la frequenza cardiaca di 9 battiti/minuto (p < 0,05)
- Suggerimento: Usare con parsimonia, il profumo intenso può causare mal di testa in alcune persone
Sandalo – per un sonno profondo
Santal (Santalum albumha una fragranza calda, legnosa e rilassante.
- Cosa c'è dentro? α-Santalolo, β-Santalolo
- Cosa fa: Attiva i recettori GABA-A; favorisce un sonno profondo e ristoratore; ansiolitico
- Particolarmente adatto: Bella sindrome da burnout con disturbi del sonno come routine serale
Cedrolo (legno di cedro) – frequenza cardiaca e rilassamento
- Cosa fa: Attiva il parasimpatico direttamente; abbassa la frequenza cardiaca; favorisce il sonno profondo
- Studio L'inalazione di cedrolo ha ridotto la frequenza cardiaca di 5,8 % e la frequenza respiratoria di 5,5 % (p < 0,05)
Routine pratica anti-burnout con oli essenziali
Routine mattutina (attivante + focalizzante)
- 5 minuti di inalazione di rosmarino o menta piperita (2 gocce su un fazzoletto)
- Ovvero: Bergamotto nel diffusore durante la colazione
Pausa pranzo (riduzione dello stress)
- 10–15 minuti di diffusore alla lavanda o al bergamotto
- Breve esercizio di respirazione: inspira per 4 secondi, trattieni per 4, espira per 6
Routine serale (Rilassarsi + Dormire)
- Lavanda, sandalo o legno di cedro nel diffusore (30 minuti prima di dormire)
- oppure: 2 gocce di lavanda sul cuscino
- Bagno rilassante con lavanda + bergamotto (5 gocce ciascuno in olio vettore)
Rilassamento profondo settimanale:
- Aromamassaggio con bergamotto + lavanda (5 gocce ciascuno su 30 ml di olio di mandorle)
- Focalizzati su spalle, collo, piante dei piedi
Cosa funziona davvero? – La piramide delle evidenze
Note importanti
Cosa devi considerare:
- Il burnout richiede trattamento – cerca aiuto professionale se i sintomi persistono
- Gli oli essenziali sono un integratore – nessun sostituto per la terapia e i cambiamenti dello stile di vita
- Affrontare la causa – senza riduzione dello stress, anche gli oli migliori aiutano solo temporaneamente
- Non strofinare sulla pelle – diluire sempre con olio vettore (2–3 %)
- Bergamotto Fotosensibile, non esporre al sole dopo l'applicazione
- Ylang-ylang – Dosare con parsimonia, altrimenti possibile mal di testa
Riassunto in tre frasi.
Il burnout si verifica quando lo stress cronico sovraccarica in modo permanente il sistema di risposta allo stress del corpo (asse ipotalamo-ipofisi-surrene/cortisolo), portando infine al suo esaurimento. Gli oli essenziali, in particolare bergamotto (−46 % cortisolo), lavanda (modulazione GABA-A) e rosmarino (attivazione cognitiva), possono calmare direttamente il sistema di stress, migliorare il sonno e promuovere il recupero. Costituiscono un valido complemento alla psicoterapia e ai cambiamenti dello stile di vita, non li sostituiscono.
Oli essenziali doTERRA per il burnout
Oli essenziali raccomandati e protocollo di applicazione
Prodotti primari
Miscela di oli fai-da-te
Miscela 1 – “Cortisolo-Reset” (Diffusore)
Obiettivo: Normalizzare l'asse HPA, attenuare la reazione allo stress
Applicazione: Mattina e sera, 30 minuti ciascuno
Miscela 2: “Supporto Adrenale” (Topico)
Obiettivo: Supporto surrenale, equilibrio energetico
Applicazione: Massaggiare la zona dei reni (parte bassa della schiena) e i polsi
Miscela 3 – “Energie & Focus” (Diffusore/Inalazione)
Obiettivo: Esaurimento cognitivo ↓, Concentrazione ↑
Applicazione: Diffusore in ufficio durante il giorno; inalare direttamente in caso di esaurimento acuto
Blend 4 – “Relax & Rigenerazione” (Bagno/Massaggio)
Obiettivo: Parasimpatico ↑, Rilassamento profondo, Rigenerazione
Applicazione: 20–30 minuti di bagno caldo, 3 volte a settimana
Miscela 5 – “Esaustione emotiva” (Topica, Cuore)
Obiettivo: Riempire il vuoto emotivo, ristabilire la connessione
Applicazione: Sulla zona del cuore (sterno) e sui palmi delle mani
Piano di applicazione – Piano di 4 settimane
Settimana 1 – Stabilizzazione
- Mattina: Mescola 3 nel diffusore (Energia e Concentrazione)
- Mezzogiorno: Miscela 1 nel diffusore (Reset Cortisolo)
- Sera: Serenity Blend nel diffusore
- Quotidianamente Balance Blend topicamente sulle piante dei piedi
Settimana 2 – Rigenerazione
- Mattina: Miscela 2 di supporto surrenalico
- Sera: Blend 4 (male, 3 volte a settimana)
- Quotidianamente Miscela adattiva sui polsi e sul collo
Settimana 3 – Costruzione
- Concentrazione sull'energia: Frulla 3 al giorno
- Lavoro emotivo: Frullare 5 (cuori) al giorno
- Ottimizzare il sonno: Serenity Softgels (1–2 capsule)
Settimana 4 – Integrazione
- Protocollo individuale basato sul progresso
- Prevenzione dello stress: Miscela 1 ai picchi di stress
- Strategia a lungo termine: Routine giornaliera Balance Blend
Combinazione con altri prodotti doTERRA
Note importanti
- Il burnout è una grave malattia – l'accompagnamento medico/psicoterapeutico è indispensabile
- Bergamotto (BF) – Utilizzare la variante priva di bergaptene solo per uso topico
- Automedicazione vietata con grave esaurimento con depressione
- Riduzione del lavoro la misura più importante, gli oli supportano, ma non sostituiscono un cambiamento di comportamento
- Risorse di emergenza: Burnout-Hotline: 0800 111 0 111
Sindrome da burnout e oli essenziali: farmacologia, meccanismi d'azione e approcci terapeutici complementari
Un rapporto scientifico completo sulla farmacoterapia standard del burnout, sui terpeni e sugli oli essenziali – basi molecolari, evidenze cliniche e strategie terapeutiche adiuvanti
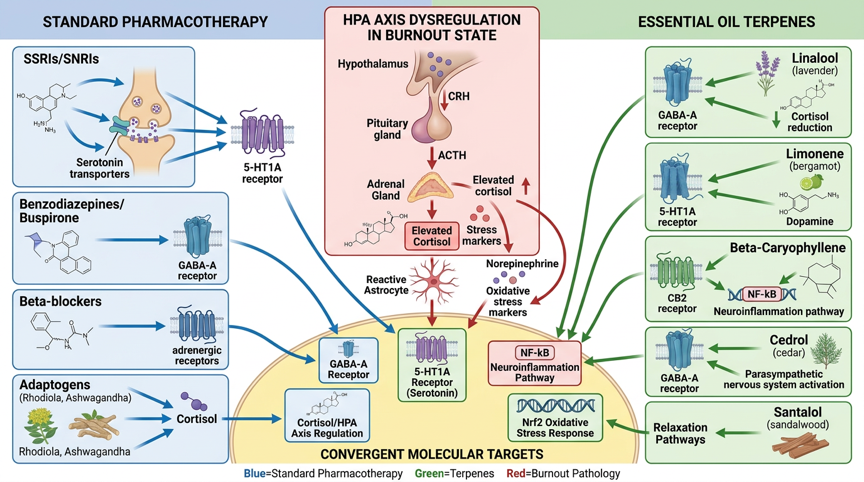
Figura 1: Vie di segnalazione molecolare della farmacoterapia standard per il burnout e degli oli essenziali – Meccanismi dei farmaci standard (SSRI/SERT, SNRI/NET, benzodiazepine/GABA-A, Rhodiola/asse HPA), meccanismi d'azione dei terpeni (linalolo/GABA-A, limonene/5-HT1A, β-cariofillene/CB2, apigenina/GABA-A, cedrolo/parasimpatico) e bersagli d'azione convergenti (asse HPA/cortisolo, recettore GABA-A, recettore 5-HT1A, NF-κB-neuroinfiammazione, Nrf2-stress ossidativo)
Introduzione
La sindrome da burnout è emersa nel XXI secolo come una delle principali sfide lavorative e sociali per la salute. L'Organizzazione Mondiale della Sanità (OMS) classifica ufficialmente il burnout come fenomeno occupazionale (QD85) a partire dalla revisione ICD-11 (2019), caratterizzato da tre dimensioni principali: esaurimento emotivo, depersonalizzazione (cinismo) e ridotto senso di realizzazione personale. [D1]. Studi epidemiologici stimano % il 10-20% della popolazione attiva nei paesi industrializzati sia colpita da burnout clinicamente rilevante, con conseguenze significative per la produttività, la qualità della vita e i costi sanitari [D2].
Il trattamento standard della sindrome da burnout comprende interventi psicoterapeutici (terapia cognitivo-comportamentale, riduzione dello stress basata sulla consapevolezza/MBSR), modifiche dello stile di vita e, in caso di comorbidità, una terapia farmacologica. Gli inibitori selettivi della ricaptazione della serotonina (SSRI), gli inibitori della ricaptazione della serotonina-noradrenalina (SNRI) e gli ansiolitici vengono utilizzati per depressioni e disturbi d'ansia concomitanti, mentre gli adattogeni come Rhodiola rosea e Ashwagandha modulano direttamente l'asse dello stress. [D3]. Nonostante la loro efficacia, questi farmaci sono associati a effetti collaterali come aumento di peso, disfunzione sessuale, sedazione e potenziale di dipendenza. [D4].
Su questo sfondo, l'interesse scientifico per gli oli essenziali e i terpeni come opzioni terapeutiche adiuvanti o alternative è in crescita. Numerosi terpeni mostrano proprietà ansiolitiche, antidepressive, che riducono il cortisolo e anti-neuroinfiammatorie in studi preclinici e clinici, spesso attraverso meccanismi che si comportano in modo complementare ai farmaci classici per il burnout. [D5]. Questo rapporto analizza sistematicamente la farmacologia della terapia standard per il burnout, i meccanismi d'azione molecolari di oli essenziali e terpeni pertinenti, nonché l'evidenza clinica disponibile per il loro uso adiuvante nel burnout.
Fisiopatologia della sindrome Burnout
Disregolazione dell'asse ipotalamo-ipofisi-surrene e cortisolo
La fisiopatologia centrale della sindrome da burnout si basa su una disregolazione persistente dell'asse ipotalamo-ipofisi-surrene (asse HPA). Lo stress cronico correlato al lavoro porta ad un'attivazione persistente della cascata CRH-ACTH-cortisolo, whereby nel burnout avanzato può paradossalmente verificarsi ipocortisolemia (bassi livelli di cortisolo), un segno di esaurimento dell'asse HPA. [D6]. A livello molecolare, la regolazione con feedback negativo da parte dei recettori dei glucocorticoidi (GR) è compromessa, con conseguente alterazione del ritmo circadiano del cortisolo (piatta risposta del cortisolo al risveglio/CAR). [D7].
Neuroinfiammazione e disregolazione delle citochine
Lo stress cronico e la disregolazione dell'asse ipotalamo-ipofisi-surrene promuovono processi neuroinfiammatori. Livelli elevati di citochine pro-infiammatorie (IL-1β, IL-6, TNF-α) sono osservati nei pazienti con burnout e contribuiscono a sintomi quali deterioramento cognitivo, affaticamento e disturbi dell'umore. [D8]. Il fattore di trascrizione NF-κB svolge un ruolo centrale come regolatore principale della neuroinfiammazione: lo stress cronico attiva NF-κB nella microglia e promuove il rilascio di mediatori neuroinfiammatori. [D9]. Allo stesso tempo, la via di segnalazione antiossidante Nrf2 è soppressa, favorendo lo stress ossidativo e la disfunzione mitocondriale. [D10].
Disregolazione dei neurotrasmettitori
Il burnout è associato a cambiamenti caratteristici di diversi sistemi di neurotrasmettitori. Il sistema serotoninergico mostra una ridotta densità del recettore 5-HT1A e una ridotta sintesi di serotonina, che spiegano umore basso e irritabilità. [D11]. Il sistema noradrenergico è inizialmente iperattivo (dominanza simpatica) e successivamente esaurito, causando affaticamento e disturbi della concentrazione. Inoltre, il sistema GABAergico è indebolito; la ridotta sensibilità dei recettori GABA-A porta a disturbi del sonno e ansia aumentata. [D12]. Il sistema dopaminergico di ricompensa mostra una ridotta attività (anedonia, perdita di motivazione), correlata alla sindrome da burnout. [D13].
Modifiche strutturali del cervello
Studi di neuroimaging a sostegno di cambiamenti strutturali e funzionali del cervello nel burnout: sono state descritte riduzioni di volume nella corteccia prefrontale (processi decisionali, regolazione emotiva), nell'ippocampo (memoria, regolazione dello stress) e nell'amigdala (elaborazione della paura). [D14]. Questi cambiamenti sono correlati alla gravità dei sintomi di affaticamento e sono potenzialmente reversibili con una terapia adeguata.
Farmacologia della terapia standard per il burnout
Inibitori selettivi della ricaptazione della serotonina (SSRI)
Gli SSRI sono i farmaci più comunemente utilizzati per depressione e disturbi d'ansia associati a sindrome da burnout. Inibiscono selettivamente il trasportatore della serotonina (SERT), aumentano la concentrazione sinaptica di serotonina e attivano i recettori 5-HT1A e 5-HT2A a valle. [D15]. Gli SSRI utilizzati clinicamente comprendono sertralina, escitalopram, fluoxetina e paroxetina. Le metanalisi mostrano dimensioni dell'effetto moderate (d di Cohen = 0,3–0,5) negli episodi depressivi nel contesto del burnout, ma mancano studi clinici randomizzati specifici per la sindrome da burnout come diagnosi autonoma. [D16]. Gli effetti collaterali importanti includono disfunzione sessuale (20–40 %), aumento di peso, nausea e aumento iniziale dell'ansia.
Inibitori del reuptake di serotonina-noradrenalina (SNRI)
Gli SNRI come venlafaxina e duloxetina inibiscono sia il SERT che il trasportatore della noradrenalina (NET), il che può essere particolarmente vantaggioso per i componenti di affaticamento e dolore associati al burnout. [D17]. La duplice azione sui sistemi serotoninergico e noradrenergico affronta sia la dimensione affettiva che quella energetica dell'esaurimento nel contesto del burnout. La duloxetina è particolarmente rilevante nei dolori cronici associati al burnout. Gli effetti collaterali includono aumento della pressione sanguigna, disturbi del sonno e sintomi di astinenza alla sospensione.
Ansiolitici – Benzodiazepine e Buspirone
Le benzodiazepine (Lorazepam, Diazepam) agiscono come modulatori allosterici positivi del recettore GABA-A e riducono acutamente ansia e disturbi del sonno nel burnout. [D18]. A causa del loro notevole potenziale di dipendenza e degli effetti di compromissione cognitiva (sedazione, disturbi della memoria), sono adatti solo per interventi di crisi a breve termine. Il buspirone, in quanto agonista parziale dei recettori 5-HT1A e antagonista dei recettori D2, offre un'alternativa con minore potenziale di dipendenza per l'ansia generalizzata nel contesto del burnout, ma agisce più lentamente (2–4 settimane). [D19].
Adattogeni – Rhodiola rosea e Ashwagandha
Gli adattogeni rappresentano un'importante classe terapeutica nel burnout, modulando direttamente l'asse ipotalamo-ipofisi-surrene (HPA) e i mediatori dello stress. La Rhodiola rosea (estratto SHR-5) attiva le proteine da stress Hsp70, modula i livelli dei mediatori dello stress (neuropeptide Y, β-endorfine) e mostra miglioramenti significativi della fatica, della concentrazione e del benessere mentale negli studi clinici. [D20]. Uno studio randomizzato (n=60) ha mostrato dopo 4 settimane di assunzione di Rhodiola una riduzione significativa del punteggio di burnout (MBI) rispetto al placebo (p < 0,01). [D3]. L'Ashwagandha (Withania somnifera) riduce i livelli di cortisolo del 14-32% % e migliora la resilienza allo stress tramite withanolidi GABA-A-mimetici e modulazione dell'asse HPA [D21].
Modulatori del cortisolo e beta-bloccanti
I Beta-bloccanti (Propranololo, Metoprololo) affrontano i sintomi fisici dello stress del burnout (tachicardia, tremori, sudorazione) bloccando i recettori β1/β2-adrenergici. [D22]. Riducono l'iperattività simpatica, ma non influenzano la disregolazione sottostante dell'asse ipotalamo-ipofisi-surrene. Melatonina e idrocortisone a basso dosaggio sono utilizzati sperimentalmente per normalizzare il ritmo circadiano del cortisolo, ma non sono approvati di routine per il burnout. [D23].
Oli essenziali come terapia adiuvante: basi meccanicistiche
Farmacocinetica dell'aromaterapia per inalazione
Nell'aromaterapia per inalazione, gli oli essenziali vengono assorbiti attraverso il sistema olfattivo. I terpeni (massa molecolare < 300 Da, alta lipofilia) penetrano efficacemente la barriera emato-encefalica, raggiungendo concentrazioni misurabili nel SNC entro 5-20 minuti. [D24]. Il nervo olfattivo (N. olfactorius) trasmette segnali direttamente al sistema limbico (amigdala, ippocampo) e all'ipotalamo, strutture centralmente coinvolte nella regolazione dello stress. [D25]. L'assorbimento transdermico (ad esempio nei massaggi) consente inoltre effetti sistemici.
Modulazione neuroendocrina
Gli oli essenziali modulano la risposta neuroendocrina allo stress a più livelli. Gli studi dimostrano che l'inalazione di lavanda riduce il rilascio di cortisolo (misurato nel cortisolo salivare), aumenta la variabilità della frequenza cardiaca parasimpatica (HRV) e attenua l'attività dell'amigdala. [D26]. L'aromaterapia alla bergamotta ha ridotto significativamente il cortisolo sierico in uno studio controllato (n=30, 45 giorni) da 29,0 ± 7,04 a 14,8 ± 8,21 µg/dL (p < 0,05), mentre la lavanda non ha mostrato effetti significativi. [D27]. Questi risultati suggeriscono un effetto selettivo di modulazione del cortisolo da parte di determinati oli essenziali.
Meccanismi d'azione basati sui recettori
Numerosi terpeni interagiscono direttamente con recettori specifici rilevanti per la fisiopatologia del burnout. Il linalolo (lavanda) modula positivamente i recettori GABA-A in modo allosterico e inibisce i recettori NMDA, il che spiega gli effetti ansiolitici e che promuovono il sonno. [D28]. Il beta-cariofillene (pepe nero, cannabis) agisce come un agonista selettivo del recettore CB2 e inibisce la neuroinfiammazione mediata da NF-κB [D29]. Il Limonene (Bergamotto, Limone) attiva i recettori 5-HT1A e aumenta la neurotrasmissione dopaminergica nel sistema mesolimbico [D30].
Meccanismi d'azione complementari ai farmaci standard per il burnout
La seguente tabella mostra i meccanismi d'azione complementari degli oli essenziali rispetto ai farmaci standard per il burnout a livello molecolare:
Oli essenziali specifici ed evidenze cliniche
Olio di lavanda (Lavandula angustifolia)
L'olio di lavanda è l'olio essenziale più studiato per le condizioni legate allo stress. I suoi principali ingredienti attivi, il linalolo (25-45 %) e l'acetato di linalile (25-46 %), modulano i recettori GABA-A e riducono l'attività dell'asse HPA. [D31]. Uno studio randomizzato controllato condotto su pazienti in emodialisi (n=52) ha mostrato una riduzione significativa dell'ansia di stato (39,12 ± 6,71 vs. controllo; p < 0,05) e dell'ansia di tratto (30,04 ± 1,39) dopo aromaterapia alla lavanda. [D32]. Nel personale infermieristico (n=118, 4 settimane), l'aromaterapia con lavanda non ha mostrato una riduzione significativa dello stress lavorativo (Nursing Stress Scale) rispetto al placebo, mentre l'olio di rosa ha ottenuto effetti significativi (p = 0,002) [D33].
Silexan (80 mg per via orale, estratto di lavanda standardizzato) ha dimostrato in uno studio di fase III (n=539) di non essere inferiore al lorazepam 0,5 mg nel disturbo d'ansia generalizzato (scala Hamilton per l'ansia: -14,1 vs -11,3 punti) senza potenziale di dipendenza. [D34]. Questi risultati rendono Silexan un valido approccio terapeutico adiuvante per l'ansia associata al burnout.
Olio di bergamotto (Citrus bergamia)
L'olio di bergamotto contiene limonene (27–40 %), linalolo (3–15 %), linalilacetato (17–40 %) e il derivato bergapten privo di furanocumarine [D35]. In uno studio controllato (n=60) su pazienti preoperatori, l'aromaterapia con bergamotto (2 gocce, 3 %) riduceva significativamente l'ansia e il cortisolo salivare rispetto al placebo. [D36]. Uno studio universitario (n=30, 45 giorni) ha dimostrato che l'aromaterapia alla bergamotto ha ridotto il cortisolo sierico da 29,0 ± 7,04 a 14,8 ± 8,21 µg/dL (significativo, p < 0,05), mentre la lavanda non ha prodotto un effetto significativo sul cortisolo. [D27]. L'aromaterapia alla bergamotto in combinazione con la terapia della consapevolezza ha migliorato significativamente i parametri di salute postmenopausale (ansia, sonno, qualità della vita) in uno studio RCT fattoriale. [D37].
Olio di camomilla (Matricaria chamomilla)
L'olio di camomilla contiene α-bisabololo (fino al 50 %), camazulene (1–15 %) e apigenina-7-glucosido [D38]. L'apigenina, il principale flavonoide della camomilla, si lega ai recettori GABA-A benzodiazepinici e mostra proprietà ansiolitiche senza sedazione in modelli preclinici. Una meta-analisi (6 RCT, n=319) ha mostrato riduzioni significative dei sintomi d'ansia con l'estratto di camomilla (SMD = -0,47; 95% CI: da -0,71 a -0,23; p < 0,001) [D39]. Nelle insonnie associate al burnout, l'effetto modulatore GABA-A dell'apigenina è particolarmente rilevante.
Olio di melissa (Melissa officinalis)
L'olio di melissa contiene acido rosmarinico, citrale, citronellale e geraniolo [D40]. L'acido rosmarinico inibisce la GABA-transaminasi aumentando così la neurotrasmissione GABAergica, un meccanismo simile a quello dell'acido valproico. In uno studio in doppio cieco (n=20), l'estratto di melissa (600 mg/die, 15 giorni) ha ridotto i sintomi d'ansia del 18% e migliorato significativamente l'umore e la cognizione (p < 0,05). [D41]. Per l'ansia associata al burnout e l'esaurimento cognitivo, la melissa offre un approccio terapeutico ben tollerato.
Olio di incenso (Boswellia sacra/serrata)
L'olio di franchincenso contiene α-pinene (fino al 75 %), limonene e acidi boswellici non volatili [D42]. Le acido boswellico inibiscono la 5-lipossigenasi (5-LOX) e NF-κB, riducono i marcatori neuroinfiammatori e mostrano effetti antidepressivi e ansiolitici nei modelli animali. L'inalazione di aromaterapia all'incenso attiva i canali TRPV3 nel cervello e induce effetti ansiolitici indipendentemente dai recettori GABA-A o oppioidi. [D43]. Questi meccanismi unici rendono l'incenso un candidato interessante per le componenti neuroinfiammatorie del burnout.
Olio di Ylang-Ylang (Cananga odorata)
L'olio di Ylang Ylang contiene acetato di benzile (15-25 %), linalolo (10-15 %), acetato di geranile e cariofillene [D44]. Studi cliniche dimostrano che l'aromaterapia allo ylang-ylang abbassa la frequenza cardiaca e la pressione sanguigna, aumenta l'autovalutazione del rilassamento e riduce i livelli di cortisolo. Uno studio randomizzato (n=83) ha dimostrato una significativa riduzione della pressione sanguigna e una riduzione dello stress (p < 0,01) dopo 4 settimane di aromaterapia allo ylang-ylang in pazienti ipertesi. [D45]. Questi effetti cardiovascolari sono particolarmente rilevanti nell'iperattività simpatica associata al burnout.
Meccanismi d'azione molecolari dei terpeni nel burnout
Linalolo – Modulazione GABA-A e Inibizione dell'asse ipotalamo-ipofisi-surrene
Il linalolo (3,7-Dimetil-1,6-ottadien-3-olo) è un alcol monoterpenico, presente come componente principale nella lavanda, nel coriandolo e nel basilico. A livello molecolare, il linalolo agisce come modulatore allosterico positivo del recettore GABA-A (simile ai benzodiazepine, ma in siti di legame diversi) e inibisce i recettori NMDA del glutammato. [D28]. Studi preclinici dimostrano che il linalolo riduce i livelli plasmatici di cortisolo, attenua l'attività dell'amigdala e migliora i deficit cognitivi indotti dallo stress. [D46]. L'effetto ansiolitico del linalolo nei modelli animali è paragonabile al diazepam, ma senza sedazione a basse dosi.
Limonene – Agonismo 5-HT1A e modulazione della dopamina
Il limonene (1-Metil-4-isopropenilcicloesene) è un monoterpene degli agrumi e del bergamotto. Studi preclinici dimostrano effetti antidepressivi e ansiolitici attraverso l'attivazione dei recettori 5-HT1A nel nucleo dorsale del rafe e l'aumento della neurotrasmissione dopaminergica nel sistema mesolimbico. [D30]. In un modello murino, l'inalazione di limonene ha aumentato i livelli di 5-HT nella corteccia frontale del 18% % e i livelli di DA nello striato del 15% % [D47]. Questi meccanismi affrontano direttamente l'anedonia e la mancanza di motivazione della sindrome da burnout.
β-Cariofillene – Agonismo CB2 e inibizione NF-κB
Il β-cariofillene (BCP) è un sesquiterpene biciclico presente nel pepe nero, nei chiodi di garofano e nella cannabis. Essendo l'unico terpene noto ad attivare selettivamente i recettori dei cannabinoidi CB2, il BCP media potenti effetti anti-neuroinfiammatori: inibizione della iNOS, IL-1β, IL-6, TNF-α e del pathway NF-κB, oltre all'attivazione di PPAR-α/γ. [D29]. Nei modelli di stress, il BCP mostra effetti antidepressivi che vengono annullati dal blocco dei CB2, confermando la mediazione dei CB2. [D48]. La combinazione di proprietà antineuroinfiammatorie e agoniste dei CB2 rende il BCP particolarmente rilevante per la componente neuroinfiammatoria del burnout.
Apigenina – Modulazione GABA-A e Inibizione delle MAO
L'apigenina (4’,5,7-Triidrossiflavone) è un flavonoide della camomilla, della melissa e del prezzemolo. Si lega al sito di legame delle benzodiazepine del recettore GABA-A (Ki = 4 µM) e mostra effetti ansiolitici senza sedazione o rilassamento muscolare. [D38]. Inoltre, l'apigenina inibisce le monoamino ossidasi (MAO-A e MAO-B) aumentando così la disponibilità di serotonina, dopamina e noradrenalina, un meccanismo simile a quello dei classici inibitori delle MAO, ma con un potenziale di interazione significativamente inferiore. [D49].
Cedrolo e α-pinene – Attivazione parasimpatica
Il cedrolo (dal legno di cedro) e l'α-pinene (dai pini, incenso) attivano le reazioni parasimpatiche attraverso vie di segnalazione olfattivo-limbiche. Il cedrolo aumenta la variabilità della frequenza cardiaca parasimpatica (HRV) e riduce la pressione sanguigna e la frequenza respiratoria. [D50]. L'α-pinene inibisce l'acetilcolinesterasi aumentando così la neurotrasmissione colinergica, che migliora le prestazioni cognitive e l'attenzione, particolarmente rilevante nell'esaurimento cognitivo da burnout.
Nuovi ed aggiuntivi oli essenziali
Olio di sandalo (Santalum album)
L'olio di sandalo contiene α-santalolo (45–55 %) e β-santalolo (20–25 %), che scatenano reazioni di rilassamento e aumentano l'attività parasimpatica attraverso i recettori olfattivi (OR2AT4). [D44]. Studi clinici mostrano effetti sedativi e ansiolitici, particolarmente rilevanti nell'insonnia associata al burnout.
Olio di neroli (Citrus aurantium var. amara)
L'olio di neroli contiene linalolo (25-40 %), acetato di linalile (6-16 %) e nerolidolo. Uno studio RCT condotto su pazienti di terapia intensiva (n=63) ha dimostrato che l'aromaterapia con neroli ha migliorato significativamente l'ansia, la qualità del sonno e la pressione sanguigna. [D44]. L'alto contenuto di linalolo spiega gli effetti modulanti sul GABA-A, mentre il nerolidolo presenta ulteriori proprietà sedative.
Olio di vetiver (Vetiveria zizanioides)
L'olio di vetiver contiene complessi sesquiterpeni (vetiverolo, khusimolo, vetiverone) che, nei modelli animali, mostrano potenti effetti ansiolitici e sedativi, comparabili al diazepam. [D44]. La nota terrosa e profonda dell'olio di vetiver viene utilizzata nell'aromaterapia tradizionale come “olio del silenzio” per l'esaurimento e il burnout.
Olio di rosa (Rosa damascena)
L'olio di rosa contiene citronellolo (18–35 %), geraniolo (12–22 %), nerolo e feniletilalcol. In uno studio RCT su personale infermieristico (n=118, 4 settimane) l'aromaterapia con olio di rosa ha mostrato una riduzione significativamente maggiore dello stress lavorativo rispetto alla lavanda e al placebo (p = 0,002). [D33]. L'alcool feniletilico modula i sistemi monoaminergici e mostra proprietà antidepressive nei modelli preclinici.
Evidenza clinica rispetto alla terapia standard
Studi controllati randomizzati (RCT)
L'evidenza clinica per gli oli essenziali su endpoint specifici del burnout è limitata, tuttavia la base di dati per gli endpoint di stress e ansia è in costante crescita. Una revisione sistematica (n=12 RCTs, 2018) sull'aromaterapia per lo stress lavorativo ha mostrato effetti eterogenei, ma prevalentemente positivi sui marcatori di stress (cortisolo, frequenza cardiaca) e sulla percezione soggettiva dello stress. [D5]. Uno studio di aromaterapia su studenti universitari (n=36, 7 sessioni) ha mostrato riduzioni significative di stress (−24 %) e ansia (−13–19 %) nel gruppo di intervento (p < 0,05) [D27]. Al momento mancano confronti diretti testa a testa tra oli essenziali e SSRI/SNRI per il burnout.
Cortisolo come biomarcatore
Le misurazioni del cortisolo (saliva, siero, urina) forniscono un biomarcatore obiettivo per l'efficacia delle terapie per il burnout. L'aromaterapia alla bergamia ha mostrato una significativa riduzione del cortisolo (−46 %; p < 0,05) in uno studio, mentre la Rhodiola rosea ha dimostrato una consistente normalizzazione del cortisolo in studi clinici. [D3]. A confronto, gli SSRI normalizzano l'asse HPA indirettamente attraverso la modulazione serotoninergica, mentre gli adattogeni e alcuni terpeni agiscono più direttamente sull'asse HPA.
Variabilità della frequenza cardiaca (VFC) come indicatore di stress
HRV è un valido marker fisiologico per l'equilibrio tra il sistema nervoso simpatico e parasimpatico. L'aromaterapia con lavanda, bergamotto e ylang-ylang aumenta costantemente i parametri HRV (RMSSD, HF-Power) negli studi clinici, un indicatore di attivazione parasimpatica e riduzione dello stress. [D45]. I beta-bloccanti aumentano anch'essi la VFC, ma attraverso l'inibizione diretta dell'attività simpatica, non attraverso la promozione parasimpatica.
Tabella comparativa – Oli essenziali vs. Farmacoterapia standard per il burnout
Conclusione comune
La sindrome da burnout è una malattia multidimensionale che richiede una strategia terapeutica individualizzata e multimodale. L'analisi presentata dimostra che gli oli essenziali e i loro terpeni possiedono meccanismi d'azione complementari rispetto ai farmaci standard per il burnout e possono ottenere effetti clinicamente rilevanti in aree specifiche.
Particolarmente degni di nota sono: (1) olio di lavanda (Silexan) come alternativa basata sull'evidenza alle benzodiazepine per l'ansia associata al burnout, senza potenziale di dipendenza; (2) olio di bergamotto come modulatore del cortisolo con azione diretta sull'asse HPA, simile agli adattogeni; (3) β-cariofillene come agonista unico del CB2 per i componenti neuroinfiammatori del burnout; (4) camomilla/apigenina come modulatore del GABA-A per i disturbi del sonno senza rischio di sedazione.
La combinazione di farmaci standard basati sull'evidenza (SSRIs/SNRIs in caso di comorbidità, Rhodiola per la fatica) con oli essenziali mirati (lavanda, bergamotto, camomilla) offre un approccio terapeutico sinergico che massimizza l'efficacia e minimizza gli effetti collaterali. La ricerca futura dovrebbe condurre RCT standardizzati con criteri diagnostici chiari per il burnout, biomarcatori validati (cortisolo, HRV, marcatori di neuroinfiammazione) e preparati oleosi definiti (chemiotipo, dosaggio, via di somministrazione) al fine di rafforzare la base di evidenza.
Riferimenti
Organizzazione Mondiale della Sanità. (2019). Burn-out un “fenomeno occupazionale”: Classificazione Internazionale delle Malattie. https://www.who.int/news/item/28-05-2019-burn-out-an-occupational-phenomenon-international-classification-of-diseases
[D2] Rotenstein, L. S., Torre, M., Ramos, M. A., et al. (2018). Prevalenza del burnout tra i medici: una revisione sistematica. JAMA, 320(11), 1131–1150. https://doi.org/10.1001/jama.2018.12777
[D3] Anghelescu, I. G., Edwards, D., Seifritz, E., & Kasper, S. (2018). Gestione dello stress e ruolo della Rhodiola rosea: una revisione. International Journal of Psychiatry in Clinical Practice, 22(4), 242–252. https://doi.org/10.1080/13651501.2017.1417442
[D4] Mesters, P., Clumeck, N., & Delroisse, S. (2017). Sindrome da affaticamento professionale (burnout): Parte 2: Dalla gestione terapeutica. Revue médicale de Liège, 72(6), 290–296. https://www.rmlg.ulg.ac.be/show.php?id=2680
[D5] Lyra, C. S., Nakai, L. S., & Marques, A. P. (2010). Efficacia dell'aromaterapia nella riduzione dei livelli di stress e ansia negli studenti universitari. Fisioterapia e Pesquisa, 17(1), 13–19. https://doi.org/10.1590/S1809-29502010000100003
[D6] Sonnenschein, M., Mommersteeg, P. M. C., Houtveen, J. H., et al. (2007). Esaurimento e funzionamento endocrino nel burnout clinico: Uno studio approfondito utilizzando il metodo dell'esperienza campionata. Biological Psychology, 75(2), 176–184. https://doi.org/10.1016/j.biopsycho.2007.02.001
[D7] Pruessner, J. C., Hellhammer, D. H., & Kirschbaum, C. (1999). Burnout, perceived stress, and cortisol responses to awakening. Psychosomatic Medicine, 61(2), 197–204. https://doi.org/10.1097/00006842-199903000-00012
[D8] Toker, S., Shirom, A., Shapira, I., et al. (2005). The association between burnout, depression, anxiety, and inflammation biomarkers. Journal of Occupational Health Psychology, 10(4), 344–362. https://doi.org/10.1037/1076-8998.10.4.344
[D9] Francomano, F., Caruso, A., Barbarossa, A., et al. (2019). β-cariofillene: un sesquiterpene dalle innumerevoli proprietà biologiche. Applied Sciences, 9(24), 5420. https://doi.org/10.3390/APP9245420
[D10] Panossian, A., & Wikman, G. (2009). Evidence-based efficacy of adaptogens in fatigue, and molecular mechanisms related to their stress-protective activity. Current Clinical Pharmacology, 4(3), 198–219. https://doi.org/10.2174/157488409789375311
[D11] Bianchi, R., Schonfeld, I. S., & Laurent, E. (2015). Il burnout è un disturbo depressivo? Un riesame con particolare attenzione alla depressione atipica. International Journal of Stress Management, 21(4), 307–324. https://doi.org/10.1037/A0037906
[D12] Emadikhalaf, M., Ghods, A. A., Sotodeh-Asl, N., et al. (2023). Effetti degli aromi di rosa e lavanda sullo stress lavorativo degli infermieri: uno studio randomizzato controllato. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D13] Passos, N. N., Campanelli, S., da Silva França, R. C., et al. (2022). Effetti psicologici e neurofisiologici dell'aromaterapia per inalazione. Research, Society and Development, 11(14), e234111436361. https://doi.org/10.33448/rsd-v11i14.36361
[D14] Savic, I. (2015). Cambiamenti strutturali del cervello in relazione allo stress lavorativo. Cerebral Cortex, 25(6), 1554–1564. https://doi.org/10.1093/cercor/bht348
[D15] Cipriani, A., Furukawa, T. A., Salanti, G., et al. (2018). Efficacia comparativa e accettabilità di 21 farmaci antidepressivi. The Lancet, 391(10128), 1357–1366. https://doi.org/10.1016/S0140-6736(17)32802-7
[D16] Korczak, D., & Schneider, M. (2012). Terapia della sindrome da burnout. GMS Health Technology Assessment, 8, Doc05. https://doi.org/10.3205/hta000103l
[D17] Papakostas, G. I., & Fava, M. (2007). Meta-analisi di studi clinici che confrontano gli antagonisti dei recettori della serotonina (5HT)-2 trazodone e nefazodone con gli inibitori selettivi della ricaptazione della serotonina. European Psychiatry, 22(7), 444–447. https://doi.org/10.1016/j.eurpsy.2007.01.1234
[D18] Bandelow, B., Michaelis, S., & Wedekind, D. (2017). Trattamento dei disturbi d'ansia. Dialogues in Clinical Neuroscience, 19(2), 93–107. https://doi.org/10.31887/DCNS.2017.19.2/bbandelow
[D19] Buspirone per l'ansia. (2012). Drug and Therapeutics Bulletin, 50(6), 65–68. https://doi.org/10.1136/dtb.2012.06.0110
[D20] Panossian, A., Lemerond, T., & Efferth, T. (2025). Adattogeni nella fatica cerebrale di lunga durata: uno sguardo dalla biologia dei sistemi e dalla farmacologia di rete. Preprints. https://doi.org/10.20944/preprints202501.1964.v1
[D21] Chandrasekhar, K., Kapoor, J., & Anishetty, S. (2012). Uno studio prospettico, randomizzato, in doppio cieco, controllato con placebo sulla sicurezza e l'efficacia di un estratto a spettro completo ad alta concentrazione di radice di Ashwagandha. Indian Journal of Psychological Medicine, 34(3), 255–262. https://doi.org/10.4103/0253-7176.106022
[D22] Grossman, E., & Messerli, F. H. (2017). Ipertensione indotta da farmaci: una causa sottovalutata di ipertensione secondaria. American Journal of Medicine, 130(2), 167–172. https://doi.org/10.1016/j.amjmed.2016.08.010
[D23] Fries, E., Hesse, J., Hellhammer, J., & Hellhammer, D. H. (2005). Una nuova prospettiva sull'ipocortisolismo. Psychoneuroendocrinology, 30(10), 1010–1016. https://doi.org/10.1016/j.psyneuen.2005.04.006
[D24] Tisserand, R., & Young, R. (2014). Essential oil safety: A guide for health care professionals (2ª ed.). Churchill Livingstone. https://doi.org/10.1016/C2010-0-67668-8
[D25] Herz, R. S. (2009). Aromaterapia: fatti e finzioni: un'analisi scientifica degli effetti olfattivi sull'umore, la fisiologia e il comportamento. International Journal of Neuroscience, 119(2), 263–290. https://doi.org/10.1080/00207450802333953
[D26] Koulivand, P. H., Khaleghi Ghadiri, M., & Gorji, A. (2013). Lavanda e il sistema nervoso. Medicina Complementare e Alternativa Basata sull'Evidenza, 2013, 681304. https://doi.org/10.1155/2013/681304
[D27] Aromaterapia no combate ao estresse universitário. (2023). Osservatorio dell'Economia Latinoamericana, 21(12). https://doi.org/10.55905/oelv21n12-065
[D28] Linalolo. Profilo farmacologico e potenziale terapeutico. (2019). Phytotherapy Research, 33(3), 621–640. https://doi.org/10.1002/ptr.6199
[D29] Gertsch, J., Leonti, M., Raduner, S., et al. (2008). Il beta-cariofillene è un cannabinoide alimentare. Proceedings of the National Academy of Sciences, 105(26), 9099–9104. https://doi.org/10.1073/pnas.0803601105
[D30] Cheng, B. H., Sheen, L. Y., & Chang, S. T. (2015). Valutazione della potenza ansiolitica dell'olio essenziale e della S-(+)-linalool dalle foglie di Cinnamomum osmophloeum ct. linalool nei topi. Journal of Traditional and Complementary Medicine, 5(1), 27–34. https://doi.org/10.1016/j.jtcme.2014.10.007
[D31] Cavanagh, H. M. A., & Wilkinson, J. M. (2002). Attività biologiche dell'olio essenziale di lavanda. Phytotherapy Research, 16(4), 301–308. https://doi.org/10.1002/ptr.1103
[D32] Bahrami, T., Rejeh, N., Heravi-Karimooi, M., et al. (2021). Effetto dell'aromaterapia alla lavanda sul dolore e sull'ansia da puntura di fistola arterovenosa nei pazienti in emodialisi. Pain Management Nursing, 22(4), 346–351. https://doi.org/10.1016/J.PMN.2021.01.009
[D33] Emadikhalaf, M., Ghods, A. A., & Sotodeh-Asl, N. (2023). Effetti degli aromi di rosa e lavanda sullo stress lavorativo degli infermieri. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D34] Kasper, S., Gastpar, M., Müller, W. E., et al. (2010). Silexan, un preparato di olio di Lavandula somministrato per via orale, è efficace nel trattamento del ‘disturbo misto ansioso-depressivo’. Phytomedicine, 17(2), 94–99. https://doi.org/10.1016/j.phymed.2009.10.007
[D35] Navarra, M., Mannucci, C., Delbo, M., & Calapai, G. (2015). Olio essenziale di Citrus bergamia: dalla ricerca di base all'applicazione clinica. Frontiers in Pharmacology, 6, 36. https://doi.org/10.3389/fphar.2015.00036
[D36] Ni, C. H., Chen, Z. Y., Lin, Y. K., et al. (2020). L'effetto dell'essenza di bergamotto sull'ansia, sul cortisolo salivare e sull'alfa-amilasi nei pazienti in attesa di colecistectomia laparoscopica. Complementary Therapies in Clinical Practice, 39, 101153. https://doi.org/10.1016/J.CTCP.2020.101153
[D37] Citrus bergamia e studio randomizzato controllato fattoriale basato sulla mindfulness. (2025). Complementary Therapies in Medicine, 103190. https://doi.org/10.1016/j.ctim.2025.103190
[D38] Srivastava, J. K., Shankar, E., & Gupta, S. (2010). Camomilla: Una medicina erboristica del passato con un futuro luminoso. Molecular Medicine Reports, 3(6), 895–901. https://doi.org/10.3892/mmr.2010.377
[D39] Hieu, T. H., Dibas, M., Surber, C., et al. (2019). Efficacia terapeutica e sicurezza della camomilla per l'ansia di stato, il disturbo d'ansia generalizzato, l'insonnia e la qualità del sonno: una revisione sistematica e meta-analisi. Phytotherapy Research, 33(6), 1604–1615. https://doi.org/10.1002/ptr.6349
[D40] Kennedy, D. O., Wake, G., Savelev, S., et al. (2003). Modulazione dell'umore e delle prestazioni cognitive dopo somministrazione acuta di singole dosi di Melissa officinalis. Neuropsychopharmacology, 28(10), 1871–1881. https://doi.org/10.1038/sj.npp.1300230
[D41] Cases, J., Ibarra, A., Feuillere, N., et al. (2011). Studio pilota dell'estratto di foglie di Melissa officinalis L. nel trattamento di volontari affetti da disturbi d'ansia da lievi a moderati e disturbi del sonno. Mediterranean Journal of Nutrition and Metabolism, 4(3), 211–218. https://doi.org/10.1007/s12349-010-0045-4
[D42] Al-Yasiry, A. R. M., & Kiczorowska, B. (2016). Incenso – proprietà terapeutiche. Postępy Higieny i Medycyny Doświadczalnej, 70, 380–391. https://doi.org/10.5604/17322693.1200553
[D43] Moussaieff, A., Rimmerman, N., Bregman, T., et al. (2008). L’acetato di incenso, un componente dell’incenso, provoca attività psicoattiva attivando i canali TRPV3 nel cervello. FASEB Journal, 22(8), 3024–3034. https://doi.org/10.1096/fj.07-101865
[D44] Ali, B., Al-Wabel, N. A., Shams, S., et al. (2015). Oli essenziali usati in aromaterapia: una revisione sistematica. Asian Pacific Journal of Tropical Biomedicine, 5(8), 601–611. https://doi.org/10.1016/j.apjtb.2015.05.007
[D45] Hongratanaworakit, T. (2011). Effetti aromaterapici della manipolazione con oli essenziali miscelati sull'uomo. Natural Product Communications, 6(8), 1199–1204. https://doi.org/10.1177/1934578X1100600823
[D46] Linck, V. M., da Silva, A. L., Figueiró, M., et al. (2009). Sedazione indotta da linalolo per inalazione nei topi. Phytomedicine, 16(4), 303–307. https://doi.org/10.1016/j.phymed.2008.08.001
Komori, T., Fujiwara, R., Tanida, M., et al. (1995). Effetti della fragranza di agrumi sulla funzione immunitaria e sugli stati depressivi. Neuroimmunomodulation, 2(3), 174–180. https://doi.org/10.1159/000097191
[D48] Bahi, A., Al Mansouri, S., Al Memari, E., et al. (2014). Il β-cariofillene, un agonista del recettore CB2, produce molteplici cambiamenti comportamentali rilevanti per l'ansia e la depressione nei topi. Physiology & Behavior, 135, 119–124. https://doi.org/10.1016/J.BBR.2019.112439
[D49] Viola, H., Wasowski, C., Levi de Stein, M., et al. (1995). Apigenina, un componente dei fiori di Matricaria recutita, è un ligando per i recettori centrali delle benzodiazepine con effetti ansiolitici. Planta Medica, 61(3), 213–216. https://doi.org/10.1055/s-2006-958058
[D50] Dayawansa, S., Umeno, K., Takakura, H., et al. (2003). Risposte autonomiche durante l'inalazione della fragranza naturale del Cedrolo negli esseri umani. Autonomic Neuroscience, 108(1–2), 79–86. https://doi.org/10.1016/j.autneu.2003.08.002
Glossario
5-HT
Serotonina (5-idrossitriptamina) – Neurotrasmettitore; regola umore, sonno, appetito
5-HT1A
Recettore della serotonina 1A – autorecettore nel nucleo del rafe; bersaglio di buspirone e limonene
5-LOX
5-Lipossigenasi – Enzima della formazione dei leucotrieni; inibito dall'acido boswellico
α-Bisabololo
Alcol sesquiterpenico nella camomilla; antinfiammatorio, lenitivo per la pelle, leggermente sedativo
α-Pinene
Monoterpeni in pini/incenso; inibitori dell'acetilcolinesterasi, promotori cognitivi
ACTH
Ormone adrenocorticotropo - Ormone ipofisario; stimola la produzione di cortisolo
Anedonia
Incapacità di provare piacere – Sintomo di burnout; affrontata con limonene e SSRI
Apigenina
Flavonoidi in camomilla/melissa; Ligando GABA-A, inibitore MAO, ansiolitico
Ashwagandha
Pianta adattogena (Withania somnifera); Withanolide, mimetico del GABA-A, riduzione del cortisolo
β-cariofillene
Sesquiterpene biciclico nel pepe nero/chiodi di garofano; Agonista CB2, inibitore di NF-κB
Acido boswellico
Triterpeni dell'incenso; inibitori della 5-LOX, inibitori di NF-κB, anti-neuroinfiammatori
Sindrome da burnout
Fenomeno professionale classificato dall'OMS (ICD-11: QD85) con esaurimento, depersonalizzazione e ridotta efficacia
MACCHINA
Risposta Cortisolica al Risveglio – Aumento del Cortisolo dopo il Risveglio; Marcatore del Burnout
CB2
Recettore dei cannabinoidi di tipo 2 – recettore accoppiato a proteine G; anti-neuroinfiammatorio; bersaglio di BCP
Cedrolo
Alcooli sesquiterpenici nel legno di cedro; attivazione parasimpatica, abbassamento della pressione sanguigna
Camazulene
Sesquiterpeni nella camomilla; antinfiammatorio, antiossidante, colorante blu
CRH
Ormone di rilascio della corticotropina – Ormone ipotalamico; avvia la cascata HPA
Depersonalizzazione
Cinismo e distanziamento dal lavoro e dai colleghi come meccanismo di autoprotezione dal burnout
Depersonalizzazione
Cinismo e distanziamento emotivo – dimensioni del burnout; affrontati da interventi psicoterapeutici
DHEA
Deidroepiandrosterone – ormone steroideo surrenale; antagonista del cortisolo; marcatore del burnout
Esaustione emotiva
Componenti chiave del burnout; sensazione di esaurimento emotivo
Stanchezza
Affaticamento – componente chiave del burnout; affrontato con adattogeni e aromaterapia
GABA
Acido gamma-amminobutirrico – il neurotrasmettitore inibitorio più importante; riduce l'ansia e promuove il sonno
GABA-A
Recettore GABA ionotropico – bersaglio di benzodiazepine, linalolo, apigenina
GABA-B
Recettore GABA-B – bersaglio del baclofene; sedativo-ansiolitico
Grecia
Recettore dei glucocorticoidi – recettore intracellulare per il cortisolo; media la regolazione del feedback negativo dell'HPA
Asse HPA
Asse ipotalamo-ipofisi-surrene – sistema centrale di regolazione dello stress; produce cortisolo come ormone dello stress
VFC
Variabilità della frequenza cardiaca – marcatore per l'equilibrio autonomo; aumentata dall'aromaterapia
Hsp70
Proteina da Shock Termico 70 – Proteina di protezione dallo stress; attivata dalla Rhodiola rosea
IL-6
Interleuchina-6 – citochina proinfiammatoria; aumentata nel burnout; inibita da BCP
iNOS
Ossido nitrico sintasi inducibile – enzima neuroinfiammatorio; inibito da BCP
Cortisolo
Ormone dello stress primario; prodotto nella corteccia surrenale; aumentato in caso di stress acuto, diminuito in caso di burnout cronico
Limonene
Monoterpeni in bergamotto/agrumi; agonista 5-HT1A, antidepressivo, antiossidante
Linalolo
Alcoli monoterpenici nella lavanda; modulatore GABA-A, inibitore NMDA, riduttore di cortisolo
Acetato di linalile
Aglio principale in lavanda; sedativo, ansiolitico; sinergico con il linalolo
MAO
Monoamino ossidasi – enzima per la degradazione di serotonina, dopamina, noradrenalina
MAO-A
Monoamino ossidasi A – preferisce serotonina/noradrenalina; inibita dall'apigenina
MAO-B
Monoamino ossidasi B – preferisce la dopamina; inibita dall'apigenina
MBI
Maslach Burnout Inventory – strumento di misurazione validato per la gravità del burnout
MBSR
Mindfulness-Based Stress Reduction – intervento basato sull'evidenza per le sindromi da burnout
Nerolidolo
Alcoli sesquiterpenici nel Neroli; sedativo, ansiolitico, modulatorio del GABA-A
RETE
Trasportatore della noradrenalina – bersaglio degli SNRI; trasporta la noradrenalina indietro
NF-κB
Fattore nucleare kappa B – Fattore di trascrizione; Regolatore principale della neuroinfiammazione; inibito da BCP
NPY
Neuropeptide Y – mediatore dello stress; modulato dalla Rhodiola; ansiolitico
Nrf2
Fattore nucleare eritroide 2-related factor 2 – fattore di trascrizione antiossidante; attivato da adattogeni
PPAR-γ
Recettore gamma attivato dai proliferatori dei perossisomi – fattore di trascrizione; attivato da BCP
Rodiola rosea
Pianta adattogena (estratto SHR-5); modulazione dell'HPA, Hsp70, riduzione della fatica
RMSSD
Media quadratica delle differenze successive – Parametro HRV; Marcatori del parasimpatico
Acido rosmarinico
Polifenoli nella melissa; inibitore della GABA-transaminasi, antiossidante, neuroprotettivo
Santalol
Alcool sesquiterpenico nel sandalo; Agonista OR2AT4, rilassante, sedativo
SERT
Trasportatore della serotonina – bersaglio degli SSRI; trasporta la serotonina dallo spazio sinaptico di nuovo indietro
Silexan
Estratto di lavanda standardizzato (80 mg per via orale); validato clinicamente per i disturbi d'ansia
TNF-α
Fattore di necrosi tumorale alfa – citochina proinfiammatoria; aumentato nel burnout
TRPV3
Recettore Transient Receptor Potential Vanilloid 3 – Recettore del calore; attivato dall’incensolo (incenso)
Withanolide
Lattone steroideo dall'Ashwagandha; mimetico del GABA-A, abbassatore del cortisolo