Sommario
Aggiornato – 5 aprile 2026
Capire il ciclo mestruale dal punto di vista ormonale non è spesso facile, poiché non sempre segue la „regola“ e a volte fa quello che vuole.
Il metabolismo ormonale femminile è un sistema complesso e altamente sensibile in cui più organi, come le ovaie, le ghiandole surrenali, l'utero e il pancreas, lavorano insieme in un delicato circuito di regolazione ormonale. Una comprensione approfondita di questi processi è fondamentale per interpretare correttamente i sintomi e intraprendere azioni mirate.
Il sistema ormonale
La ghiandola surrenale, le ovaie, il pancreas e il tratto gastrointestinale formano insieme una rete di organi che producono ormoni.
Gli ormoni sono messaggeri chimici e rappresentano una parte fondamentale del complesso sistema di controllo ormonale. Questi ormoni trasmettono continuamente informazioni, dicono agli organi cosa produrre e regolano numerosi processi essenziali per il nostro benessere.
Se ci concentriamo esclusivamente su un singolo sintomo o trattiamo un singolo ormone senza considerare gli altri, possiamo facilmente trascurare la causa principale. Ad esempio: se la ghiandola surrenale è sottoposta a forte stress per anni, molto Cortisolo verschütten Progesterone E Testosterone produrre. Le conseguenze di queste carenze sono considerevoli.
Gli ormoni principali
Estrogeno – L'ormone della femminilità
Estrogeno è probabilmente l'ormone femminile più conosciuto. È responsabile dello sviluppo dei caratteri sessuali secondari, dona le curve e svolge un ruolo profondo nel nostro comportamento emotivo e sociale. È l'ormone del nido, del desiderio di prendersi cura della famiglia e di nutrire le relazioni.
Differenziazione
Quando parliamo di estrogeni, parliamo in realtà di una famiglia di tre diversi ormoni: Estradiolo, Estrone E Estroile.
Si differiscono fondamentalmente nella loro struttura chimica, attività biologica, fonti nel corpo e funzioni fisiologiche. La comprensione di queste differenze è cruciale per una terapia ormonale efficace e per capire perché le donne in Perimenopausa possono soffrire malgrado i loro test di estrogeni nel sangue possano sembrare „normali“.
Estradiolo – L'ormone di potere
Estradiolo, chimicamente noto come 17β-estradiolo, è il più biologicamente attivo Estrogeno e quindi spesso considerato il „vero“ o „primario“ Estrogeno identificato. Con un'attività biologica relativa del 100%, Estradiolo circa dodici volte più forte di Estrone e ottanta volte più forte di Estroile.
Viene utilizzato principalmente nei Cellule granulari IL Ovario prodotto, specialmente durante il Fase follicolare del ciclo mestruale, quando Estrogeno-La concentrazione aumenta continuamente per indurre l'ovulazione. Durante il Fase luteale rimane la EstradioloConcentrazione aumentata, ma non così drasticamente come con preovulatori Picco.
Le funzioni di Estradiolo sono diversificati e vitali. È l'ormone responsabile della costruzione e proliferazione del rivestimento uterino, un processo necessario per accogliere un ovulo fecondato. Estradiolo regola anche il metabolismo osseo attivando Osteoblasti (cellule che formano l'osso) e inibizione di Osteoclasti (cellule che degradano l'osso), mantenendo così una densità ossea stabile. Ciò è particolarmente importante per la prevenzione della Osteoporosi, un grosso problema per le donne in postmenopausa.
Cardiovascolare agisce Estradiolo protettivo, dilatando i vasi sanguigni, migliorando la funzione endoteliale, abbassando così la pressione sanguigna e il Metabolismo del colesterolo migliorato. Nel cervello gioca Estradiolo un ruolo cruciale nella cognizione, nella memoria e nella neuroplasticità, la capacità del cervello di formare nuove connessioni neurali. Promuove la Produzione di serotonina, che è importante per la regolazione dell'umore. Anche la funzione sessuale e Lubrificazione sind stark von Estradiolo dipendente.
Nel ciclo mestruale, dopo Estradiolo un modello caratteristico: basso durante le mestruazioni (10-20 pg/mL), poi sale durante il Fase follicolare an, raggiunge un picco di 200-400 pg/mL poco prima dell'ovulazione e rimane poi durante la Fase luteale a livelli medi (100-150 pg/mL) aumentato.
Con l'inizio Perimenopausa questo modello diventerà caotico perché la Estradiolo-I valori possono oscillare selvaggiamente, a volte estremamente alti, a volte inaspettatamente bassi. Dopo la Menopausa affondano EstradioloI livelli di Spiegel scendono drasticamente sotto i 20 pg/mL e vi rimangono.
Estrone – Ormone di backup
Estrone, chimicamente molto simile all'estradiolo, ma con una struttura leggermente diversa. È circa dodici volte più debole di Estradiolo. Nonostante questo minor potere, gioca Estrone un ruolo modesto durante gli anni riproduttivi, ma diventa sempre più importante durante la menopausa.
A differenza di Estradiolo, che è principalmente dall' Ovario viene prodotto, nasce Estrone principalmente attraverso la conversione periferica di Androstenedione, un precursore delle ghiandole surrenali, soprattutto nel tessuto adiposo, nella pelle e nel fegato.
Questo è il motivo per cui le donne in sovrappeso tendono a più alti Estrone-spiegel haben, specialmente dopo Menopausa.
Durante gli anni riproduttivi porta Estrone contribuisce solo per circa il quindici o venti percento all'estrogenicità totale. Il suo effetto biologico è molto più debole. È meno efficace nella proliferazione dell'endometrio, meno efficace per la densità ossea, per gli effetti protettivi cardiovascolari e neurologici rispetto a Estradiolo.
Tuttavia, l'estrone conserva alcuni effetti estrogenici fondamentali e, con l'avanzare dell'età, il suo ruolo diventa sempre più importante.
Dopo la menopausa avviene un drastico cambiamento: le ovaie producono pochissimi Estrogeno, ma il tessuto adiposo continua Estrone libero.
In molte donne in postmenopausa Estrone di fatto la principale fonte degli effetti estrogenici nel corpo. Questo ha sia conseguenze positive che negative.
Il dato positivo è che le donne in sovrappeso potrebbero avere una migliore densità ossea dopo la menopausa, un fenomeno chiamato „il grasso protegge le ossa“.
Il lato negativo, tuttavia, è che Estrone continuo e asincrono. A differenza di Estradiolo, che si stacca durante le mestruazioni (e dà alle cellule una „fase di riposo“), il corpo è mantenuto costantemente Estrone sottoposto a una stimolazione proliferativa continua.
Ciò è associato a un aumentato rischio di cancro al seno e al cancro dell'endometrio, il che spiega perché le donne in postmenopausa in sovrappeso hanno rischi di cancro aumentati.
Il modello del ciclo di Estrone è molto più stabile di quello di Estradiolo, con solo lievi fluttuazioni nel corso del ciclo mestruale. Questo perché proviene da tessuti periferici che non sono regolati ciclicamente come le ovaie.
Östreol – Ormone della gravidanza
Estroile è il più debole dei tre Estrogeni, circa ottanta volte più debole di Estradiolo e sei volte più debole di Estrone.
La sua struttura chimica si differenzia per una aggiuntiva Idrossile-Gruppo che lo produce nel metabolismo corporeo.
La chiave per capire Estroile tuttavia, non risiede nella sua debole potenza nello stato non gravidico, bensì nel suo massiccio significato durante la gravidanza.
Al di fuori di una gravidanza, Estroile praticamente non rilevabile nel sangue di una donna e non ha alcun significato clinico. Un esame del sangue per Estroile sarebbe inutile in una donna non incinta.
La situazione cambia tuttavia radicalmente durante la gravidanza. Estroile viene prodotta principalmente dal fegato fetale e dalla placenta, non dalla madre.
La sua produzione dipende direttamente dall'attività e dal benessere fetale. Ciò rende Estroile un prezioso marcatore di monitoraggio durante la gravidanza.
La funzione di Estroile in gravidanza è specializzato: favorisce la vasodilatazione in Placenta, migliorando così la circolazione sanguigna e consentendo un migliore assorbimento dei nutrienti per il feto.
Contribuisce alla preparazione dell'utero per il parto, aumentando l'elasticità del Miometri (Muscolo uterino) aumentato.
Interessante è che Estroile meno proliferativo per il Endometrio COME Estradiolo, la gravidanza non è il momento per Endometrio-Crescita (endometrio), che suggerisce perché le donne in gravidanza non corrono lo stesso rischio di cancro endometriale delle donne con un livello cronicamente elevato Estrone.
Estroile svolge anche un ruolo importante nella tolleranza immunitaria del feto, aiuta il sistema immunitario materno a non rigettare il feto geneticamente „estraneo“.
IL EstrioloI livelli di estriolo aumentano continuamente durante la gravidanza: da praticamente zero nella settimana 8, a circa 5 ng/mL nella settimana 20, a circa 20 ng/mL nella settimana 30, e infine a 30-50 ng/mL nella settimana 40 – un aumento massiccio. Dopo il parto, i livelli di estriolo scendono rapidamente di nuovo a livelli non misurabili, poiché la placenta viene rimossa.
Clinicamente Estroile utilizzato come parte dello screening combinato in gravidanza tra la 16ª e la 18ª settimana di gestazione. Un basso valore di estriolo può indicare un'anomalia cromosomica come la sindrome di Down. Tuttavia, un basso valore di estriolo non è definitivo; molte donne con valori bassi partoriscono bambini perfettamente sani. È uno strumento di screening, non diagnostico, e non è coperto dai costi dell'assicurazione sanitaria, ma deve essere pagato privatamente come prestazione IGeL (prestazione di medicina integrativa).
I seguenti valori vengono determinati dal sangue prenatale:
- Alfa-fetoproteina (AFP)
- β-HCG libero (gonadotropina corionica umana)
- estriolo non coniugato (uE3)
Questi valori vengono insieme a età materna, dem Età gestazionale e altri fattori come il peso e la storia medica vengono utilizzati per Rischio di anomalie cromosomiche per calcolare sul nascituro. Questi includono principalmente:
- Sindrome di Down (Trisomia 21) – Tasso di riconoscimento circa. 74 %
si verifica in 1 neonato su 600; non è una malattia, ma un'alterazione genetica immutabile che influenza lo sviluppo fisico e mentale e si basa su una distribuzione casuale anomala dei cromosomi durante la formazione dell'ovulo. - Sindrome di Edwards (Trisomia 18) – Tasso di riconoscimento circa. 70 %
si verifica 1 volta ogni 5.500 nati vivi e provoca gravi disturbi dello sviluppo e numerose malformazioni; il trattamento è sintomatico e mira ad alleviare i sintomi.
La metà dei neonati muore entro sei giorni, solo il 5-10% sopravvive un anno e circa il 15% raggiunge il quinto anno di vita. - Difetti del tubo neurale (NRD, ad es. spina bifida) – Tasso di rilevamento circa. 80 %
si verifica nell'1-1,5 per 1.000 nati vivi; malformazioni congenite del sistema nervoso centrale causate dalla mancata chiusura del tubo neurale durante la prima fase dello sviluppo embrionale, solitamente tra il 22° e il 28° giorno dopo il concepimento.
Il tubo neurale si sviluppa dalla placca neurale e successivamente forma il cervello, il midollo spinale, la colonna vertebrale e il cranio. In caso di difetto del tubo neurale, la chiusura non avviene, il che può portare a malformazioni aperte o chiuse.
Confronto e implicazioni cliniche
Le tre Estrogeni possono essere considerate come strumenti specializzati, ciascuno dei quali svolge una funzione diversa.
Estradiolo è l'attore principale durante gli anni riproduttivi, responsabile della costruzione della mucosa, della densità ossea, della protezione cardiovascolare e della funzione neurologica.
Estrone questo è il sistema di backup debole, che gioca un piccolo ruolo solo durante gli anni riproduttivi, ma diventa la fonte principale dopo la menopausa, con tutte le conseguenze positive e negative che ne derivano.
Estroile è un ormone altamente specializzato, rilevante principalmente durante la gravidanza.
La comprensione di queste differenze è fondamentale per capire perché i test del sangue a volte possono essere fonte di confusione.
Una donna in Perimenopausa potrebbe normale o anche alta Estrogeni totali-specchi, ma se questi principalmente da Estrone persistere (a causa di anovulazione e aumento periferico della conversione), mentre il più biologicamente attivo Estradiolo è basso, presenterà comunque i sintomi di un Estrogeno-Vivere mangiando. Lamenterà vampate di calore, mal di testa, dolori ossei e perdita di memoria, non perché non abbia Estrogeno cappello, ma perché non quello giusto Estrogeno ha.
Nel Perimenopausa è una situazione comune che le donne con cicli anovulatori abbiano una normale o addirittura alta Estrone- Spiegel haben, aber einen niedrigen Estradiolo-Spiegel, perché non c'è ovulazione e quindi una grande quantità prodotta dall'ovaio di Estradiolo. Ciò spiega perché le donne possono soffrire in questa fase nonostante livelli di estrogeni „normali“.
Terapeuticamente questo ha implicazioni. Se è necessaria una terapia ormonale sostitutiva, tipicamente Estradiolo usato, no Estrone, poiché l'estradiolo è l'ormone biologicamente attivo che offre la maggior parte degli effetti protettivi.
Alcune preparazioni tradizionali di HRT contengono coniugato Estrogeni, che è una miscela di Estradiolo, Estrone E Estroile sono, sebbene Estroile la sua presenza in preparati tradizionali è un caso storico, non una ragione terapeutica, è inutile nelle donne non gravide.
Diagnosticamente, ciò significa che in caso di sospetto di carenza ormonale o squilibrio ormonale, non basta semplicemente „Estrogeno“misurato, ma specificamente Estradiolo, Estrone E Progesterone nelle giuste fasi del ciclo.
Un singolo test spesso non è sufficiente, potrebbero essere necessari più test nel corso di diversi cicli per comprendere il modello. I sintomi di una donna sono spesso più affidabili di un singolo esame del sangue, soprattutto in Perimenopausa, quando gli ormoni sono fuori controllo.
Funzioni dell'estrogeno
- Salute delle mucose
Mucose umide in bocca, occhi e vagina - Stabilità ossea
Depositi di calcio e densità ossea - Cardiovascolare
Elasticità vascolare e regolazione della pressione sanguigna - Benessere emotivo
Atmosfera, motivazione e sensualità
Estrogeno viene prodotto principalmente nella prima metà del ciclo mestruale. Il suo compito inizia subito dopo le mestruazioni: stimola l'utero a ricostruire il suo rivestimento interno, simile all'imbottitura di un ovatta, pronta ad accogliere delicatamente un ovulo fecondato.
Quando la donna invecchia e entra nella Premenopausa entrata, inizia Estrogeno affondare. Ciò porta a numerosi sintomi, spesso trascurati come causa:
- Mal di testa
- Disturbi del sonno
- irritabilità
- Vampate di calore
… la sensazione generale che il corpo si stia „disgregando“.
Realizzazione importante
Molte donne riferiscono ipertensione o dolore alla spallaSpalla congelata), che sono associate alla carenza di estrogeni.
Un basso EstrogenoSpecchio può contribuire all'ipertensione, poiché i vasi perdono la loro elasticità. Il dolore alla spalla si verifica perché alla spalla ci sono molti Recettori degli estrogeni disponibili, e senza adeguato Estrogeno queste articolazioni e muscoli possono soffrire.
Progesterone - L'ormone della tranquillità
Mentre Estrogeno è l'ormone della prima metà del ciclo Progesterone l'ormone della seconda metà. Dopo l'ovulazione (che avviene a metà ciclo), Progesterone rilasciato dal corpo luteo, il residuo del follicolo dopo l'ovulazione.
Il progesterone dice all'utero che è stata costruita abbastanza mucosa e lo prepara per ricevere un ovulo fecondato.
Il progesterone è l'ormone che calma, aiuta a dormire e regola l'eccitabilità nervosa. Le donne che soffrono di carenza di progesterone spesso riferiscono di sentirsi „costantemente tese“, che piccole cose le irritano e che non riescono più a dormire nella seconda metà del ciclo.
Il progesterone è spesso il primo ormone a essere prodotto in quantità minori. Una donna può avere ancora le mestruazioni per anni ma senza un vero ovulo, il che significa che ha poco o nessun Progesterone molti di più.
In tali casi, il rivestimento dell'utero può crescere in modo incontrollato, causando sanguinamenti estremi che confondono la donna, poiché non capisce perché la quantità sia così massiccia.
Sintomi di carenza di progesterone
Se una donna sotto
- insonnia estrema
- forte irritabilità
- forti dolori mestruali
- sbalzi d'umore incontrollati
- disturbi d'ansia inspiegabili
soffre, soprattutto se questi sintomi sono nuovi o peggiorati, è spesso la carenza di progesterone a scatenare il problema.
Paradossalmente, i medici spesso non se ne accorgono perché si concentrano sul ciclo mestruale regolare, non sulla mancanza di ovulazione.
Testosterone – Energia e Forza
Sebbene Testosterone spesso percepito come l„“ormone maschile", anche le donne producono Testosterone. Ci sono energie che aiutano a costruire i muscoli, migliorano il metabolismo e contribuiscono alla libido.
Un adeguato livello di testosterone è associato alla vitalità e alla sensazione di poter „tirare avanti“.
Quando una donna ha livelli di testosterone troppo bassi, si sente spesso stanca e priva di energie. Il problema si aggrava quando lo stress cronico sovraccarica le ghiandole surrenali: in tal caso, le ghiandole surrenali non sono in grado di produrre abbastanza testosterone per compensare la carenza proveniente dalle ovaie.
Cortisolo – L'ormone della sopravvivenza
Cortisolo è l'ormone dello stress secreto dalla ghiandola surrenale. Nei momenti di grande stress Cortisolo attiva la modalità „lotta o fuga“, aiutando così a superare le crisi.
Il problema sorge quando Cortisolo rimane cronicamente elevato:
- glicemia persistentemente elevata
- aumenta la pressione sanguigna
- „ruba“ risorse che la ghiandola surrenale utilizza per la produzione di Progesterone E Testosterone mancano
Ciò crea un circolo vizioso:
Stress cronico → alto Cortisolo troppo poco Progesterone E Testosterone → minore resilienza allo stress → ancora più alto Cortisolo.
La donna si sente intrappolata, esausta e non riesce a sfuggire alla spirale.
L'estrogeno e lo stress causano la lipedema?
La domanda sulle cause della lipedema è una delle domande centrali per le donne colpite e per i medici. Per decenni questa malattia è stata trascurata o spiegata con una mancanza di forza di volontà e si diceva: „Devi semplicemente dimagrire!“
Oggi si sa che la lipedema è una patologia biologica in cui predisposizione genetica e fattori ormonali interagiscono. Sia Estrogeno sia lo stress sembrano giocare un ruolo importante nell'insorgenza e nel peggioramento di questa malattia.
Fondamenti di Genetica e Stimolazione Ormonale
Il lipedema è una patologia cronica del tessuto adiposo sottocutaneo, caratterizzata da una proliferazione anomala e un accumulo patologico di cellule adipose, tipicamente nelle gambe o talvolta nelle braccia. I glutei e la parte superiore del corpo sono solitamente risparmiati, il che porta a un rapporto caratteristico: tronco snello ma gambe voluminose. La patologia colpisce le donne in oltre il 95% dei casi, il che suggerisce fortemente una componente ormonale.
Per comprendere le cause della lipedema è necessario distinguere tra due livelli biologici diversi, ovvero la predisposizione genetica e i fattori scatenanti ormonali.
Una scoperta importante della ricerca moderna è che la predisposizione genetica da sola non è sufficiente a causare la lipedema, è necessario un innesco.
Studi dimostrano che fino al 60% delle donne colpite ha parenti con gli stessi sintomi, il che indica una forte componente ereditaria. Tuttavia, non tutte le donne geneticamente predisposte sviluppano la malattia, alcune rimangono asintomatiche per tutta la vita. Ciò dimostra che la „bomba genetica“ deve essere innescata da fattori esterni.
Estrogeno come fattore scatenante primario
In oltre l'85 percento delle donne colpite, la prima manifestazione della lipedema si verifica in una fase di cambiamento ormonale. Questi sono tipicamente tre eventi della vita:
- Pubertà
- gravidanza
- Menopausa
Il fatto che la lipedemia coincida così coerentemente con queste transizioni ormonali implica che Estrogeno un ruolo centrale.
Durante la pubertà, i EstrogenoSi gonfiano drammaticamente. Proprio in questo periodo, molte giovani ragazze notano che le loro gambe si gonfiano e aumentano di volume in modo anomalo, mentre la parte superiore del corpo rimane snella.
Spesso in questo periodo viene trascurato o mal interpretato come un normale aumento di peso. Se poi la ragazza inizia anche ad assumere la pillola anticoncezionale, che aumenta ulteriormente l'esposizione agli estrogeni, lo sviluppo del lipedema viene spesso accelerato.
Medici e pazienti attribuiscono l'aumento di peso alla pillola, senza rendersi conto che una sottostante patologia di lipedema si è risvegliata.
Anche durante la gravidanza si verificano massicci cambiamenti ormonali. Il corpo non produce solo più Estrogeno, ma anche un rapporto aumentato di Estrogeno a Progesterone. Molte donne con lipedema preesistente riferiscono un peggioramento significativo dei loro sintomi durante la gravidanza: più gonfiore, più dolore, una progressione più rapida della malattia. In alcuni casi, il lipedema si manifesta per la prima volta durante una gravidanza, quando la predisposizione genetica era presente ma non si era ancora manifestata.
Nella menopausa la situazione è paradossale: il Estrogeno- Il fabbisogno di zuccheri diminuisce drasticamente e, tuttavia, molte donne con lipedema possono riscontrare un peggioramento. Questo potrebbe spiegare che non l'assoluto Estrogeno-Livello del problema è, ma la fluttuazione e lo squilibrio tra Estrogeno e altri ormoni come Progesterone E Testosterone. Quando il corpo perde l'equilibrio ormonale, sia per livelli alti o bassi, i sintomi della lipedema sembrano peggiorare.
I meccanismi biologici attraverso i quali Estrogeno i meccanismi esatti che influenzano la lipodistrofia non sono ancora completamente compresi, ma diverse teorie hanno trovato un supporto empirico.
Una teoria afferma che riguarda la densità e la funzione di Estrogeno-Recettori entra nel tessuto adiposo sottocutaneo. Il tessuto adiposo delle gambe potrebbe avere una maggiore densità di recettori per gli estrogeni rispetto al tessuto adiposo situato in altre parti del corpo, un „fenomeno locale“ piuttosto che sistemico. Quando gli estrogeni si legano a questi recettori, potrebbero innescare segnali locali che portano a un'abnormale proliferazione e ingrossamento delle cellule adipose.
Un'altra teoria riguarda la funzione capillare: Estrogeno potrebbe aumentare la permeabilità dei vasi sanguigni più piccoli, provocando la fuoriuscita di liquidi nei tessuti, il che corrisponde esattamente a quanto si osserva nella lipedema.
Una scoperta interessante di una nuova ricerca si riferisce al Metabolismo del progesterone. Gli scienziati hanno un Gene identificato, per l'enzima Aldo-chetoreduttasi codificato. Questo enzima è responsabile del metabolismo del progesterone.
Donne con una Mutazione in questo gene mostrare Livelli anormali di progesterone, specialmente nel tessuto adiposo locale.
Questo potrebbe essere un fattore decisivo, non solo il Estrogeno-livello, ma anche l'equilibrio tra Estrogeno E Progesterone nel tessuto adiposo locale potrebbe essere cruciale. Una carenza di progesterone o uno squilibrio tra estrogeni e progesterone potrebbero guidare i processi patologici del grasso nella lipodema.
Squilibrio ormonale e riacutizzazioni della lipedema
Un modello comune osservato nella pratica clinica è il fenomeno della „recidiva“ nel lipedema. Le pazienti riferiscono che i loro sintomi di lipedema non peggiorano continuamente, ma piuttosto in episodi; a volte i sintomi sono stabili, poi improvvisamente si verifica un peggioramento drammatico con un aumento del gonfiore, del dolore e potenzialmente anche un aumento dell'aumento di peso nell'area interessata.
Questi episodi coincidono spesso con cambiamenti ormonali:
- l'inizio o la cessazione Pillola
- uno gravidanza O Aborto spontaneo
- Inizio del Menopausa.
La meccanica di queste spinte sembra legata a uno squilibrio ormonale. Quando il corpo viene messo in una condizione in cui gli estrogeni sono alti e il progesterone basso, o in cui i rapporti fluttuano in modo caotico, ciò sembra „innescare“ le cellule adipose del lipedema. Si moltiplicano, si ingrandiscono e portano a un peggioramento dei sintomi.
Ciò spiega perché alcune donne, durante la contraccezione ormonale, in particolare con contraccettivi dominati dagli estrogeni, sperimentano un peggioramento del loro lipedema e perché la perimenopausa, un periodo di estrema fluttuazione ormonale, è particolarmente difficile per molte pazienti affette da lipedema.
Terapeuticamente, questa conoscenza ha implicazioni. Alcuni esperti di lipedema consigliano alle pazienti di evitare la contraccezione ormonale o almeno di sperimentare con molta cautela per vedere se un particolare contraccettivo peggiora i loro sintomi.
A pazienti con desiderio di gravidanza, in alcuni casi, si raccomanda di eseguire la liposuzione (liposuzione terapeutica) prima di una gravidanza, al fine di ridurre il carico del lipedema prima che si verifichino le turbolenze ormonali della gravidanza.
Stress, Cortisolo e Infiammazione
Mentre la ricerca sugli ormoni nella lipedema è in corso da decenni, una scoperta più recente è il ruolo dello stress psicologico.
Le osservazioni cliniche attuali e i primi risultati della ricerca suggeriscono che lo stress, oltre agli ormoni, potrebbe essere un fattore scatenante significativo per le riacutizzazioni della lipedema.
Quando il corpo è sotto stress, sia esso stress acuto (come un evento traumatico o un evento significativo della vita) stress cronico (come lo stress lavorativo o i conflitti familiari), egli Cortisolo libero. Cortisolo, il classico „ormone dello stress“, è un composto del corpo Corticosteroide, che normalmente mobilizza il corpo per affrontare le sfide. Tuttavia, in caso di stress cronico, i livelli di cortisolo rimangono persistentemente elevati.
Diverse osservazioni cliniche hanno dimostrato che le pazienti affette da lipedema che soffrono di un aumento dello stress psicologico sperimentano spesso riacutizzazioni del lipedema subito dopo.
Alcuni pazienti riferiscono che dopo un decesso in famiglia, la perdita del lavoro o una separazione, i loro sintomi di lipedema sono peggiorati drasticamente, parte di una reazione ritardata che va da settimane a pochi mesi. Ciò suggerisce un meccanismo biologico attraverso il quale lo stress psichico aggrava la patologia del lipedema.
Cortisolo è noto come un ormone pro-infiammatorio che, se cronicamente elevato, porta all'infiammazione sistemica.
Il lipedema stesso è associato a processi infiammatori cronici nel tessuto adiposo interessato, le cellule adipose anormali del lipedema sono costantemente circondate da mediatori infiammatori. Un aumento dei Cortisolo-Gli specchi potrebbero amplificare questa infiammazione attraverso lo stress.
Inoltre, sopprime Cortisolo l'innalzamento cronico del sistema immunitario, che a sua volta può portare a schemi infiammatori anomali.
Anche la funzione linfatica, che è spesso compromessa nella lipedema, potrebbe essere influenzata da stress cronico ed elevato Cortisolo essere ulteriormente ostacolato.
Lo stress E Cortisolo influenzano anche l'asse ormonale stesso. Lo stress cronico può portare a Disregolazione dell'asse ipotalamo-ipofisi-ovaio condurre, il che a sua volta porta a pattern anomali di estrogeni e progesterone conduce.
Lo stress potrebbe sia direttamente (attraverso Cortisolo peggiorano il lipedema sia direttamente (attraverso un'infiammazione) sia indirettamente (attraverso il potenziamento ormonale).
Genetica, Ormoni, Stress come quadro generale
L'attuale comprensione della lipedema si è evoluta da una semplice spiegazione di „problema di peso“ a un modello complesso in cui molteplici fattori si intersecano.
La migliore formulazione attuale è: una predisposizione genetica è necessaria, ma non sufficiente. È necessario un fattore scatenante, solitamente più fattori, per innescare la lipedema.
I fattori scatenanti primari sono di natura ormonale:
- Pubertà
- Inizio della contraccezione ormonale
- Gravidanza,
- Perimenopausa
- Menopausa
Questi sono i punti critici in cui molte donne con una predisposizione genetica notano il loro lipedema per la prima volta.
Ma anche fattori secondari giocano un ruolo. Lo stress psichico cronico può scatenare o peggiorare la lipedema, probabilmente attraverso una combinazione di aumento del cortisolo, attivazione dell'infiammazione e potenziamento ormonale secondario. L'obesità non è un fattore causale, ma può peggiorare la sintomatologia.
Una donna in sovrappeso senza predisposizione genetica al lipedema non svilupperà mai il lipedema, ma una donna geneticamente predisposta può vedere i suoi sintomi aggravati dal sovrappeso.
Questa complessità spiega anche perché la lipedema è così variabile. Due donne con una predisposizione genetica identica possono avere corsi completamente diversi, a seconda dei trigger ormonali che sperimentano e dello stress a cui sono sottoposte.
Una donna potrebbe attraversare la pubertà con sintomi minimi, per poi sperimentare una gravidanza che porta a un drammatico peggioramento del lipedema.
Un'altra donna potrebbe essere minimamente interessata per tutta la vita, fino a quando la menopausa non la colpirà con una nuova spinta.
Implicazioni cliniche
Capire che estrogeni e stress sono fattori rilevanti ha implicazioni terapeutiche:
- Le pazienti con lipedema dovrebbero prestare molta attenzione nella scelta dei metodi contraccettivi. Il passaggio a un prodotto a basso dosaggio di estrogeni o a metodi contraccettivi non ormonali potrebbe migliorare i sintomi in alcuni casi.
- La gestione dello stress non è importante solo per il benessere psicologico, ma ha anche una componente medica diretta: lo stress cronicamente elevato può effettivamente peggiorare la lipedema e dovrebbe essere affrontato attivamente.
- Lo scetticismo diagnostico è appropriato quando un esame del sangue mostra livelli di estrogeni „normali“ ma una paziente sta soffrendo di riacutizzazioni di lipedema. Il problema potrebbe non risiedere nel livello assoluto di estrogeni, ma nella Equilibrio tra estrogeni, progesterone e testosterone, o nelle concentrazioni ormonali locali nel tessuto adiposo stesso, che non vengono rilevate da un esame del sangue.
Un medico esperto di lipedema farà più che limitarsi a leggere il risultato dell'esame del sangue; interrogherà la paziente riguardo a stress, cambiamenti nello stile di vita e schemi mestruali. - Terapeutico che vi siano altri approcci oltre alla liposuzione e alla terapia compressiva. Riduzione dello stress, Tecniche di gestione dello stress, forse anche adeguamenti nutrizionali specifici, che quello Stabilizzare l'equilibrio ormonale, potrebbero teoricamente migliorare il comportamento della lipedema. Questo è attualmente oggetto di studio attivo.
Studi
Estrogeno
- FANG et al. (2026) - Impatto degli ormoni sullo sviluppo del lipedema: una revisione sistematica della letteratura„
„I lipedemi sembrano essere una patologia multifattoriale causata principalmente da una disregolazione ormonale – in particolare in relazione agli estrogeni – così come da componenti metaboliche e possibili fattori genetici. I risultati supportano la riclassificazione del lipedema come una patologia a componente ormonale, distinta dall'obesità, e sottolineano la necessità di ulteriori ricerche sui biomarcatori diagnostici, sulle terapie mirate e sul ruolo della suscettibilità genetica.“ - VIANA et al. (07.2025) - „La menopausa come punto di svolta critico nella lipedema“„
- KATZER et al. (2021) - „Lipedema e il potenziale ruolo degli estrogeni nell'eccessivo accumulo di tessuto adiposo„
Dimostra che l'estrogeno promuove l'adipogenesi tramite l'attivazione di ERα e l'aumento dell'espressione di PPARγ - VIANA et al. (07.2025) - „La carenza di estrogeni indotta dalla menopausa amplifica la disfunzione del tessuto adiposo sopprimendo la segnalazione di ERα; potenziando l'attività di ERβ; e interrompendo la funzione mitocondriale„
„Il declino sistemico dell'estradiolo circolante, associato a una maggiore produzione intracrina di estradiolo nel tessuto adiposo interessato, guidata dalla sovraespressione dell'aromatasi e della 17β-HSD1 e dal deficit della 17β-HSD2, unitamente a uno squilibrio che favorisce la segnalazione dell'ERβ rispetto all'ERα, crea un microambiente pro-infiammatorio, profibrotico e a predominanza estrogenica. Questo milieu ormonale promuove l'ipertrofia degli adipociti, l'infiammazione cronica, il rimodellamento della matrice extracellulare e la resistenza alla mobilizzazione dei lipidi.“ - CIFARELLI et al. (2025) - „Lipedema: Dai Cambiamenti Ormonali Femminili all'Intervento Nutrizionale„
Mostra l'infiammazione cronica come meccanismo principale, menziona anche la permeabilità intestinale (leaky gut), spesso causata da disbiosi o altri disordini della barriera intestinale, e approfondisce le misure antinfiammatorie e gli integratori.
„Questo stato porta a un'infiammazione cronica lieve, in parte imputabile alla traslocazione di LPS (lipopolisaccaridi), costituenti della membrana esterna dei batteri gram-negativi, dall'intestino alla circolazione sistemica.
Quando le LPS circolano nel flusso sanguigno, raggiungono anche gli adipociti, che poi producono citochine pro-infiammatorie come TNF-α, IL-6 e IL-1β, alterando le funzioni degli adipociti e causando una significativa risposta infiammatoria locale.“
Stress e cortisolo
- DINNENDAHL et al. (09.05.2024) - „L'espressione del marcatore adipogenico è significativamente aumentata negli adipociti di lipedema trattati con estrogeni differenziati da cellule staminali adipose in vitro„
„Questo studio indica che l'espressione dei recettori degli estrogeni e di diversi enzimi metabolizzanti gli estrogeni è alterata nei lipedemi, suggerendo che gli estrogeni potrebbero svolgere un ruolo nella disregolazione del tessuto adiposo nei lipedemi.“
Biomarcatori infiammatori
- Laura Patton e altri – 27.01.2024 - „Studio Osservazionale su Ampia Popolazione Italiana con Lipedema: Profilo Biochimico e Ormonale, Valutazione Anatomica e Clinica, Anamnesi Auto-riferita„
La più grande coorte nota di 360 donne con lipedema in Italia
„I normali esami del sangue non escludono la lipedema – il problema non risiede nel livello ormonale sistemico, ma nel metabolismo ormonale locale nel tessuto adiposo - Fühner R. e. a. – (07.12.2022) - „Lipedema: Approfondimenti su Morfologia, Fisiopatologia e Sfide„
„Il lipedema può essere distinto dall'obesità e dal linfedema sulla base delle sue caratteristiche morfologiche e molecolari uniche.“
Panoramica multidisciplinare
Cifarelli V. – (2025) - „Lipedema: Progressi, Sfide e la Strada da Percorrere„
Comprendere il ciclo mestruale
Il ciclo mestruale è una danza di quattro settimane tra due ormoni: Estrogeno E Progesterone. Per comprendere appieno gli effetti di questi ormoni, è importante suddividere il ciclo nelle sue fasi.
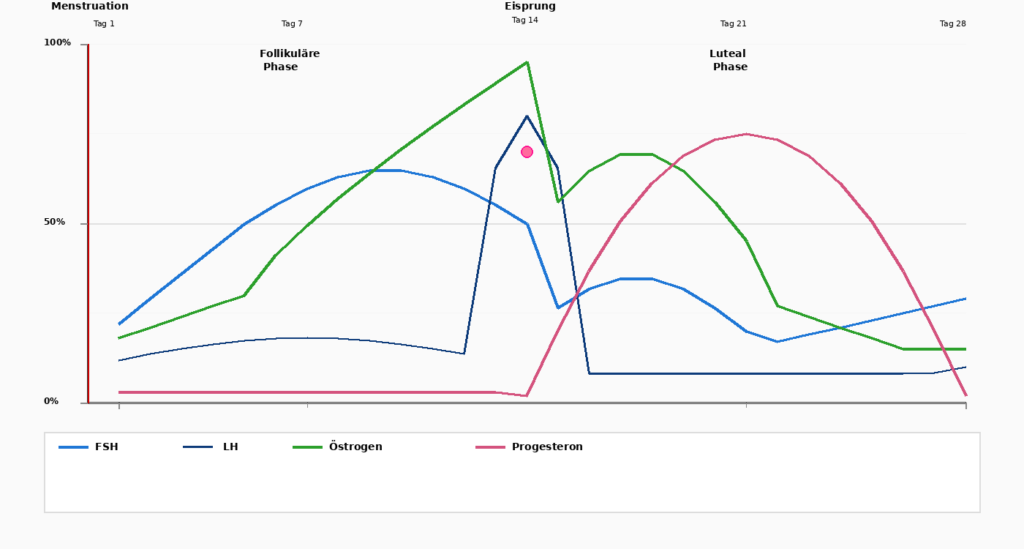
Giorni 1-5
Mestruazioni
Il ciclo inizia con le mestruazioni, quando il rivestimento uterino accumulato viene espulso. Estrogeno E Progesterone sono ai loro valori più bassi.
Giorni 1-14
Fase follicolare
Dopo le mestruazioni inizia la Ipofisi, FSH (ormone follicolo-stimolante) che stimola lo sviluppo dei follicoli ovarici. Contemporaneamente inizia Estrogeno A salire. Il corpo diventa più attivo, l'energia aumenta, l'endometrio inizia a crescere.
Tag 14
Ovulazione (Eisprung)
Un aumento drammatico di LH (Ormone luteinizzante) innesca l'ovulazione. L'ovulo viene rilasciato e si muove nella tuba di Falloppio. A questo punto raggiunge Estrogeno il suo picco massimo, prima di cadere improvvisamente. Contemporaneamente inizia Progesterone salire.
Giorni 15–28
Fase luteale
Dopo l'ovulazione domina Progesterone la seconda metà del ciclo. Progesterone prepara la mucosa uterina nel caso in cui un ovulo sia stato fecondato.
Allo stesso tempo calma Progesterone il corpo: Il sonno può diventare più profondo, il nervosismo diminuisce. Se l'ovulo non viene fecondato, i livelli Estrogeno E Progesterone alla fine di questa fase e innesca la mestruazione successiva.
Fluttuazioni ormonali nel ciclo mestruale
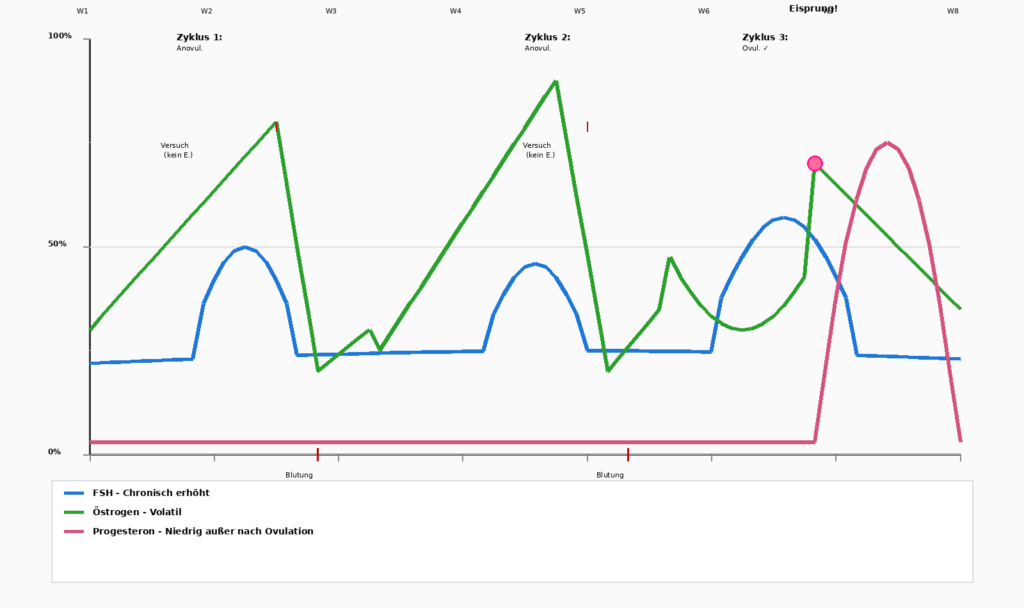
Eccesso di estrogeni – Il sottile squilibrio
È importante notare che non sempre una carenza assoluta è il problema, perché a volte è uno squilibrio. Quando il progesterone scende mentre gli estrogeni rimangono relativamente elevati, si crea una „dominanza estrogenica“ (relativa, non assoluta). Ciò porta a:
- Aumento di peso
Difficoltà nella perdita di peso nonostante il cambio di dieta - Mal di testa
Mal di testa regolare o rafforzato - Sbalzi d'umore
Instabilità emotiva - Tensione al seno
Dolore o tensione persistente al petto - Gonfiore
Gonfiore addominale aumentato - irritabilità
Irritabilità aumentata - Flusso mestruale abbondante
Sanguinamento incontrollato e abbondante
Cambiamenti – Perimenopausa alla menopausa
Lo stato ormonale di una donna non è statico. Attraversa diverse fasi, ognuna con le proprie sfide.
- Anni fecondi (fino a circa 35 anni)
Estrogeno E Progesterone si trovano in un ritmo stabile. L'ovulazione funziona in modo coerente e le mestruazioni sono prevedibili. La maggior parte delle donne ha meno sintomi. - Premenopausa (35–42 anni)
Progesterone cade per prima. Estrogeno rimane inizialmente elevato. Ciò porta ai classici Sintomi della sindrome premestrualeInsonnia, irritabilità estrema, sanguinamento intenso. La vita sembra „impossibile“. - Perimenopausa/Menopausa (42–49 anni)
Questa è la fase più turbolenta. Progesterone rimane basso, ma Estrogeno diventa volatile: sale alle stelle e poi crolla improvvisamente.
Una donna non sa come si sentirà di giorno in giorno. A volte ha forti perdite di sangue, a volte nessuna. A volte ha energia, a volte si sente completamente esausta.
Molte donne descrivono questa fase come „difficile“, peggiore persino della menopausa precoce, perché l'imprevedibilità dà una sensazione di non avere più il controllo.
Misure per squilibri ormonali e sindrome premestruale
La buona notizia è che si può fare molto per alleviare i sintomi ormonali e migliorare la qualità della vita. L'approccio, tuttavia, dovrebbe essere multiforme.
Fondamenti diagnostici
Il primo passo è la comprensione del proprio profilo ormonale attraverso esami.
I test del sangue possono misurare i livelli di estrogeni, progesterone, FSH, LH e altri ormoni.
I test salivari sono meno invasivi e possono anche essere informativi.
La cosa più importante è non fare questi test in giorni a caso, il momento è cruciale: il progesterone dovrebbe essere in Fase luteale (idealmente da testare al giorno 21), non nella follicolari Fase.
Nutrizione
Die moderne Ernährung ist zu oft unzureichend. Studien zeigen, dass Gemüse und Obst heute etwa 80% weniger Vitamine enthalten als vor 50 Jahren. Dies ist kein Versagen der Landwirte, sondern die Folge von z.B. zu intensiver Landwirtschaft, ausgelaugter Böden, geringer Sortenvielfalt, falscher Erntezeitpunkte, längerer Transportwege. Deshalb ist es essentiell, bewusst auf ausreichende Nährstoffzufuhr zu achten.
Stabilità della glicemia
Una chiave per la salute ormonale è la stabilizzazione del Glicemia. Le donne dovrebbero fare pasti regolari con sufficiente proteina mangiare. Soprattutto in Fase luteale (seconda metà del ciclo) il corpo ha bisogno di più calorie e nutrienti.
Gestione dello stress e stile di vita
Lo stress cronico è uno dei principali motori degli squilibri ormonali.
Quando una donna è sotto stress costante, la ghiandola surrenale rilascia continuamente Cortisolo ab. Dies konkurriert um Ressourcen mit Progesterone E Testosterone.
La soluzione non è, „Cortisolo “ridurre" (cosa che sarebbe impossibile e pericolosa durante lo stress), ma ridurre le fonti di stress. Ciò può significare rinunciare ad alcuni obblighi (in parte presunti), stabilire dei limiti o persino riconsiderare la carriera.
Dormire
Sette-nove ore di sonno di alta qualità non sono un lusso, sono essenziali per la produzione e la regolazione degli ormoni. La mancanza di sonno amplifica Carenza di progesterone esponenziale.
Supplementi dietetici
Sebbene una buona alimentazione sia fondamentale, gli integratori alimentari mirati possono supportare il corpo. La chiave è la comprensione: gli integratori non sostituiscono una dieta, ma colmano le lacune lasciate dall'agricoltura moderna e dallo stile di vita.
Il complesso di magnesio, vitamina D3 e vitamina K2
Queste tre sostanze sono inestricabilmente legate tra loro. Spesso, tuttavia, vengono erroneamente considerate separatamente l'una dall'altra.
La correlazione:
- Magnesio influenza oltre 400 processi fisici
- Vitamina D3 (che tecnicamente è un ormone, non una vitamina) favorisce l'assorbimento del calcio
- Vitamina K2 attiva l'osteocalcina, la proteina che introduce il calcio nella matrice ossea
Se uno di questi tre manca o è addirittura insufficiente, il sistema non funziona correttamente.
Altri nutrienti essenziali
- Acidi grassi Omega-3
Regolazione ormonale, salute cardiovascolare, antinfiammatorio, vista - Vitamine del gruppo B
Supporto per il metabolismo ormonale e il sistema nervoso - Vitamina C ed E
Protezione antiossidante, formazione di collagene - Zinco
Funzione immunitaria e produzione di ormoni - ferro
Particolarmente importante nelle donne che mestruano a causa delle naturali perdite di sangue - Probiotici
Salute dell'intestino, metabolismo ormonale, assorbimento dei nutrienti
L'intestino è un organo ormonale spesso trascurato. Una grande parte del metabolismo ormonale avviene nell'intestino. Un microbioma sano non solo favorisce l'assorbimento dei nutrienti, ma anche la circolazione degli ormoni. I probiotici (in una speciale capsula per resistere all'acido dello stomaco) possono ripristinare l'equilibrio intestinale.
Oli essenziali
Gli oli essenziali sono sostanze vegetali concentrate che possono interagire con il sistema nervoso attraverso l'inalazione e l'applicazione topica. Non sostituiscono le cure mediche, ma ne sono un valido complemento.
Lavanda – per calmare
Proprietà chimico-fisiche
Regolazione della pressione sanguigna, stabilizzazione della frequenza cardiaca, rilassamento muscolare, sedazione
Indicazioni
Insonnia, dolori mestruali, ipertensione, sintomi associati alla sindrome premestruale
Applicazione
3–4 gocce con olio vettore (cocco, jojoba) su pancia, collo o piante dei piedi. Può anche essere usato in un diffusore.
Ylang-Ylang – Regolatore della pressione sanguigna e della libido
Proprietà chimico-fisiche
Regolazione della pressione sanguigna, aumento della libido, equilibrio emotivo, modulazione ormonale
Caratteristica speciale
Questo olio si è dimostrato particolarmente efficace contro l'ipertensione, anche nei casi in cui i farmaci non erano sufficienti.
Applicazione
2 gocce sublinguali (sulla lingua), o topico sui punti di polso e sul collo
Magnolia – Adattogeno surrenale
Proprietà chimico-fisiche
Supporto surrenalico, riduzione dello stress, diminuzione dell'ansia, sollievo dagli attacchi di panico
Applicazione
Applicare mattina e sera sulla zona dei reni (zona lombare) con un olio vettore. L'uso regolare per un mese mostra effetti evidenti.
Equilibrio – Armonizzazione e vampate di calore
Proprietà chimico-fisiche
Stabilizzazione emotiva, equilibrio dell'umore, sollievo dalle vampate di calore
Applicazione
4 gocce con olio vettore su entrambe le piante dei piedi al mattino dopo il risveglio.
Serenità - Rilassamento (notturno)
Proprietà chimico-fisiche
Rilassamento profondo, promozione del sonno, calmante mentale ed emotivo
Routine
3–4 gocce con olio vettore sui piedi prima di coricarsi favoriscono un sonno ristoratore.
Vetiver e Adattivo
Il vetiver porta energia e vitalità. Adaptive è unico, contiene rosmarino (per la chiarezza mentale) mescolato con componenti sedativi.
Importante
Gli oli essenziali dovrebbero sempre essere diluiti con un olio vettore. Il dosaggio è individuale, alcune donne reagiscono a 2 gocce, altre ne necessitano di 4 o più.
Un approccio olistico alla salute ormonale
La chiave per migliorare la salute ormonale risiede in un approccio integrativo:
- Prove
Conoscere i valori ormonali, non tirare a indovinare - Nutrizione
Cibo vero, regolarmente, con sufficienti proteine e glicemia stabile - Ridurre lo stress
Identificare e ridurre sistematicamente lo stress cronico - Ottimizzare il sonno
7–9 ore costanti, alla stessa ora - Integratore alimentare
Mirato, basato su test e sintomi - Aromaterapia
Oli essenziali per il supporto emotivo e fisico - Tracciamento
Documentare i sintomi, controllare regolarmente i livelli ormonali
L'obiettivo non è semplicemente alleviare i sintomi, anche se questo è importante. L'obiettivo è sostenere una donna in modo che rimanga vitale e piena di vita fino agli 80 o 90 anni. Senza questo approccio integrato, molte donne possono sentire che la loro vita è finita a 50 o 60 anni. Con esso, possono rifiorire.
Creare una base non è complicato, richiede solo chiarezza su ciò di cui il corpo ha bisogno e la determinazione a fornirglielo. Due minuti al giorno per rafforzare la salute influenzano ogni altra decisione che si prende in quel giorno.