Indholdsfortegnelse
At forstå menstruationscyklussen hormonelt er ofte ikke let, den holder sig ikke altid til „reglen“ og gør nogle gange, hvad den vil.
Det kvindelige hormonstofskifte er et komplekst og meget følsomt system, hvor flere organer som æggestokke, binyrer, livmoder og bugspytkirtel arbejder sammen i et fint hormonelt kontrolkredsløb. En dybere forståelse af disse processer er afgørende for at kunne kategorisere symptomerne korrekt og træffe målrettede foranstaltninger.
Hormonsystemet
Binyrerne, æggestokkene, bugspytkirtlen og mave-tarmkanalen udgør tilsammen et netværk af hormonproducerende organer.
Hormoner er kemiske budbringere og udgør et komplekst hormonelt kontrolkredsløb. Disse hormoner overfører konstant information, fortæller organerne, hvad de skal producere, og regulerer adskillige processer, som er afgørende for vores velbefindende.
Hvis vi udelukkende fokuserer på et enkelt symptom eller behandler et enkelt hormon uden at tage hensyn til de andre, kan vi let overse den grundlæggende årsag. Et eksempel: Hvis binyrerne har været udsat for meget stress i årevis Kortisol skal distribuere, kan den ikke distribuere nok Progesteron og Testosteron producere. Konsekvenserne af disse mangler er betydelige.
De vigtigste hormoner
Østrogen - kvindelighedens hormon
Østrogen er nok det mest kendte kvindelige hormon. Det er ansvarligt for udviklingen af sekundære kønskarakterer, giver kurver og spiller en stor rolle i vores følelsesmæssige og sociale adfærd. Det er hormonet for redebygning, ønsket om at passe på familien og pleje relationer.
Differentiering
Når vi taler om østrogen, taler vi faktisk om en familie af tre forskellige hormoner: østradiol, Oestrone og Östreol.
De adskiller sig fundamentalt i deres kemiske struktur, biologiske aktivitet, deres kilder i kroppen og deres fysiologiske funktioner. At forstå disse forskelle er afgørende for effektiv hormonbehandling og for at forstå, hvorfor kvinder i Perimenopause selv om deres østrogenblodprøver måske ser „normale“ ud.
Østradiol - power-hormon
østradiol, kemisk kendt som 17β-østradiol, er det mest biologisk aktive Østrogen og omtales derfor ofte som den „virkelige“ eller „primære“ Østrogen mærket. Med en relativ biologisk aktivitet på 100 procent er østradiol omkring tolv gange stærkere end Oestrone og 80 gange stærkere end Östreol.
Det bruges hovedsageligt i Granuløse celler den Æggestokke produceret, især i løbet af Follikulær fase af menstruationscyklussen, når Østrogen-koncentrationen stiger kontinuerligt for at udløse ægløsning. I løbet af Lutealfasen forbliver den østradiol-koncentrationen steg, men ikke så dramatisk som i præovulatorisk Toppen.
Funktionerne i østradiol er mangfoldige og vitale. Det er det hormon, der er ansvarligt for opbygningen og spredningen af livmoderslimhinden, en proces, der er nødvendig for at give plads til et befrugtet æg. østradiol regulerer også knoglemetabolismen gennem aktivering af Osteoblaster (knogledannende celler) og hæmning af Osteoklaster (knoglenedbrydende celler) og derved opretholde en stabil knogletæthed. Dette er især vigtigt for at forebygge Knogleskørhed, et stort problem for postmenopausale kvinder.
Kardiovaskulære virkninger østradiol har en beskyttende virkning ved at udvide blodkarrene, forbedre endotelfunktionen og derved sænke blodtrykket og øge Kolesterolmetabolisme forbedret. I hjernen østradiol spiller en afgørende rolle for kognition, hukommelse og neuroplasticitet, hjernens evne til at danne nye nervebaner. Det fremmer Produktion af serotonin, som er vigtig for regulering af humøret. Seksuel funktion og Smøring er stærkt påvirket af østradiol afhængig.
Menstruationscyklussen følger østradiol et karakteristisk mønster: lavt under menstruation (10-20 pg/mL), stiger derefter under menstruation (10-20 pg/mL). Follikulær fase når et højdepunkt på 200-400 pg/mL kort før ægløsningen og forbliver derefter stabil i løbet af ægløsningsfasen. Lutealfasen steg til et middelhøjt niveau (100-150 pg/mL).
Med starten af Perimenopause Dette mønster bliver kaotisk, fordi østradiol-værdierne kan svinge voldsomt, nogle gange ekstremt høje, andre gange uventet lave. Efter at Overgangsalderen den østradiol-niveauerne falder dramatisk til under 20 pg/mL og forbliver der.
Østron - backup-hormon
Oestrone, kemisk meget lig østradiol, men med kun en lidt anderledes struktur. Det er omkring tolv gange svagere end østradiol. På trods af denne lavere styrke Oestrone spiller en beskeden rolle i de reproduktive år, men bliver stadig vigtigere i overgangsalderen.
I modsætning til østradiol, som hovedsageligt bruges af Æggestokke er produceret, er resultatet Oestrone primært gennem perifer omdannelse af Androstendion, et forstadie fra binyrerne, især i fedtvæv, hud og lever.
Det er grunden til, at overvægtige kvinder har tendens til at have højere Oestrone-har, især efter Overgangsalderen.
I løbet af de reproduktive år Oestrone bidrager kun med omkring femten til tyve procent af den samlede østrogenicitet. Dets biologiske effekt er meget svagere. Det er mindre effektivt i forhold til spredning af endometriet, mindre effektivt i forhold til knogletæthed, kardiovaskulære og neurologiske beskyttende effekter end østradiol.
Østron bevarer dog nogle grundlæggende østrogeneffekter, og dets rolle bliver stadig vigtigere med alderen.
Efter overgangsalderen sker der et dramatisk skift: Æggestokkene producerer næsten ingen Østrogen, men fedtvævet fortsætter med at Oestrone Gratis.
For mange postmenopausale kvinder Oestrone bliver faktisk den vigtigste kilde til østrogeneffekter i kroppen. Det har både positive og negative konsekvenser.
På den positive side kan kvinder med øget kropsvægt efter overgangsalderen have bedre knogletæthedsværdier, et fænomen, der kaldes „fedt beskytter knoglerne“.
På den negative side er det dog, at Oestrone har en kontinuerlig og acyklisk effekt. I modsætning til østradiol, som afbrydes under menstruationen (og giver cellerne en „hvilefase“), bliver kroppen stimuleret af konstant Oestrone udsat for kontinuerlig proliferativ stimulering.
Dette er forbundet med en øget risiko for brystkræft og endometriekræft, hvilket er en af grundene til, at overvægtige postmenopausale kvinder har en øget kræftrisiko.
Cyklusmønsteret for Oestrone er meget mere stabil end den for østradiol, med kun små udsving i løbet af menstruationscyklussen. Det skyldes, at det stammer fra perifere væv, der ikke er cyklisk reguleret som æggestokkene.
Oestreol - graviditetshormon
Östreol er den svageste af de tre Østrogener, omkring firs gange svagere end østradiol og seks gange svagere end Oestrone.
Dens kemiske struktur er kendetegnet ved en ekstra Hydroxyl-gruppe, som den producerer under kroppens stofskifte.
Nøglen til at forstå Östreol skyldes ikke dens svage styrke i ikke-gravid tilstand, men dens enorme betydning under graviditeten.
Uden for graviditeten Östreol er praktisk talt ikke sporbar i en kvindes blod og har ingen klinisk betydning. En blodprøve for Östreol i en ikke-gravid kvinde ville være meningsløst.
Men situationen ændrer sig radikalt under graviditeten. Östreol produceres primært af fosterets lever og moderkagen, ikke af moderen.
Produktionen af det er direkte afhængig af fosterets aktivitet og velbefindende. Dette gør Östreol en værdifuld overvågningsmarkør under graviditeten.
Funktionen af Östreol under graviditeten er specialiseret: Det fremmer vasodilatation i Moderkagen, Det forbedrer blodcirkulationen og giver fosteret bedre mulighed for at optage næringsstoffer.
Det hjælper med at forberede livmoderen på fødslen ved at øge livmoderens elasticitet. Myometrium (livmodermusklen) øges.
Interessant nok Östreol mindre proliferativ for Endometrium som østradiol, graviditet er ikke tiden til Endometrium-vækst (endometrium), hvilket antyder, hvorfor gravide kvinder ikke har samme risiko for endometriecancer som kvinder med kronisk forhøjet endometrievækst. Oestrone.
Östreol spiller også en vigtig rolle i fosterets immuntolerance; det hjælper moderens immunsystem med ikke at afstøde det genetisk „fremmede“ foster.
Den Oestriol-niveauet stiger kontinuerligt under graviditeten: fra næsten nul i uge 8, til omkring 5 ng/mL i uge 20, til omkring 20 ng/mL i uge 30 og endelig til 30-50 ng/mL i uge 40 - en massiv stigning. Efter fødslen falder østreolniveauerne hurtigt tilbage til umålelige niveauer, når moderkagen fjernes.
Klinisk Östreol bruges som en del af en tredobbelt screening under graviditeten mellem 16. og 18. graviditetsuge. Et lavt østreolniveau kan indikere en kromosomforstyrrelse som Downs syndrom. Et lavt østreolniveau er dog ikke definitivt; mange kvinder med lave niveauer føder helt sunde børn. Det er et screeningsværktøj, ikke et diagnostisk værktøj, og det dækkes ikke af sundhedsforsikringen, men skal betales privat som en IGeL-ydelse.
Følgende værdier er bestemt ud fra det prænatale blod:
- Alfa-fetoprotein (AFP)
- Frit β-HCG (humant choriongonadotropin)
- ukonjugeret østriol (uE3)
Disse værdier beregnes sammen med Moderens alderden Gestationsalder og andre faktorer som vægt og sygehistorie bruges til at bestemme Risiko for kromosomale abnormiteter i det ufødte barn. Dette omfatter først og fremmest
- Downs syndrom (trisomi 21) - Anerkendelsesprocent ca. 74 %
forekommer hos 1 ud af 600 levendefødte; det er ikke en sygdom, men en uforanderlig genetisk abnormitet, der påvirker den fysiske og mentale udvikling og skyldes en tilfældig fejlfordeling af kromosomer under oocytdannelsen. - Edwards' syndrom (trisomi 18) - Anerkendelsesprocent ca. 70 %
forekommer hos 1 ud af 5.500 levendefødte og fører til alvorlige udviklingsforstyrrelser og talrige misdannelser; behandlingen er symptomatisk og fokuserer på at lindre symptomerne.
Halvdelen af de nyfødte dør inden for seks dage, kun 5-10 procent overlever et år, og omkring 15 procent når femårsalderen. - Neuralrørsdefekter (NRD, f.eks. rygmarvsbrok) - opdagelsesrate ca. 80 %
Forekommer hos 1 - 1,5 ud af 1.000 levendefødte; medfødte misdannelser i centralnervesystemet forårsaget af ufuldstændig lukning af neuralrøret under den tidlige embryonale udvikling, normalt mellem den 22. og 28. dag efter undfangelsen.
Neuralrøret udvikler sig fra neuralpladen og danner senere hjernen, rygmarven, rygsøjlen og kraniet. Hvis neuralrøret er defekt, lukker det sig ikke, hvilket kan resultere i åbne eller lukkede misdannelser.
Sammenligning og kliniske konsekvenser
De tre Østrogener kan betragtes som specialiserede værktøjer, der hver især udfører forskellige opgaver.
østradiol er den vigtigste aktør i de reproduktive år, ansvarlig for slimhindeudvikling, knogletæthed, kardiovaskulær beskyttelse og neurologisk funktion.
Oestrone er det svage backup-system, der kun spiller en mindre rolle i de reproduktive år, men bliver hovedkilden efter overgangsalderen med alle de tilhørende positive og negative konsekvenser.
Östreol er et højt specialiseret hormon, som især er relevant under graviditet.
At forstå disse forskelle er afgørende for at forstå, hvorfor blodprøver nogle gange kan være forvirrende.
En kvinde i Perimenopause kan være normal eller endda høj Østrogen i alt-men hvis de primært består af Oestrone (på grund af anovulation og perifert øget konvertering), mens den mere biologisk aktive østradiol lav, vil den stadig vise symptomer på en Østrogen-mangel. Hun vil klage over hedeture, hovedpine, knoglesmerter og hukommelsestab, ikke fordi hun ikke har nogen Østrogen men fordi den ikke har ret til at Østrogen har.
I Perimenopause Det er en almindelig situation, at kvinder med anovulatoriske cyklusser har en relativt normal eller endda høj Oestrone-niveauer, men har et lavt østradiol-niveauer, fordi der ikke er nogen ægløsning og derfor ingen stor ovarieproduceret mængde østradiol. Det forklarer, hvorfor kvinder i denne fase kan lide på trods af „normale“ østrogenniveauer.
Det har terapeutiske konsekvenser. Hvis hormonbehandling er nødvendig, er det typisk østradiol brugt, ikke Oestrone, fordi østradiol er det biologisk aktive hormon, der har den mest beskyttende effekt.
Nogle traditionelle HRT-præparater indeholder konjugeret Østrogener, som er en blanding af østradiol, Oestrone og Östreol er, selvom Östreol er ubrugelig hos ikke-gravide kvinder, og dets tilstedeværelse i traditionelle præparater er et historisk uheld, ikke en terapeutisk grund.
Diagnostisk set betyder det, at hvis der er mistanke om hormonmangel eller hormonubalance, skal man ikke bare „Østrogen“ skal måles, men specifikt østradiol, Oestrone og Progesteron i de rigtige cyklusfaser.
En enkelt test er ofte ikke nok, det kan være nødvendigt med flere tests over flere cyklusser for at forstå mønsteret. En kvindes symptomer er ofte mere pålidelige end en enkelt blodprøve, især i forbindelse med Perimenopause, når hormonerne er kaotiske.
Østrogenets funktioner
- Slimhindernes sundhed
Fugtige slimhinder i mund, øjne og vagina - Knoglernes stabilitet
Opbevaring af calcium og knogletæthed - Det kardiovaskulære system
Vaskulær elasticitet og blodtryksregulering - Følelsesmæssigt velbefindende
Humør, motivation og sensualitet
Østrogen produceres hovedsageligt i første halvdel af menstruationscyklussen. Dens opgave begynder umiddelbart efter menstruationen: Den stimulerer livmoderen til at opbygge sin slimhinde, ligesom man lægger et stykke vat klar til forsigtigt at modtage et befrugtet æg.
Når kvinden bliver ældre og kommer ind i Før overgangsalderen opstår, begynder Østrogen til at synke. Det fører til mange symptomer, hvis årsager ofte overses:
- Hovedpine
- Søvnforstyrrelser
- Irritabilitet
- Hedeture
... den generelle følelse af, at kroppen „falder fra hinanden“.
Vigtig erkendelse
Mange kvinder rapporterer om højt blodtryk eller skuldersmerter (Frosset skulder) i forbindelse med østrogenmangel.
En lav Østrogenhøjt blodtryk, da blodkarrene mister deres elasticitet. Skuldersmerter opstår, fordi skulderen har mange Østrogen-receptorer er tilgængelige, og uden tilstrækkelig Østrogen kan disse led og muskler lide.
Progesteron - hvilehormonet
Mens Østrogen er hormonet i den første halvdel af cyklussen, er Progesteron hormonet i anden halvdel. Efter ægløsning (som finder sted midt i cyklussen) Progesteron frigives fra corpus luteum, den resterende del af folliklen efter ægløsning.
Progesteron fortæller livmoderen, at der er opbygget nok slimhinde og forbereder den på, at et befrugtet æg kan optages.
Progesteron er det hormon, der beroliger dig, hjælper dig med at sove og regulerer din nervøse ophidselse. Kvinder, der lider af progesteronmangel, fortæller ofte, at de føler sig „konstant anspændte“, at små ting irriterer dem, og at de ikke længere kan sove i anden halvdel af deres cyklus.
Progesteron er ofte det første hormon, der produceres mindre af. En kvinde kan stadig have menstruation i årevis, men ikke have ordentlig ægløsning, hvilket betyder, at hun producerer lidt eller intet progesteron. Progesteron mere produceret.
I sådanne tilfælde kan livmoderslimhinden vokse ukontrolleret, hvilket fører til ekstreme blødninger, der forvirrer kvinden, fordi hun ikke forstår, hvorfor mængden er så massiv.
Tegn på progesteronmangel
Når en kvinde er under
- ekstrem søvnløshed
- stærk irritabilitet
- svære menstruationssmerter
- ukontrollerede humørsvingninger
- uforklarlige angstlidelser
Hvis en kvinde lider af progesteronmangel, især hvis disse symptomer er nye eller er blevet forværret, er progesteronmangel ofte den udløsende faktor.
Paradoksalt nok overser lægerne ofte dette, fordi de fokuserer på den regelmæssige menstruationscyklus og ikke på den manglende ægløsning.
Testosteron - energi og styrke
Selvom Testosteron ofte opfattes som det „mandlige hormon“, producerer kvinder også Testosteron. Det giver energi, hjælper med at opbygge muskler, forbedrer stofskiftet og bidrager til libido.
Tilstrækkelig testosteron er forbundet med vitalitet og følelsen af at være i stand til at „holde ud“.
Når en kvindes testosteronniveau er for lavt, føler hun sig ofte træt og mangler energi. Problemet forværres, når kronisk stress overbelaster binyrerne: Så kan binyrerne ikke producere nok testosteron til at kompensere for den manglende mængde fra æggestokkene.
Kortisol - overlevelseshormonet
Kortisol er det stresshormon, der udskilles af binyrerne. I øjeblikke med stor stress Kortisol Det aktiverer „kæmp eller flygt“-tilstanden og hjælper dermed med at overleve kriser.
Problemet opstår, når Kortisol forbliver kronisk forhøjet:
- Permanent forhøjet blodsukker
- øger blodtrykket
- „stjæler“ ressourcer, som binyrerne har brug for til produktion af Progesteron og Testosteron mangler
Det skaber en ond cirkel:
Kronisk stress → høj Kortisol → for lidt Progesteron og Testosteron → dårligere stressmodstandsdygtighed → endnu højere Kortisol.
Kvinden føler sig fanget, udmattet og kan ikke slippe ud af spiralen.
Kan østrogen og stress forårsage lipødem?
Spørgsmålet om årsagerne til lipødem er et af de centrale spørgsmål for berørte kvinder og læger. I årtier blev denne tilstand overset eller bortforklaret med manglende viljestyrke, og svaret var: „Du skal bare tabe dig!“
I dag ved vi, at lipødem er en biologisk sygdom, hvor genetisk disposition og hormonelle faktorer spiller sammen. Både Østrogen samt stress ser ud til at spille en vigtig rolle i udbruddet og forværringen af denne sygdom.
Grundlæggende om genetik og hormonudløsere
Lipødem er en kronisk sygdom i det subkutane fedtvæv, der er kendetegnet ved unormal spredning og patologisk ophobning af fedtceller, typisk i benene eller nogle gange i armene. Bagdelen og den øverste halvdel af kroppen skånes normalt, hvilket resulterer i et karakteristisk forhold: slank overkrop, men voluminøse ben. Sygdommen rammer over 95 procent af kvinderne, hvilket tyder stærkt på en hormonel komponent.
For at forstå årsagerne til lipødem skal man skelne mellem to forskellige biologiske niveauer, nemlig genetisk disposition og hormonelle udløsende faktorer.
Et vigtigt resultat af moderne forskning er, at genetisk disposition alene ikke er nok til at udløse lipødem, der skal en udløsende faktor til.
Undersøgelser viser, at op til 60 procent af de ramte kvinder har slægtninge med de samme symptomer, hvilket tyder på en stærk arvelig komponent. Det er dog ikke alle genetisk disponerede kvinder, der bliver ramt; nogle forbliver symptomfri hele livet. Det viser, at den genetiske „tidsindstillede bombe“ først skal udløses af eksterne faktorer.
Østrogen som den primære udløsende faktor
Hos over 85 procent af de ramte kvinder opstår det første udbrud af lipødem i en fase med hormonelle forandringer. Det er typisk tre livsbegivenheder:
- Puberteten
- Graviditet
- Overgangsalderen
Det faktum, at lipødem falder så konsekvent sammen med disse hormonelle overgange, indebærer, at Østrogen spiller en central rolle.
I løbet af puberteten Østrogen-niveauet stiger dramatisk. Det er netop på dette tidspunkt, at mange unge piger bemærker, at deres ben svulmer unormalt meget op og bliver større, mens deres overkrop forbliver slank.
Dette overses ofte på dette tidspunkt eller fejlfortolkes som normal vægtøgning. Hvis pigen derefter også begynder på p-piller, som øger østrogeneksponeringen yderligere, fremskyndes udviklingen af lipødem ofte.
Læger og patienter tilskriver vægtstigningen pillen uden at indse, at en underliggende lipødemlidelse er kommet til live.
Der sker også store hormonelle forandringer under graviditeten. Kroppen producerer ikke kun mere Østrogen, men også en øget andel af Østrogen til Progesteron. Mange kvinder med eksisterende lipødem rapporterer om en betydelig forværring af deres symptomer under graviditeten: mere hævelse, mere smerte, hurtigere udvikling af sygdommen. I nogle tilfælde viser lipødem sig for første gang under graviditeten, hvis den genetiske disposition var til stede, men endnu ikke har materialiseret sig.
I overgangsalderen er situationen paradoksal: den Østrogen-niveauerne falder dramatisk, og alligevel kan mange kvinder med lipødem opleve en forværring. Det kan forklare, hvorfor det ikke er den absolutte Østrogen-niveauet er problemet, men udsvingene og ubalancen mellem Østrogen og andre hormoner som f.eks. Progesteron og Testosteron. Når kroppen er ude af hormonel balance, hvad enten det skyldes høje eller faldende niveauer, synes symptomerne på lipødem at forværres.
De biologiske mekanismer, hvormed Østrogen De faktorer, der påvirker lipødem, er endnu ikke fuldt ud forstået, men flere teorier har fundet empirisk støtte.
En teori er, at det handler om tætheden og funktionen af Østrogen-Receptorer i det subkutane fedtvæv. Fedtvæv i benene kan have en højere tæthed af østrogenreceptorer end fedtvæv andre steder i kroppen, et „lokalt fænomen“ snarere end et systemisk. Når østrogen binder sig til disse receptorer, kan det udløse lokale signaler, der fører til unormal spredning og udvidelse af fedtceller.
En anden teori handler om kapillærernes funktion: Østrogen kan øge permeabiliteten (gennemtrængeligheden) i de mindste blodkar, hvilket fører til lækage af væske i vævet, hvilket er præcis, hvad man ser ved lipødem.
Et særligt interessant nyt forskningsresultat handler om Progesteron-metabolisme. Forskere har udviklet en Gen identificeret, som er ansvarlig for enzymet Aldo-ketoreduktase kodet. Dette enzym er ansvarligt for metabolismen af progesteron.
Kvinder med en Mutation i dette gen vise Unormale progesteronniveauer, især i det lokale fedtvæv.
Dette kan være en afgørende faktor, ikke kun den Østrogen-niveau, men også balancen mellem Østrogen og Progesteron i det lokale fedtvæv kan være afgørende. Mangel på progesteron eller en ubalance mellem østrogen og progesteron kan drive de patologiske fedtprocesser i lipødem.
Hormonel ubalance og opblussen af lipødem
Et almindeligt mønster, der observeres i klinisk praksis, er fænomenet „tilbagefald“ ved lipødem. Patienter rapporterer, at deres lipødem-symptomer ikke forværres kontinuerligt, men i episoder er symptomerne nogle gange stabile, og så sker der pludselig en dramatisk forværring med øget hævelse, smerte og muligvis også øget vægtøgning i det berørte område.
Disse episoder falder ofte sammen med hormonelle forandringer:
- start eller ophør af behandlingen Pille
- en Graviditet eller Abort
- Begyndelse af Overgangsalderen.
Mekanismerne bag disse opblussen ser ud til at være relateret til hormonel ubalance. Når kroppen bringes i en tilstand, hvor østrogen er højt og progesteron er lavt, eller hvor forholdet svinger kaotisk, ser det ud til at „trigge“ lipødemets fedtceller. De formerer sig, de forstørres, og de fører til øgede symptomer.
Det forklarer, hvorfor nogle kvinder på hormonel prævention, især østrogendominerede præventionsmidler, oplever en forværring af deres lipødem, og hvorfor perimenopausen, en tid med ekstreme hormonsvingninger, er særlig vanskelig for mange lipødempatienter.
Dette resultat har terapeutiske konsekvenser. Nogle eksperter i lipødem råder patienter til at undgå hormonel prævention eller i det mindste til at eksperimentere meget omhyggeligt for at se, om et bestemt præventionsmiddel forværrer deres symptomer.
I nogle tilfælde anbefales det, at patienter, der ønsker at få børn, gennemgår en fedtsugning (terapeutisk fedtsugning) før graviditeten for at reducere byrden af lipødem, før graviditetens hormonelle turbulens indtræffer.
Stress, kortisol og inflammation
Mens hormonforskning i lipødem har været i gang i årtier, er et nyere fund den rolle, som psykologisk stress spiller.
Nuværende kliniske observationer og indledende forskningsresultater tyder på, at stress ud over hormoner kan være en væsentlig udløsende faktor for opblussen af lipødem.
Når kroppen er under stress, hvad enten det er akut stress (såsom en traumatisk begivenhed eller en vigtig livsbegivenhed) eller Kronisk stress (som f.eks. professionel stress eller familiekonflikter), sætter han Kortisol Gratis. Kortisol, det klassiske „stresshormon“, er et hormon, der produceres naturligt i kroppen. Kortikosteroid, som normalt mobiliserer kroppen til at håndtere udfordringer. Under kronisk stress forbliver kortisolniveauet dog permanent forhøjet.
Flere kliniske observationer har vist, at lipødempatienter, der lider af øget psykologisk stress, ofte oplever tilbagefald af lipødem umiddelbart efter.
Nogle patienter fortæller, at deres lipødem-symptomer er blevet dramatisk forværret efter et dødsfald i familien, et jobtab eller en separation, nogle gange med en forsinket reaktion på uger til et par måneder. Dette indikerer en biologisk mekanisme, hvor Psykologisk stress forværrer lipødem-patologi.
Kortisol er kendt som et proinflammatorisk hormon, der fører til systemisk inflammation, når det er kronisk forhøjet.
Lipødem i sig selv er forbundet med kroniske inflammatoriske processer i det berørte fedtvæv; de unormale lipødem-fedtceller er konstant omgivet af inflammatoriske mediatorer. En stigning i Kortisol-niveauer på grund af stress kan forstærke denne inflammation.
Derudover undertrykker det Kortisol Immunsystemet påvirkes også af kronisk forhøjelse, som igen kan føre til unormale inflammatoriske mønstre.
Lymfefunktionen, som ofte er nedsat ved lipødem, kan også være påvirket af kronisk stress og øget Kortisol blive yderligere forhindret.
Stress og Kortisol også påvirke selve hormonaksen. Kronisk stress kan føre til Dysregulering af hypofyse-hypothalamus-ovarie-systemet hvilket igen fører til unormale østrogen- og progesteronmønstre fører.
Stress kan være både direkte (gennem Kortisol og inflammation) samt indirekte (gennem hormonforstærkning) forværre lipødem.
Genetik, hormoner, stress som et samlet billede
Den nuværende forståelse af lipødem har udviklet sig fra en simpel „vægtproblem“-forklaring til en kompleks model, hvor flere faktorer er sammenflettede.
Den bedste nuværende formulering er: Genetisk disposition er nødvendig, men ikke tilstrækkelig. Der skal en udløsende faktor til, som regel flere, for at lipødem opstår.
De primære udløsende faktorer er af hormonel karakter:
- Puberteten
- Start på hormonel prævention
- Graviditet,
- Perimenopause
- Overgangsalderen
Det er de kritiske punkter, hvor mange kvinder med en genetisk disposition først opdager deres lipødem.
Men sekundære faktorer spiller også en rolle. Kronisk psykologisk stress kan udløse eller forværre lipødem, sandsynligvis gennem en kombination af kortisolforhøjelse, inflammatorisk aktivering og sekundær hormonforstærkning. Fedme er ikke en årsagsfaktor, men kan forværre symptomerne.
En overvægtig kvinde uden genetisk disposition for lipødem vil aldrig udvikle lipødem, men en genetisk disponeret kvinde kan forværre sine symptomer ved at være overvægtig.
Denne kompleksitet forklarer også, hvorfor lipødem er så varierende. To kvinder med samme genetiske disposition kan have helt forskellige forløb, afhængigt af de hormontriggere, de oplever, og den stress, de udsættes for.
En kvinde kan komme igennem puberteten med minimale symptomer, men så opleve en graviditet, der fører til en dramatisk opblussen af lipødem.
En anden kvinde kan være minimalt påvirket gennem hele livet, indtil overgangsalderen konfronterer hende med en ny episode.
Kliniske konsekvenser
Forståelsen af, at østrogen og stress er relevante faktorer, har terapeutiske konsekvenser:
- Lipødempatienter bør være meget forsigtige, når de vælger prævention. Skift til et lavdosis østrogenprodukt eller til ikke-hormonelle præventionsmetoder kan i nogle tilfælde forbedre symptomerne.
- Stresshåndtering er ikke kun vigtig for det psykologiske velbefindende, men har også en direkte medicinsk komponent: kronisk øget stress kan faktisk forværre lipødem og bør behandles aktivt.
- Diagnostisk skepsis er på sin plads, hvis en blodprøve viser „normale“ østrogenniveauer, men en patient lider af opblussen af lipødem. Problemet ligger måske ikke i det absolutte østrogenniveau, men i Balance mellem østrogen, progesteron og testosteron, eller i de lokale hormonkoncentrationer i selve fedtvævet, som ikke kan påvises ved en blodprøve.
En erfaren lipødem-læge vil gøre mere end blot at aflæse blodprøven; de vil spørge patienten om stress, livsstilsændringer og menstruationsmønstre. - Terapeutisk er der andre tilgange end fedtsugning og kompressionsbehandling. Reduktion af stress, Teknikker til stresshåndtering, muligvis endda Specifikke ernæringsmæssige justeringer, at Stabiliserer hormonbalancen, kunne teoretisk set forbedre lipødemets opførsel. Dette undersøges aktivt i øjeblikket.
Studier
Østrogen
- FANG et al. (2026) - Hormoners indvirkning på udvikling af lipødem: en systematisk litteraturgennemgang„
„Lipødem ser ud til at være en multifaktoriel sygdom, der primært er forårsaget af hormonel dysregulering - især relateret til østrogen - samt metaboliske og mulige genetiske komponenter. Resultaterne understøtter omklassificeringen af lipødem som en hormonelt påvirket sygdom, der adskiller sig fra fedme, og understreger behovet for yderligere forskning i diagnostiske biomarkører, målrettede terapier og den rolle, som genetisk modtagelighed spiller.“ - VIANA et al (07.2025) - „Overgangsalderen som et kritisk vendepunkt for lipødem“„
- KATZER et al. (2021) - „Lipødem og østrogens potentielle rolle i overdreven ophobning af fedtvæv„
Viser, at østrogen fremmer adipogenese gennem ERα-aktivering og øget PPARγ-ekspression - VIANA et al (07.2025) - „Overgangsalder-induceret østrogenmangel forstærker dysfunktion i fedtvæv ved at undertrykke ERα-signalering, øge ERβ-aktiviteten og forstyrre mitokondriefunktionen.„
„Det systemiske fald i cirkulerende østradiol kombineret med øget intrakrin østradiolproduktion i det berørte fedtvæv, drevet af aromatase og 17β-HSD1-overekspression og 17β-HSD2-mangel, skaber sammen med en ubalance, der favoriserer ERβ over ERα-signalering, et proinflammatorisk, profibrotisk og østrogendominant mikromiljø. Dette hormonelle miljø fremmer adipocythypertrofi, kronisk inflammation, ombygning af den ekstracellulære matrix og modstandsdygtighed over for lipidmobilisering.“ - CIFARELLI et al. (2025) - „Lipødem: Fra kvinders hormonelle forandringer til ernæringsmæssig intervention„
Viser kronisk inflammation som kernemekanisme, nævner også utæt tarm, ofte forårsaget af dysbiose eller andre tarmbarriereforstyrrelser, og går mere i detaljer med antiinflammatoriske foranstaltninger og kosttilskud.
„Denne tilstand fører til kronisk, mild inflammation, som til dels skyldes overførsel af LPS (lipopolysaccharider), som er komponenter i den ydre membran af Gram-negative bakterier, fra tarmen til det systemiske kredsløb.
Når LPS cirkulerer gennem blodbanen, når det også adipocytterne, som derefter producerer proinflammatoriske cytokiner som TNF-α, IL-6 og IL-1β, som ændrer adipocytternes funktioner og forårsager en betydelig lokal inflammatorisk reaktion.“
Stress og kortisol
- DINNENDAHL et al. (09.05.2024) - „Udtrykket af adipogen markør er signifikant øget i østrogenbehandlede lipødema-dipocytter, der er differentieret fra fedtstamceller in vitro„
„Denne undersøgelse viser, at udtrykket af ER og flere østrogenmetaboliserende enzymer er anderledes ved lipødem, og det tyder på, at østrogen kan spille en rolle i dysreguleringen af fedtvæv ved lipødem.“
Inflammatoriske biomarkører
- Laura Patton e.a. - 27.01.2024 - „Observationsstudie af en stor italiensk befolkning med lipødem: Biokemisk og hormonel profil, anatomisk og klinisk evaluering, selvrapporteret historie„
Største kendte kohortestudie med 360 kvinder med lipødem i Italien
„Normale blodprøver udelukker ikke lipødem“ - problemet ligger ikke i de systemiske hormonniveauer, men i det lokale hormonstofskifte i fedtvævet. - Fühner R. e. a. - (07.12.2022) - „Lipødem: Indsigt i morfologi, patofysiologi og udfordringer„
„Lipødem kan skelnes fra fedme og lymfødem på baggrund af dets unikke morfologiske og molekylære karakteristika.“
Tværfagligt overblik
Cifarelli V. - (2025) - „Lipødem: Fremskridt, udfordringer og vejen frem„
Forståelse af menstruationscyklus
Menstruationscyklussen er en fire ugers dans mellem to hormoner: Østrogen og Progesteron. For fuldt ud at forstå disse hormoners virkninger er det vigtigt at opdele cyklussen i dens faser.
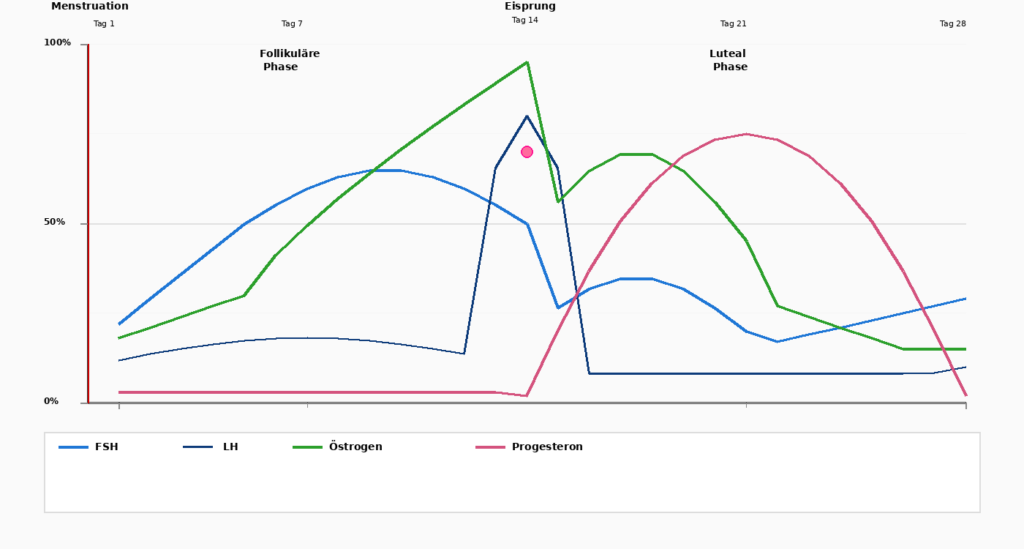
Dag 1-5
Menstruation
Cyklussen begynder med menstruationen, hvor den opbyggede livmoderslimhinde afstødes. Østrogen og Progesteron er på deres laveste værdier.
Dag 1-14
Follikulær fase
Efter menstruation er Hypofysen, FSH (follikelstimulerende hormon), som stimulerer udviklingen af æg i æggestokkene. På samme tid Østrogen til at stige. Kroppen bliver mere aktiv, energiniveauet stiger, og livmoderslimhinden begynder at vokse.
Dag 14
Ægløsning (ovulation)
En dramatisk stigning i LH (luteiniserende hormon) udløser ægløsning. Ægget frigives og bevæger sig ind i æggelederne. På dette tidspunkt Østrogen topper, før den pludselig falder. På samme tid Progesteron til at rejse sig.
Dag 15-28
Lutealfasen
Efter ægløsning dominerer Progesteron den anden halvdel af cyklussen. Progesteron forbereder livmoderslimhinden i tilfælde af, at et æg bliver befrugtet.
På samme tid Progesteron kroppen: søvnen kan blive dybere, nervøsiteten mindskes. Hvis ægget ikke er blevet befrugtet, vil Østrogen og Progesteron i slutningen af denne fase og udløser den næste menstruation.
Hormonelle udsving i menstruationscyklussen
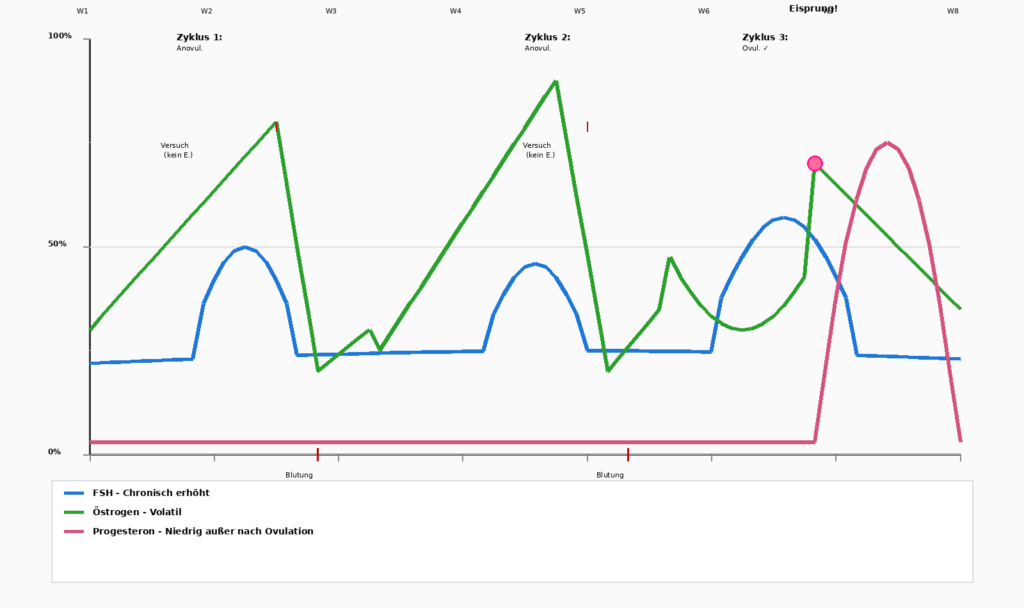
Østrogenoverskud - den subtile ubalance
Det er vigtigt at bemærke, at det ikke altid er en absolut mangel, der er problemet, for nogle gange er det en ubalance. Når progesteron falder, mens østrogen forbliver relativt højt, opstår der en „østrogendominans“ (relativ, ikke absolut). Dette fører til:
- Vægtøgning
Vanskeligt vægttab på trods af kostændringer - Hovedpine
Regelmæssig eller øget hovedpine - Humørsvingninger
Følelsesmæssig ustabilitet - Spændinger i brystet
Vedvarende smerter eller spændinger i brystet - Flatulens
Øget oppustethed i maven - Irritabilitet
Øget irritabilitet - Kraftig menstruation
Ukontrolleret kraftig blødning
Forandringer - fra præmenopause til menopause
En kvindes hormonelle status er ikke statisk. Den går gennem forskellige faser, hver med sine egne udfordringer.
- Fertile år (op til ~35 år)
Østrogen og Progesteron er i en stabil rytme. Ægløsningen er konsekvent, og menstruationen er forudsigelig. De fleste kvinder har færre symptomer. - Før overgangsalderen (35-42 år)
Progesteron falder først. Østrogen forbliver høj i begyndelsen. Dette fører til klassisk PMS-symptomerSøvnløshed, ekstrem irritabilitet, kraftige blødninger. Livet føles „umuligt“. - Perimenopause/menopause (42-49 år)
Dette er den mest turbulente fase. Progesteron er fortsat lav, men Østrogen bliver ustabil: den skyder op og falder så pludselig.
En kvinde ved ikke, hvordan hun vil have det fra dag til dag. Nogle gange har hun kraftige blødninger, andre gange slet ingen. Nogle gange har hun energi, andre gange føler hun sig helt udmattet.
Mange kvinder beskriver denne fase som „ubehagelig“, værre end selv den tidlige overgangsalder, fordi uforudsigeligheden giver en følelse af ikke længere at have „det“ under kontrol.
Foranstaltninger mod hormonelle ubalancer og PMS
Den gode nyhed er, at der kan gøres meget for at lindre hormonelle symptomer og forbedre livskvaliteten. Men tilgangen bør være flerstrenget.
Diagnostiske principper
Det første skridt er at forstå din egen hormonprofil gennem testning.
Blodprøver kan måle niveauet af østrogen, progesteron, FSH, LH og andre hormoner.
Spytprøver er mindre invasive og kan også være informative.
Det vigtigste er ikke at udføre disse tests på tilfældige dage, timingen er afgørende: progesteron skal testes i Lutealfasen (ideelt set omkring dag 21), ikke i follikulær Fase.
Ernæring
Den moderne kost er alt for ofte utilstrækkelig. Undersøgelser viser, at frugt og grønt i dag indeholder omkring 80% færre vitaminer end for 50 år siden. Det er ikke landmændenes skyld, men et resultat af overintensivt landbrug, udpinte jorde, manglende variation, forkerte høsttidspunkter og længere transportveje. Det er derfor vigtigt at være bevidst om at sikre en tilstrækkelig forsyning af næringsstoffer.
Stabilitet i blodsukkeret
En nøgle til hormonsundhed er stabilisering af blodsukker. Kvinder bør spise regelmæssige måltider med tilstrækkelig Protein spise. Især i Lutealfasen (anden halvdel af cyklussen) har kroppen brug for flere kalorier og næringsstoffer.
Stresshåndtering og livsstil
Kronisk stress er en af hovedårsagerne til hormonel ubalance.
Når en kvinde er under langvarig stress, frigiver binyrerne konstant Kortisol af. Dette konkurrerer om ressourcer med Progesteron og Testosteron.
Løsningen er ikke at „Kortisol Målet er ikke at “reducere" stress (hvilket ville være umuligt og farligt under stress), men at reducere kilderne til stress. Det kan betyde at give slip på nogle (nogle gange opfattede) forpligtelser, sætte grænser eller endda genoverveje din karriere.
Søvn
Syv til ni timers kvalitetssøvn er ikke luksus, det er afgørende for hormonproduktion og -regulering. Mangel på søvn øger Mangel på progesteron eksponentielt.
Kosttilskud
Mens en god kost er fundamentet, kan målrettede kosttilskud støtte kroppen. Nøglen er forståelse: Kosttilskud erstatter ikke ernæring, men de udfylder de huller, som moderne landbrug og livsstil efterlader.
Magnesium-vitamin D3-vitamin K2-komplekset
Disse tre stoffer er uløseligt forbundet. Men de bliver ofte fejlagtigt betragtet isoleret fra hinanden.
Konteksten:
- Magnesium påvirker over 400 fysiske processer
- D3-vitamin (som teknisk set er et hormon, ikke et vitamin) fremmer optagelsen af calcium
- K2-vitamin aktiverer osteocalcin, det protein, der overfører calcium til knoglematrixen
Hvis en af disse tre mangler eller er utilstrækkelig, vil systemet ikke fungere ordentligt.
Andre vigtige næringsstoffer
- Omega-3-fedtsyrer
Hormonregulering, kardiovaskulær sundhed, anti-inflammation, syn - B-vitaminer
Støtte til hormonmetabolismen og nervesystemet - C- og E-vitamin
Antioxidantbeskyttelse, kollagendannelse - Zink
Immunfunktion og hormonproduktion - Jern
Særligt vigtigt for menstruerende kvinder på grund af naturligt blodtab - Probiotika
Tarmsundhed, hormonmetabolisme, optagelse af næringsstoffer
Tarmen er et ofte overset hormonelt organ. En stor del af hormonmetabolismen finder sted i tarmen. Et sundt mikrobiom fremmer ikke kun optagelsen af næringsstoffer, men også recirkulationen af hormoner. Probiotika (specielt indkapslet for at modstå mavesyre) kan genoprette tarmbalancen.
Æteriske olier
Æteriske olier er koncentrerede plantestoffer, som kan gribe ind i nervesystemet via indånding og lokal anvendelse. De er ikke en erstatning for medicinsk behandling, men et værdifuldt supplement.
Lavendel - for at berolige
Effektive egenskaber
Regulering af blodtryk, stabilisering af hjerterytme, lindring af kramper, beroligelse
Indikationer
Søvnløshed, menstruationssmerter, højt blodtryk, PMS-associerede symptomer
Anvendelse
3-4 dråber med bæreolie (kokos, jojoba) på maven, halsen eller fodsålerne. Kan også bruges i en diffuser.
Ylang-ylang - blodtryks- og libido-regulator
Effektive egenskaber
Blodtryksregulering, libidoforbedring, følelsesmæssig balance, hormonmodulation
Særlig funktion
Denne olie har vist sig at være særlig effektiv mod forhøjet blodtryk, selv i tilfælde, hvor medicin ikke har hjulpet nok.
Anvendelse
2 dråber sublingualt (på tungen) eller lokalt på pulspunkter og hals
Magnolia - binyrebark adaptogen
Effektive egenskaber
Binyrebarkstøtte, stressreduktion, angstreduktion, lindring af panikanfald
Anvendelse
Påføres morgen og aften på nyreområdet (nedre del af ryggen) med en bæreolie. Regelmæssig brug over en måned viser tydelige effekter.
Balance - harmonisering og hedeture
Effektive egenskaber
Følelsesmæssig stabilisering, afbalancering af humøret, lindring af hedeture
Anvendelse
4 dråber med bæreolie på begge fodsåler om morgenen efter at være vågnet.
Serenity - (nat) afslapning
Effektive egenskaber
Dyb afslapning, søvnfremme, mental og følelsesmæssig beroligelse
Rutine
3-4 dråber med bæreolie på fødderne, før du går i seng, giver en afslappende søvn.
Vetiver og adaptivitet
Vetiver giver energi og vitalitet. Adaptive er unik, da den indeholder rosmarin (for mental klarhed) blandet med beroligende komponenter.
Vigtigt
Æteriske olier skal altid fortyndes med en bæreolie. Doseringen er individuel, nogle kvinder reagerer på 2 dråber, andre har brug for 4 eller flere.
En integrativ tilgang til hormonsundhed
Nøglen til bedre hormonsundhed ligger i en integrativ tilgang:
- Test
Kend dine hormonniveauer, lad være med at gætte - Ernæring
Rigtig mad, regelmæssigt, med tilstrækkeligt protein og stabilt blodsukker - Reducer stress
Identificer og reducer systematisk kronisk stress - Optimer søvnen
7-9 timer konsekvent, på samme tid - Kosttilskud
Målrettet, baseret på test og symptomer - Aromaterapi
Æteriske olier til følelsesmæssig og fysisk støtte - Sporing
Dokumenter symptomer, tjek hormonniveauer regelmæssigt
Målet er ikke blot at lindre symptomerne, selv om det er vigtigt. Målet er at støtte en kvinde, så hun forbliver vital og i live, indtil hun er 80 eller 90 år. Uden denne integrerende tilgang kan mange kvinder føle, at deres liv er forbi, når de er 50 eller 60 år. Med den kan de blomstre igen.
Det er ikke kompliceret at skabe et fundament, det kræver bare klarhed over, hvad din krop har brug for, og vilje til at give den det. To minutter om dagen til at styrke sundheden påvirker alle andre beslutninger, du træffer den dag.