Innholdsfortegnelse
Å forstå menstruasjonssyklusen hormonelt er ofte ikke lett, den holder seg ikke alltid til „regelen“ og gjør noen ganger hva den vil.
Det kvinnelige hormonstoffskiftet er et komplekst og svært følsomt system der flere organer, som eggstokkene, binyrene, livmoren og bukspyttkjertelen, samarbeider i et finmasket hormonelt kontrollkretsløp. En dypere forståelse av disse prosessene er avgjørende for å kunne kategorisere symptomene riktig og sette inn målrettede tiltak.
Hormonsystemet
Binyrene, eggstokkene, bukspyttkjertelen og mage-tarmkanalen danner til sammen et nettverk av hormonproduserende organer.
Hormoner er kjemiske budbringere og representerer en kompleks hormonell kontrollkrets. Hormonene overfører kontinuerlig informasjon, forteller organene hva de skal produsere og regulerer en rekke prosesser som er avgjørende for vårt velvære.
Hvis vi utelukkende fokuserer på et enkelt symptom eller behandler et enkelt hormon uten å ta hensyn til de andre, kan vi lett gå glipp av den underliggende årsaken. Et eksempel: Hvis binyrene har vært utsatt for mye stress i årevis Kortisol må distribuere, kan den ikke distribuere nok Progesteron og Testosteron produsere. Konsekvensene av disse manglene er betydelige.
De viktigste hormonene
Østrogen - kvinnelighetens hormon
Østrogen er sannsynligvis det mest kjente kvinnelige hormonet. Det er ansvarlig for utviklingen av sekundære kjønnskarakteristika, gir kurver og spiller en viktig rolle i vår følelsesmessige og sosiale atferd. Det er hormonet for redebygging, ønsket om å ta vare på familien og pleie relasjoner.
Differensiering
Når vi snakker om østrogen, snakker vi egentlig om en familie av tre forskjellige hormoner: østradiol, Oestrone og Östreol.
De er fundamentalt forskjellige når det gjelder kjemisk struktur, biologisk aktivitet, kilder i kroppen og fysiologiske funksjoner. Å forstå disse forskjellene er avgjørende for effektiv hormonbehandling og for å forstå hvorfor kvinner i Perimenopause selv om østrogenblodprøvene deres kan se „normale“ ut.
Østradiol - krafthormon
østradiol, kjemisk kjent som 17β-østradiol, er det mest biologisk aktive Østrogen og omtales derfor ofte som den „virkelige“ eller „primære“ Østrogen merket. Med en relativ biologisk aktivitet på 100 prosent er østradiol omtrent tolv ganger sterkere enn Oestrone og åtti ganger sterkere enn Östreol.
Det brukes hovedsakelig i Granuloseceller den Eggstokkene produsert, spesielt i løpet av Follikulær fase av menstruasjonssyklusen, når Østrogen-konsentrasjonen stiger kontinuerlig for å utløse eggløsning. I løpet av Lutealfasen forblir østradiol-konsentrasjonen økte, men ikke like dramatisk som i preovulatorisk Topp.
Funksjonene til østradiol er mangfoldige og livsviktige. Det er det hormonet som er ansvarlig for oppbygging og spredning av livmorslimhinnen, en prosess som er nødvendig for å gi plass til et befruktet egg. østradiol regulerer også benmetabolismen gjennom aktivering av Osteoblaster (beindannende celler) og hemming av Osteoklaster (beinnedbrytende celler), og opprettholder dermed en stabil beintetthet. Dette er spesielt viktig for å forebygge Benskjørhet, et stort problem for kvinner etter menopausen.
Kardiovaskulære effekter østradiol har en beskyttende effekt ved å utvide blodårene, forbedre endotelfunksjonen og dermed senke blodtrykket og øke Kolesterolmetabolismen forbedret. I hjernen østradiol spiller en avgjørende rolle for kognisjon, hukommelse og nevroplastisitet, hjernens evne til å danne nye nervebaner. Det fremmer Serotoninproduksjon, som er viktig for regulering av humøret. Seksuell funksjon og Smøring er sterkt påvirket av østradiol avhengig.
Menstruasjonssyklusen følger østradiol et karakteristisk mønster: lavt under menstruasjon (10-20 pg/mL), deretter økning under menstruasjon (10-20 pg/mL). Follikulær fase når en topp på 200-400 pg/mL like før eggløsningen, og holder seg deretter stabil under eggløsningsfasen. Lutealfasen økte til et middels nivå (100-150 pg/mL).
Med starten av Perimenopause dette mønsteret blir kaotisk, fordi østradiol-verdiene kan svinge voldsomt, noen ganger ekstremt høye, andre ganger uventet lave. Etter at Overgangsalderen den østradiol-nivåene faller dramatisk til under 20 pg/mL og forblir der.
Østron - reservehormon
Oestrone, er kjemisk svært likt østradiol, men har bare en litt annen struktur. Det er omtrent tolv ganger svakere enn østradiol. Til tross for denne lavere styrken Oestrone spiller en beskjeden rolle i de reproduktive årene, men blir stadig viktigere i overgangsalderen.
I motsetning til østradiol, som hovedsakelig brukes av Eggstokkene er produsert, blir resultatet Oestrone primært gjennom perifer konvertering av Androstendion, et forstadium fra binyrene, særlig i fettvev, hud og lever.
Dette er grunnen til at overvektige kvinner har en tendens til å ha høyere Oestrone-har, spesielt etter Overgangsalderen.
I løpet av de reproduktive årene Oestrone bidrar bare med rundt femten til tjue prosent av den totale østrogenaktiviteten. Den biologiske effekten er mye svakere. Det er mindre effektivt når det gjelder spredning av livmorslimhinnen, mindre effektivt når det gjelder beintetthet, kardiovaskulære og nevrologiske beskyttende effekter enn østradiol.
Østron har imidlertid fortsatt noen grunnleggende østrogeneffekter, og dets rolle blir stadig viktigere med alderen.
Etter overgangsalderen skjer det et dramatisk skifte: Eggstokkene produserer nesten ikke noe Østrogen, men fettvevet fortsetter å Oestrone gratis.
For mange postmenopausale kvinner Oestrone blir faktisk den viktigste kilden til østrogeneffekter i kroppen. Dette har både positive og negative konsekvenser.
På den positive siden kan kvinner med økt kroppsvekt etter overgangsalderen ha bedre beintetthetsverdier, et fenomen som kalles „fett beskytter beinet“.
På den negative siden er imidlertid at Oestrone har en kontinuerlig og asyklisk effekt. I motsetning til østradiol, som brytes av under menstruasjonen (og gir cellene en „hvilefase“), stimuleres kroppen av konstant Oestrone utsatt for kontinuerlig proliferativ stimulering.
Dette er forbundet med økt risiko for brystkreft og livmorkreft, noe som er en av grunnene til at overvektige postmenopausale kvinner har økt kreftrisiko.
Syklusmønsteret til Oestrone er mye mer stabil enn den for østradiol, med bare små svingninger gjennom menstruasjonssyklusen. Dette skyldes at den stammer fra perifert vev som ikke er syklisk regulert slik som eggstokkene.
Oestreol - graviditetshormon
Östreol er den svakeste av de tre Østrogener, omtrent åtti ganger svakere enn østradiol og seks ganger svakere enn Oestrone.
Den kjemiske strukturen kjennetegnes av en ekstra Hydroksyl-gruppen, som den produserer under kroppens metabolisme.
Nøkkelen til å forstå Östreol skyldes ikke den svake styrken i ikke-gravid tilstand, men dens enorme betydning under graviditet.
Utenom svangerskapet Östreol er praktisk talt ikke påvisbart i kvinnens blod og har ingen klinisk betydning. En blodprøve for Östreol hos en ikke-gravid kvinne ville vært meningsløst.
Situasjonen endrer seg imidlertid radikalt under graviditeten. Östreol produseres først og fremst av fosterets lever og morkaken, ikke av moren.
Produksjonen er direkte avhengig av fosterets aktivitet og trivsel. Dette gjør at Östreol en verdifull overvåkningsmarkør under svangerskapet.
Funksjonen til Östreol under graviditet er spesialisert: Det fremmer vasodilatasjon i Morkaken, Dette forbedrer blodsirkulasjonen og gjør det mulig for fosteret å ta opp næringsstoffer på en bedre måte.
Det bidrar til å forberede livmoren på fødselen ved å øke elastisiteten i livmoren. Myometrium (livmormuskulaturen) er økt.
Interessant nok Östreol mindre proliferativ for Endometrium som østradiol, graviditet er ikke tiden for Endometrium-vekst (endometrium), noe som tyder på at gravide kvinner ikke har samme risiko for endometriekreft som kvinner med kronisk forhøyet endometrievekst. Oestrone.
Östreol spiller også en viktig rolle i fosterets immuntoleranse; det bidrar til at morens immunsystem ikke avstøter det genetisk „fremmede“ fosteret.
Den Oestriol-nivåene stiger kontinuerlig i løpet av svangerskapet: fra praktisk talt null i uke 8, til rundt 5 ng/mL i uke 20, til rundt 20 ng/mL i uke 30, og til slutt til 30-50 ng/mL i uke 40 - en massiv økning. Etter fødselen faller østraolnivået raskt tilbake til et ikke-målbart nivå når morkaken fjernes.
Klinisk Östreol brukes som en del av trippelscreening under svangerskapet mellom 16. og 18. svangerskapsuke. Et lavt østreolnivå kan indikere en kromosomforstyrrelse som Downs syndrom. Et lavt østreolnivå er imidlertid ikke avgjørende; mange kvinner med lave nivåer føder helt friske barn. Det er et screeningverktøy, ikke et diagnostisk verktøy, og dekkes ikke av helseforsikringen, men må betales privat som en IGeL-tjeneste.
Følgende verdier er bestemt ut fra prenatalt blod:
- Alfa-fetoprotein (AFP)
- Fritt β-HCG (humant koriongonadotropin)
- ukonjugert østriol (uE3)
Disse verdiene beregnes sammen med mors alderden Gestasjonsalder og andre faktorer som vekt og sykehistorie brukes til å bestemme Risiko for kromosomavvik i det ufødte barnet. Dette omfatter fremfor alt
- Downs syndrom (trisomi 21) - Gjenkjenningsgrad ca. 74 %
forekommer hos 1 av 600 levendefødte. Det er ikke en sykdom, men en uforanderlig genetisk abnormitet som påvirker den fysiske og mentale utviklingen, og som skyldes en tilfeldig feilfordeling av kromosomer under dannelsen av eggcellene. - Edwards' syndrom (trisomi 18) - Gjenkjenningsgrad ca. 70 %
forekommer hos 1 av 5500 levendefødte og fører til alvorlige utviklingsforstyrrelser og en rekke misdannelser. Behandlingen er symptomatisk og fokuserer på å lindre symptomene.
Halvparten av nyfødte dør i løpet av seks dager, bare 5-10 prosent overlever et år, og rundt 15 prosent når femårsalderen. - Neuralrørsdefekter (NRD, f.eks. ryggmargsbrokk) - deteksjonsrate ca. 80 %
Forekommer hos 1 - 1,5 av 1000 levendefødte; medfødte misdannelser i sentralnervesystemet forårsaket av ufullstendig lukking av nevralrøret under tidlig embryoutvikling, vanligvis mellom den 22. og 28. dagen etter unnfangelsen.
Neuralrøret utvikler seg fra nevralplaten og danner senere hjernen, ryggmargen, ryggsøylen og hodeskallen. Hvis nevralrøret er defekt, lukker det seg ikke, noe som kan føre til åpne eller lukkede misdannelser.
Sammenligning og kliniske implikasjoner
De tre Østrogener kan betraktes som spesialiserte verktøy som hver for seg fyller ulike oppgaver.
østradiol er den viktigste aktøren i reproduksjonsårene, og er ansvarlig for slimhinneutvikling, bentetthet, kardiovaskulær beskyttelse og nevrologisk funksjon.
Oestrone er det svake reservesystemet som spiller en mindre rolle i de reproduktive årene, men som blir hovedkilden etter overgangsalderen, med alle de positive og negative konsekvensene det medfører.
Östreol er et høyspesialisert hormon som hovedsakelig er relevant under graviditet.
Å forstå disse forskjellene er avgjørende for å forstå hvorfor blodprøver noen ganger kan være forvirrende.
En kvinne i Perimenopause kan være normal eller til og med høy Totalt østrogen-men hvis disse først og fremst består av Oestrone (på grunn av anovulasjon og perifert økt konvertering), mens den mer biologisk aktive østradiol lav, vil den likevel vise symptomer på en Østrogen-mangel. Hun vil klage over hetetokter, hodepine, beinsmerter og hukommelsestap, ikke fordi hun ikke har noen Østrogen men fordi den ikke har rett til å Østrogen har.
I Perimenopause Det er vanlig at kvinner med anovulatoriske sykluser har en relativt normal eller til og med høy Oestrone-nivå, men har et lavt østradiol-nivåer fordi det ikke er eggløsning og derfor ingen stor eggstokkprodusert mengde østradiol. Dette forklarer hvorfor kvinner i denne fasen kan lide til tross for „normale“ østrogennivåer.
Dette har terapeutiske implikasjoner. Hvis hormonbehandling er nødvendig, er det vanligvis østradiol brukt, ikke Oestrone, fordi østradiol er det biologisk aktive hormonet som gir de mest beskyttende effektene.
Noen tradisjonelle HRT-preparater inneholder konjugert Østrogener, som er en blanding av østradiol, Oestrone og Östreol er, selv om Östreol er ubrukelig hos ikke-gravide kvinner, er dets tilstedeværelse i tradisjonelle preparater et historisk uhell, ikke en terapeutisk grunn.
Diagnostisk sett betyr dette at dersom det er mistanke om hormonmangel eller hormonubalanse, er det ikke bare „Østrogen“ bør måles, men spesielt østradiol, Oestrone og Progesteron i de riktige syklusfasene.
En enkelt test er ofte ikke nok, og det kan være nødvendig med flere tester over flere sykluser for å forstå mønsteret. Kvinnens symptomer er ofte mer pålitelige enn en enkelt blodprøve, spesielt i Perimenopause, når hormonene er kaotiske.
Østrogenets funksjoner
- Helse i slimhinnene
Fuktige slimhinner i munn, øyne og skjede - Benstabilitet
Kalsiumlagring og bentetthet - Det kardiovaskulære systemet
Vaskulær elastisitet og blodtrykksregulering - Følelsesmessig velvære
Humør, motivasjon og sensualitet
Østrogen produseres hovedsakelig i første halvdel av menstruasjonssyklusen. Dets oppgave begynner umiddelbart etter menstruasjonen: Det stimulerer livmoren til å bygge opp slimhinnen, på samme måte som når man legger ut en bomullsull klar til å ta imot et befruktet egg.
Når kvinnen blir eldre og kommer inn i Før overgangsalderen oppstår, begynner Østrogen til å synke. Dette fører til en rekke symptomer, og årsakene til disse blir ofte oversett:
- Hodepine
- Søvnforstyrrelser
- Irritabilitet
- Hetetokter
...den generelle følelsen av at kroppen „faller fra hverandre“.
Viktig erkjennelse
Mange kvinner rapporterer om høyt blodtrykk eller skuldersmerter (Frossen skulder) forbundet med østrogenmangel.
En lav Østrogenhøyt blodtrykk fordi blodårene mister sin elastisitet. Skuldersmerter oppstår fordi skulderen har mange Østrogenreseptorer er tilgjengelige, og uten tilstrekkelig Østrogen kan disse leddene og musklene lide.
Progesteron - hvilehormonet
Mens Østrogen er hormonet i første halvdel av syklusen, er Progesteron hormonet i andre halvdel. Etter eggløsning (som finner sted midt i syklusen) Progesteron frigjøres fra corpus luteum, resten av follikkelen etter eggløsningen.
Progesteron forteller livmoren at det er bygget opp nok slimhinne, og forbereder den på at et befruktet egg kan tas opp.
Progesteron er det hormonet som roer deg ned, hjelper deg å sove og regulerer nervøsiteten din. Kvinner som lider av progesteronmangel, rapporterer ofte at de føler seg „konstant anspente“, at de blir irritert over små ting og at de ikke lenger får sove i andre halvdel av syklusen.
Progesteron er ofte det første hormonet som produseres mindre. En kvinne kan fortsatt ha menstruasjon i årevis, men ikke ha eggløsning, noe som betyr at hun produserer lite eller ikke noe progesteron. Progesteron mer produsert.
I slike tilfeller kan livmorslimhinnen vokse ukontrollert, noe som fører til ekstreme blødninger som forvirrer kvinnen fordi hun ikke forstår hvorfor mengden er så stor.
Tegn på progesteronmangel
Hvis en kvinne er under
- ekstrem søvnløshet
- sterk irritabilitet
- sterke menstruasjonssmerter
- ukontrollerte humørsvingninger
- uforklarlige angstlidelser
Hvis en kvinne lider av progesteronmangel, spesielt hvis disse symptomene er nye eller har forverret seg, er progesteronmangel ofte den utløsende faktoren.
Paradoksalt nok overser legene ofte dette fordi de fokuserer på den regelmessige menstruasjonssyklusen, ikke på manglende eggløsning.
Testosteron - energi og styrke
Selv om Testosteron ofte oppfattes som det „mannlige hormonet“, produserer kvinner også Testosteron. Det gir energi, bidrar til å bygge muskler, forbedrer stoffskiftet og bidrar til libido.
Tilstrekkelig testosteron er forbundet med vitalitet og følelsen av å kunne „holde ut“.
Når testosteronnivået er for lavt, føler kvinner seg ofte trøtte og energiløse. Problemet forverres når kronisk stress overbelaster binyrene: Da klarer ikke binyrene å produsere nok testosteron til å kompensere for den manglende mengden fra eggstokkene.
Kortisol - overlevelseshormonet
Kortisol er stresshormonet som utskilles av binyrene. I øyeblikk med mye stress Kortisol aktiverer det „kamp- eller fluktmodus“, og bidrar dermed til å overleve kriser.
Problemet oppstår når Kortisol forblir kronisk forhøyet:
- Permanent forhøyet blodsukker
- øker blodtrykket
- „stjeler“ ressurser som binyrene trenger til produksjon av Progesteron og Testosteron mangler
Dette skaper en ond sirkel:
Kronisk stress → høy Kortisol → for lite Progesteron og Testosteron → dårligere stressmotstand → enda høyere Kortisol.
Kvinnen føler seg fanget, utmattet og kommer ikke ut av spiralen.
Kan østrogen og stress forårsake lipødem?
Spørsmålet om årsakene til lipødem er et av de sentrale spørsmålene for berørte kvinner og leger. I flere tiår ble denne tilstanden oversett eller bortforklart som mangel på viljestyrke, og svaret var: „Du må bare gå ned i vekt!“
I dag vet vi at lipødem er en biologisk sykdom der genetisk predisposisjon og hormonelle faktorer spiller sammen. Både Østrogen samt stress ser ut til å spille en viktig rolle i utbruddet og forverringen av denne sykdommen.
Grunnleggende om genetikk og hormonutløsende faktorer
Lipødem er en kronisk sykdom i det subkutane fettvevet som kjennetegnes av unormal spredning og patologisk opphopning av fettceller, typisk i bena og noen ganger i armene. Rumpa og overkroppen er vanligvis skånet, noe som resulterer i et karakteristisk forhold: slank overkropp, men voluminøse ben. Sykdommen rammer over 95 prosent av kvinnene, noe som sterkt tyder på en hormonell komponent.
For å forstå årsakene til lipødem må man skille mellom to ulike biologiske nivåer, nemlig genetisk predisposisjon og hormonelle utløsende faktorer.
Et viktig funn fra moderne forskning er at genetisk predisposisjon alene ikke er nok til å utløse lipødem, det må en utløsende faktor til.
Studier viser at opptil 60 prosent av de rammede kvinnene har slektninger med de samme symptomene, noe som tyder på en sterk arvelig komponent. Det er imidlertid ikke alle genetisk disponerte kvinner som rammes; noen forblir symptomfrie hele livet. Dette viser at den genetiske „tidsinnstilte bomben“ først må utløses av ytre faktorer.
Østrogen som den primære utløsende faktoren
Hos over 85 prosent av de berørte kvinnene oppstår det første utbruddet av lipødem i en fase med hormonelle forandringer. Dette er typisk tre livshendelser:
- Puberteten
- Svangerskap
- Overgangsalderen
Det faktum at lipødem sammenfaller så konsekvent med disse hormonelle overgangene, tyder på at Østrogen spiller en sentral rolle.
I løpet av puberteten Østrogen-nivået øker dramatisk. Det er nettopp på dette tidspunktet at mange unge jenter merker at beina hovner opp unormalt og øker i volum, mens overkroppen forblir slank.
Dette blir ofte oversett på dette tidspunktet eller feiltolket som normal vektøkning. Hvis jenta i tillegg begynner med p-piller, noe som øker østrogeneksponeringen ytterligere, fremskyndes ofte utviklingen av lipødem.
Leger og pasienter tilskriver vektøkningen til p-pillen uten å innse at en underliggende lipødemlidelse er blitt vekket til live.
Det skjer også store hormonelle endringer under svangerskapet. Kroppen produserer ikke bare mer Østrogen, men også en økt andel av Østrogen til Progesteron. Mange kvinner med eksisterende lipødem rapporterer om en betydelig forverring av symptomene under svangerskapet: mer hevelse, mer smerte, raskere sykdomsutvikling. I noen tilfeller manifesterer lipødem seg for første gang under svangerskapet hvis den genetiske predisposisjonen var til stede, men ennå ikke har materialisert seg.
I overgangsalderen er situasjonen paradoksal: den Østrogen-nivåene synker dramatisk, og likevel kan mange kvinner med lipødem oppleve forverring. Dette kan forklare hvorfor det ikke er den absolutte Østrogen-nivået er problemet, men svingningene og ubalansen mellom Østrogen og andre hormoner som for eksempel Progesteron og Testosteron. Når kroppen er ute av hormonell balanse, enten det skyldes høye eller fallende nivåer, ser symptomene på lipødem ut til å forverres.
De biologiske mekanismene som Østrogen Det er ennå ikke fullstendig klarlagt hvilke faktorer som påvirker lipødem, men flere teorier har funnet empirisk støtte.
En teori er at det handler om tettheten og funksjonen til Østrogen-Reseptorer i det subkutane fettvevet. Fettvevet i beina kan ha en høyere tetthet av østrogenreseptorer enn fettvev andre steder i kroppen, et „lokalt fenomen“ snarere enn et systemisk. Når østrogen binder seg til disse reseptorene, kan det utløse lokale signaler som fører til unormal spredning og forstørrelse av fettcellene.
En annen teori gjelder kapillærfunksjonen: Østrogen kan øke permeabiliteten (gjennomtrengeligheten) i de minste blodårene, noe som fører til lekkasje av væske ut i vevet, og det er nettopp det man ser ved lipødem.
Et spesielt interessant nytt forskningsfunn er knyttet til Progesteronmetabolisme. Forskere har utviklet en Gene identifisert, som er ansvarlig for enzymet Aldo-ketoreduktase kodet. Dette enzymet er ansvarlig for metabolismen av progesteron.
Kvinner med Mutasjon i dette genet vise Unormale progesteronnivåer, spesielt i det lokale fettvevet.
Dette kan være en avgjørende faktor, ikke bare Østrogen-nivå, men også balansen mellom Østrogen og Progesteron i det lokale fettvevet kan være avgjørende. Mangel på progesteron eller ubalanse mellom østrogen og progesteron kan være en drivkraft bak de patologiske fettprosessene ved lipødem.
Hormonell ubalanse og oppblussing av lipødem
Et vanlig mønster som observeres i klinisk praksis, er „tilbakefallsfenomenet“ ved lipødem. Pasientene rapporterer at lipødem-symptomene ikke forverres kontinuerlig, men i episoder er symptomene noen ganger stabile, og så skjer det plutselig en dramatisk forverring med økt hevelse, smerter og muligens også økt vektøkning i det berørte området.
Disse episodene sammenfaller ofte med hormonelle endringer:
- oppstart eller avslutning av Pille
- en Svangerskap eller Spontanabort
- Begynnelsen av Overgangsalderen.
Mekanismene bak disse oppblussingene ser ut til å være relatert til hormonell ubalanse. Når kroppen settes i en tilstand der østrogen er høyt og progesteron er lavt, eller der forholdet svinger kaotisk, ser dette ut til å „trigge“ fettcellene i lipødemet. De formerer seg, forstørres og fører til økte symptomer.
Dette forklarer hvorfor noen kvinner som bruker hormonell prevensjon, særlig østrogendominerte prevensjonsmidler, opplever en forverring av lipødemet, og hvorfor perimenopausen, en tid med ekstreme hormonsvingninger, er spesielt vanskelig for mange lipødempasienter.
Dette funnet har terapeutiske implikasjoner. Noen lipødemeksperter anbefaler pasienter å unngå hormonell prevensjon, eller i det minste å eksperimentere svært nøye for å se om et bestemt prevensjonsmiddel forverrer symptomene.
I noen tilfeller anbefales det at pasienter som ønsker å få barn, gjennomgår fettsuging (terapeutisk fettsuging) før svangerskapet for å redusere lipødembyrden før den hormonelle turbulensen som oppstår under svangerskapet.
Stress, kortisol og betennelse
Mens hormonforskning på lipødem har pågått i flere tiår, er et nyere funn at psykologisk stress spiller en viktig rolle.
Dagens kliniske observasjoner og de første forskningsresultatene tyder på at stress, i tillegg til hormoner, kan være en viktig utløsende faktor for oppblussing av lipødem.
Når kroppen utsettes for stress, det være seg Akutt stress (for eksempel en traumatisk hendelse eller en viktig livshendelse) eller Kronisk stress (for eksempel profesjonelt stress eller familiekonflikter), setter han Kortisol gratis. Kortisol, det klassiske „stresshormonet“, er et hormon som produseres naturlig i kroppen. Kortikosteroid, som normalt mobiliserer kroppen til å håndtere utfordringer. Under kronisk stress forblir kortisolnivået imidlertid permanent forhøyet.
Flere kliniske observasjoner har vist at lipødempasienter som utsettes for økt psykologisk stress, ofte får tilbakefall av lipødem umiddelbart etterpå.
Noen pasienter rapporterer at lipødem-symptomene har forverret seg dramatisk etter dødsfall i familien, tap av jobb eller separasjon, noen ganger med en forsinket respons på uker til noen måneder. Dette tyder på en biologisk mekanisme som Psykologisk stress forverrer lipødempatologien.
Kortisol er kjent som et proinflammatorisk hormon som fører til systemisk betennelse når det er kronisk forhøyet.
Lipødem i seg selv er forbundet med kroniske betennelsesprosesser i det affiserte fettvevet; de unormale fettcellene i lipødemet er konstant omgitt av betennelsesmediatorer. En økning i Kortisol-nivåer på grunn av stress kan forsterke denne betennelsen.
I tillegg undertrykker det Kortisol Immunsystemet påvirkes også av kronisk forhøyning, noe som i sin tur kan føre til unormale betennelsesmønstre.
Lymfefunksjonen, som ofte er nedsatt ved lipødem, kan også være svekket av kronisk stress og økt Kortisol bli ytterligere hindret.
Stress og Kortisol også påvirke selve hormonaksen. Kronisk stress kan føre til Dysregulering av hypofyse-hypotalamus-eggstokksystemet noe som igjen fører til unormale østrogen- og progesteronmønstre leder.
Stress kan være både direkte (gjennom Kortisol og inflammasjon) samt indirekte (gjennom hormonforsterkning) forverrer lipødemet.
Genetikk, hormoner og stress som et samlet bilde
Dagens forståelse av lipødem har utviklet seg fra en enkel „vektproblem“-forklaring til en kompleks modell der flere faktorer er sammenvevd.
Den beste formuleringen i dag er: Genetisk disposisjon er nødvendig, men ikke tilstrekkelig. Det må en utløsende faktor til, vanligvis flere faktorer, for å utløse lipødem.
De primære utløsende faktorene er hormonelle:
- Puberteten
- Start av hormonell prevensjon
- Graviditet,
- Perimenopause
- Overgangsalderen
Dette er de kritiske punktene der mange kvinner med en genetisk predisposisjon først merker lipødemet sitt.
Men sekundære faktorer spiller også en rolle. Kronisk psykologisk stress kan utløse eller forverre lipødem, sannsynligvis gjennom en kombinasjon av kortisoløkning, inflammatorisk aktivering og sekundær hormonforsterkning. Fedme er ikke en årsaksfaktor, men kan forverre symptomene
En overvektig kvinne uten genetisk disposisjon for lipødem vil aldri utvikle lipødem, men en genetisk disponert kvinne kan forverre symptomene sine ved å være overvektig.
Denne kompleksiteten forklarer også hvorfor lipødem er så variabelt. To kvinner med identisk genetisk disposisjon kan ha helt forskjellige forløp, avhengig av hvilke hormonelle triggere de opplever og hvilket stress de utsettes for.
En kvinne kan overleve puberteten med minimale symptomer, men så oppleve et svangerskap som fører til en dramatisk oppblussing av lipødemet.
En annen kvinne kan være minimalt påvirket gjennom hele livet, helt til overgangsalderen konfronterer henne med en ny episode.
Kliniske implikasjoner
Forståelsen av at østrogen og stress er relevante faktorer, har terapeutiske implikasjoner:
- Lipødempasienter bør være svært forsiktige ved valg av prevensjonsmidler. Bytte til et lavdose østrogenprodukt eller til ikke-hormonelle prevensjonsmetoder kan i noen tilfeller bedre symptomene.
- Stressmestring er ikke bare viktig for det psykiske velværet, men har også en direkte medisinsk komponent: Kronisk økt stress kan faktisk forverre lipødemet og bør behandles aktivt.
- Diagnostisk skepsis er på sin plass hvis en blodprøve viser „normale“ østrogennivåer, men pasienten likevel får oppblussende lipødem. Problemet ligger kanskje ikke i det absolutte østrogennivået, men i Balanse mellom østrogen, progesteron og testosteron, eller i de lokale hormonkonsentrasjonene i selve fettvevet, som ikke kan påvises ved en blodprøve.
En erfaren lipødemlege vil ikke bare lese av blodprøven, men også spørre pasienten om stress, livsstilsendringer og menstruasjonsmønster. - Det finnes andre behandlingsmetoder enn fettsuging og kompresjonsbehandling. Reduksjon av stress, Teknikker for stressmestring, muligens til og med Spesifikke ernæringsmessige justeringer, at Stabiliserer hormonbalansen, kan teoretisk sett forbedre lipødemets oppførsel. Dette er noe som for tiden undersøkes aktivt.
Studier
Østrogen
- FANG og medarbeidere (2026) - Hormoners innvirkning på utvikling av lipødem: en systematisk litteraturgjennomgang„
„Lipødem ser ut til å være en multifaktoriell sykdom som først og fremst skyldes hormonell dysregulering - særlig relatert til østrogen - i tillegg til metabolske og mulige genetiske komponenter. Resultatene støtter omklassifiseringen av lipødem som en hormonelt påvirket sykdom som skiller seg fra fedme, og understreker behovet for videre forskning på diagnostiske biomarkører, målrettede terapier og betydningen av genetisk mottakelighet.“ - VIANA et al (07.2025) - „Overgangsalderen som et kritisk vendepunkt ved lipødem“„
- KATZER m.fl. (2021) - „Lipødem og østrogenets potensielle rolle i opphopning av fettvev„
Viser at østrogen fremmer adipogenese gjennom ERα-aktivering og økt PPARγ-ekspresjon - VIANA et al (07.2025) - „Menopauseindusert østrogenmangel forsterker dysfunksjon i fettvev ved å undertrykke ERα-signalering, øke ERβ-aktiviteten og forstyrre mitokondriell funksjon„
„Den systemiske reduksjonen i sirkulerende østradiol, kombinert med økt intrakrin østradiolproduksjon i affisert fettvev, drevet av aromatase og 17β-HSD1-overuttrykk og 17β-HSD2-mangel, sammen med en ubalanse som favoriserer ERβ over ERα-signalering, skaper et proinflammatorisk, profibrotisk og østrogendominant mikromiljø. Dette hormonelle miljøet fremmer adipocytthypertrofi, kronisk inflammasjon, remodellering av ekstracellulær matriks og motstand mot lipidmobilisering.“ - CIFARELLI m.fl. (2025) - „Lipødem: Fra hormonelle endringer hos kvinner til ernæringsmessige tiltak„
Viser til kronisk betennelse som kjernemekanisme, nevner også lekk tarm, ofte forårsaket av dysbiose eller andre forstyrrelser i tarmbarrieren, og går nærmere inn på antiinflammatoriske tiltak og kosttilskudd.
„Denne tilstanden fører til en kronisk, mild betennelse, som delvis skyldes at LPS (lipopolysakkarider), som er komponenter i den ytre membranen til gramnegative bakterier, flyttes fra tarmen og ut i den systemiske sirkulasjonen.
Når LPS sirkulerer i blodet, når det også adipocyttene, som produserer proinflammatoriske cytokiner som TNF-α, IL-6 og IL-1β, som endrer adipocyttenes funksjoner og forårsaker en betydelig lokal inflammatorisk respons.“
Stress og kortisol
- DINNENDAHL et al. (09.05.2024) - „Uttrykket av adipogen markør er betydelig økt i østrogenbehandlede lipødem-apidocytter differensiert fra fettstamceller in vitro„
„Denne studien indikerer at uttrykket av ER og flere østrogenmetaboliserende enzymer er annerledes ved lipødem, og antyder at østrogen kan spille en rolle i dysreguleringen av fettvev ved lipødem.“
Inflammatoriske biomarkører
- Laura Patton e.a. - 27.01.2024 - „Observasjonsstudie av en stor italiensk populasjon med lipødem: Biokjemisk og hormonell profil, anatomisk og klinisk evaluering, selvrapportert historie„
Den største kjente kohortstudien med 360 kvinner med lipødem i Italia
„Normale blodprøver utelukker ikke lipødem“ - problemet ligger ikke i de systemiske hormonnivåene, men i den lokale hormonomsetningen i fettvevet - Fühner R. e. a. - (07.12.2022) - „Lipødem: Innsikt i morfologi, patofysiologi og utfordringer„
„Lipødem kan skilles fra fedme og lymfødem på grunnlag av sine unike morfologiske og molekylære egenskaper.“
Tverrfaglig oversikt
Cifarelli V. - (2025) - „Lipødem: Fremskritt, utfordringer og veien videre„
Forstå menstruasjonssyklusen
Menstruasjonssyklusen er en fire uker lang dans mellom to hormoner: Østrogen og Progesteron. For å forstå effekten av disse hormonene fullt ut, er det viktig å dele syklusen inn i sine faser.
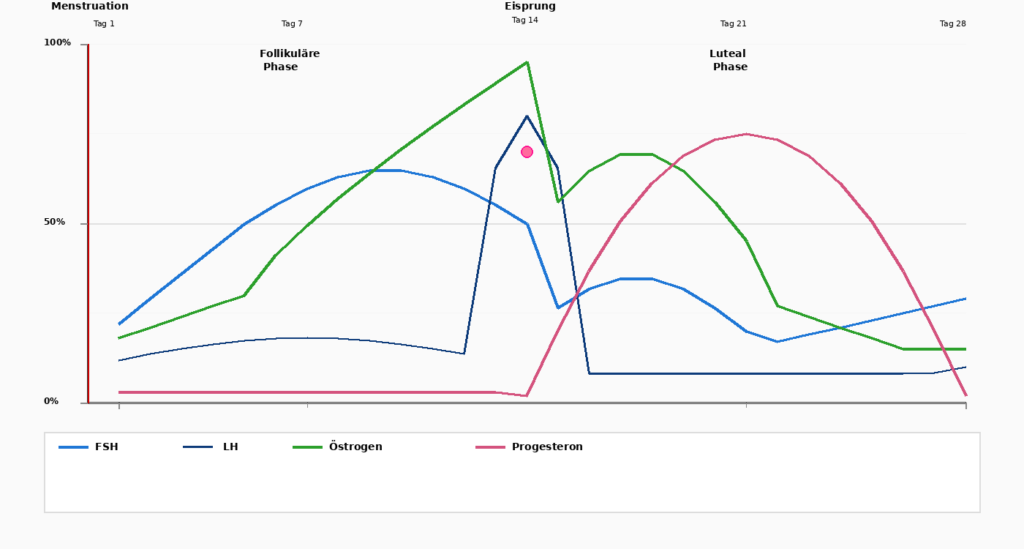
Dag 1-5
Menstruasjon
Syklusen begynner med menstruasjonen, når den oppbygde livmorslimhinnen avstøtes. Østrogen og Progesteron er på sitt laveste.
Dag 1-14
Follikulær fase
Etter menstruasjonen Hypofysen, FSH (follikkelstimulerende hormon), som stimulerer eggutviklingen i eggstokkene. På samme tid Østrogen til å øke. Kroppen blir mer aktiv, energinivået øker og livmorslimhinnen begynner å vokse.
Dag 14
Eggløsning (ovulasjon)
En dramatisk økning i LH (luteiniserende hormon) utløser eggløsning. Egget frigjøres og beveger seg inn i egglederne. På dette tidspunktet Østrogen toppene før den plutselig faller. På samme tid Progesteron til å reise seg.
Dag 15-28
Lutealfasen
Etter eggløsning dominerer Progesteron andre halvdel av syklusen. Progesteron forbereder livmorslimhinnen i tilfelle et egg blir befruktet.
På samme tid Progesteron kroppen: søvnen kan bli dypere, nervøsiteten avtar. Hvis egget ikke har blitt befruktet, vil Østrogen og Progesteron på slutten av denne fasen og utløser neste menstruasjon.
Hormonelle svingninger i menstruasjonssyklusen
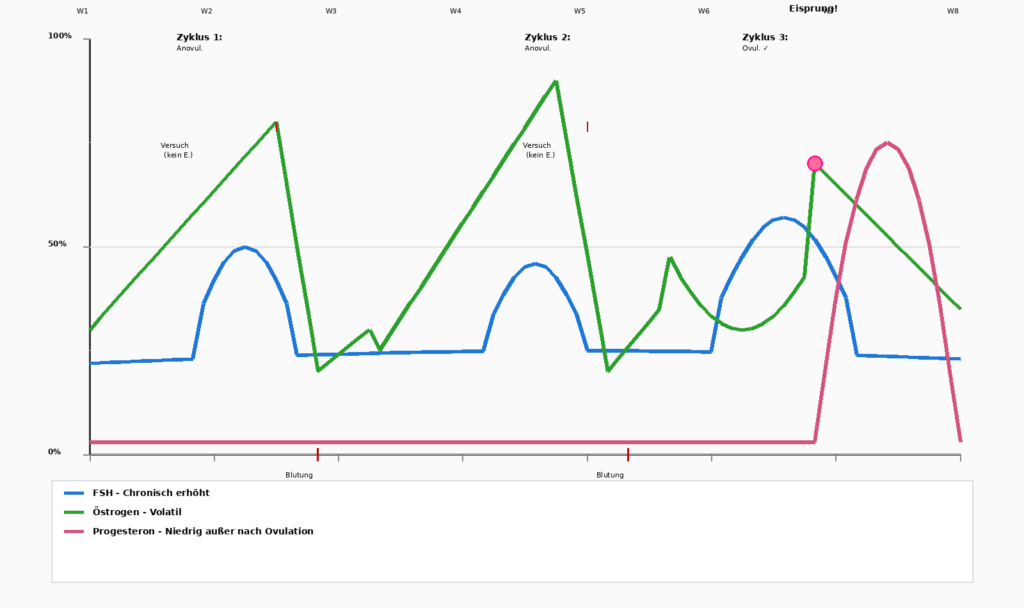
Østrogenoverskudd - den subtile ubalansen
Det er viktig å merke seg at det ikke alltid er en absolutt mangel som er problemet, for noen ganger er det en ubalanse. Når progesteron synker mens østrogen forblir relativt høyt, oppstår det en „østrogendominans“ (relativ, ikke absolutt). Dette fører til:
- Vektøkning
Vanskelig å gå ned i vekt til tross for kostholdsendringer - Hodepine
Regelmessig eller økt hodepine - Humørsvingninger
Emosjonell ustabilitet - Spenninger i brystet
Vedvarende brystsmerter eller spenninger - Flatulens
Økt oppblåsthet i magen - Irritabilitet
Økt irritabilitet - Kraftig menstruasjon
Ukontrollerte, kraftige blødninger
Forandringer - fra premenopause til overgangsalder
En kvinnes hormonelle status er ikke statisk. Den går gjennom ulike faser, hver med sine egne utfordringer.
- Fruktbare år (opp til ~35 år)
Østrogen og Progesteron er i en stabil rytme. Eggløsningen er jevn, og menstruasjonen er forutsigbar. De fleste kvinner har færre symptomer. - Før overgangsalderen (35-42 år)
Progesteron faller først. Østrogen forblir høy i begynnelsen. Dette fører til klassisk PMS-symptomerSøvnløshet, ekstrem irritabilitet, kraftige blødninger. Livet føles „umulig“. - Perimenopause/menopause (42-49 år)
Dette er den mest turbulente fasen. Progesteron er fortsatt lav, men Østrogen blir ustabil: den skyter opp og faller så plutselig.
En kvinne vet ikke hvordan hun vil føle seg fra dag til dag. Noen ganger har hun kraftige blødninger, andre ganger ingen i det hele tatt. Noen ganger har hun energi, andre ganger føler hun seg helt utslitt.
Mange kvinner beskriver denne fasen som „ekkel“, verre enn selv den tidlige overgangsalderen, fordi uforutsigbarheten gir en følelse av å ikke lenger ha „det“ under kontroll.
Tiltak mot hormonell ubalanse og PMS
Den gode nyheten er at mye kan gjøres for å lindre hormonelle symptomer og forbedre livskvaliteten. Tilnærmingen bør imidlertid være flerlags.
Diagnostiske prinsipper
Det første steget er å forstå din egen hormonprofil gjennom testing.
Blodprøver kan måle nivåene av østrogen, progesteron, FSH, LH og andre hormoner.
Spyttprøver er mindre invasive og kan også være informative.
Det viktigste er ikke å utføre disse testene på tilfeldige dager, tidspunktet er avgjørende: progesteron bør testes i Lutealfasen (ideelt sett rundt dag 21), ikke i follikulær Fase.
Ernæring
Det moderne kostholdet er altfor ofte mangelfullt. Undersøkelser viser at frukt og grønnsaker i dag inneholder rundt 80% færre vitaminer enn for 50 år siden. Dette er ikke bøndenes feil, men et resultat av overintensivt jordbruk, utarmet jordsmonn, manglende variasjon, feil innhøstingstidspunkt og lengre transportveier. Det er derfor viktig å være bevisst på å sikre tilstrekkelig tilførsel av næringsstoffer.
Stabilitet i blodsukkeret
En nøkkel til hormonell helse er stabilisering av blodsukker. Kvinner bør spise regelmessige måltider med tilstrekkelig Protein spise. Spesielt i Lutealfasen (andre halvdel av syklusen) trenger kroppen mer kalorier og næringsstoffer.
Stressmestring og livsstil
Kronisk stress er en av de viktigste årsakene til hormonell ubalanse.
Når en kvinne er under langvarig stress, frigjør binyrene konstant Kortisol av. Dette konkurrerer om ressurser med Progesteron og Testosteron.
Løsningen er ikke å „Kortisol Målet er ikke å “senke" stressnivået (noe som ville være umulig og farlig under stress), men å redusere kildene til stress. Det kan bety å gi slipp på noen (noen ganger opplevde) forpliktelser, sette grenser eller til og med revurdere karrieren.
Søvn
Sju til ni timers kvalitetssøvn er ikke luksus, men avgjørende for hormonproduksjon og -regulering. Mangel på søvn øker Progesteronmangel eksponentielt.
Kosttilskudd
Selv om et godt kosthold er fundamentet, kan målrettede kosttilskudd støtte kroppen. Nøkkelen er å forstå: Kosttilskudd erstatter ikke ernæring, men fyller hullene som moderne landbruk og livsstil etterlater.
Magnesium-vitamin D3-vitamin K2-komplekset
Disse tre stoffene er uløselig knyttet sammen. Likevel blir de ofte feilaktig betraktet isolert fra hverandre.
Konteksten:
- Magnesium påvirker over 400 fysiske prosesser
- Vitamin D3 (som teknisk sett er et hormon, ikke et vitamin) fremmer kalsiumopptaket
- Vitamin K2 aktiverer osteokalcin, proteinet som overfører kalsium til benmatriksen
Hvis en av disse tre mangler eller er utilstrekkelig, vil ikke systemet fungere som det skal.
Andre viktige næringsstoffer
- Omega-3-fettsyrer
Hormonregulering, kardiovaskulær helse, betennelsesdemping, syn - B-vitaminer
Støtte for hormonmetabolismen og nervesystemet - Vitamin C og E
Antioksidantbeskyttelse, kollagendannelse - Sink
Immunfunksjon og hormonproduksjon - Jern
Spesielt viktig for menstruerende kvinner på grunn av naturlig blodtap - Probiotika
Tarmhelse, hormonmetabolisme, næringsopptak
Tarmen er et ofte oversett hormonorgan. En stor del av hormonmetabolismen foregår i tarmen. Et sunt mikrobiom fremmer ikke bare næringsopptaket, men også resirkuleringen av hormoner. Probiotika (spesielt innkapslet for å motstå magesyre) kan gjenopprette balansen i tarmen.
Eteriske oljer
Eteriske oljer er konsentrerte plantestoffer som kan gripe inn i nervesystemet via innånding og lokal påføring. De er ikke en erstatning for medisinsk behandling, men et verdifullt supplement.
Lavendel - for beroligende
Effektive egenskaper
Blodtrykksregulering, stabilisering av hjerterytmen, krampelindring, sedasjon
Indikasjoner
Søvnløshet, menstruasjonssmerter, høyt blodtrykk, PMS-assosierte symptomer
Søknad
3-4 dråper med bærerolje (kokos, jojoba) på mage, nakke eller fotsåler. Kan også brukes i en diffuser.
Ylang-ylang - blodtrykks- og libido-regulator
Effektive egenskaper
Blodtrykksregulering, libidoforbedring, emosjonell balanse, hormonmodulering
Spesiell funksjon
Denne oljen har vist seg å være spesielt effektiv mot høyt blodtrykk, selv i tilfeller der medisinering ikke har hjulpet nok.
Søknad
2 dråper sublingualt (på tungen), eller lokalt på pulspunkter og hals
Magnolia - Binyreadaptogen
Effektive egenskaper
Binyrebarkstøtte, stressreduksjon, angstreduksjon, lindring av panikkanfall
Søknad
Påføres morgen og kveld på nyreområdet (nedre del av ryggen) med en bærerolje. Regelmessig bruk over en måned viser tydelige effekter.
Balanse - harmonisering og hetetokter
Effektive egenskaper
Emosjonell stabilisering, balansering av humøret, lindring av hetetokter
Søknad
4 dråper med bærerolje på begge fotsålene om morgenen etter at du har våknet.
Serenity - (natt) avslapning
Effektive egenskaper
Dyp avslapning, søvnfremmende, mental og emosjonell beroligelse
Rutine
3-4 dråper med bærerolje på føttene før du legger deg fører til avslappende søvn.
Vetiver og Adaptive
Vetiver gir energi og vitalitet. Adaptive er unik, og inneholder rosmarin (for mental klarhet) blandet med beroligende komponenter.
Viktig
Eteriske oljer bør alltid fortynnes med en bærerolje. Doseringen er individuell, noen kvinner reagerer på 2 dråper, andre trenger 4 eller mer.
En integrativ tilnærming til hormonell helse
Nøkkelen til bedre hormonhelse ligger i en integrativ tilnærming:
- Tester
Kjenn hormonnivåene dine, ikke gjett - Ernæring
Ekte mat, regelmessig, med tilstrekkelig protein og stabilt blodsukker - Reduser stress
Identifisere og systematisk redusere kronisk stress - Optimaliser søvnen
7-9 timer konsekvent, til samme tid - Kosttilskudd
Målrettet, basert på tester og symptomer - Aromaterapi
Eteriske oljer for emosjonell og fysisk støtte - Sporing
Dokumenter symptomer og kontroller hormonnivåene regelmessig
Målet er ikke bare å lindre symptomer, selv om det er viktig. Målet er å støtte kvinnen slik at hun holder seg vital og i live til hun er 80 eller 90 år. Uten denne integrerende tilnærmingen kan mange kvinner føle at livet er over når de er 50 eller 60 år. Med den kan de blomstre opp igjen.
Det er ikke komplisert å skape et fundament, det krever bare at du er klar over hva kroppen din trenger, og at du er fast bestemt på å gi den det. To minutter om dagen for å styrke helsen påvirker alle andre beslutninger du tar den dagen.