Obsah
Porozumět hormonálnímu průběhu menstruačního cyklu často není snadné, ne vždy se drží „pravidla“ a někdy si dělá, co chce.
Metabolismus ženských hormonů je složitý a velmi citlivý systém, v němž několik orgánů, jako jsou vaječníky, nadledviny, děloha a slinivka břišní, spolupracuje v jemném hormonálním kontrolním okruhu. Hlubší pochopení těchto procesů je zásadní pro správnou klasifikaci příznaků a přijetí cílených opatření.
Hormonální systém
Nadledviny, vaječníky, slinivka břišní a trávicí trakt společně tvoří síť orgánů produkujících hormony.
Hormony jsou chemickými posly a představují složitý hormonální řídicí okruh. Tyto hormony neustále přenášejí informace, říkají orgánům, co mají produkovat, a regulují řadu procesů, které jsou nezbytné pro naši pohodu.
Pokud se zaměříme výhradně na jeden příznak nebo léčíme jeden hormon bez ohledu na ostatní, můžeme snadno přehlédnout hlavní příčinu. Například: Pokud byla nadledvina po léta vystavena velkému stresu, může to být příčinou. Kortizol musí distribuovat, nemůže distribuovat dostatečně Progesteron a Testosteron vyrábět. Důsledky těchto nedostatků jsou značné.
Hlavní hormony
Estrogen - hormon ženskosti
Estrogen je pravděpodobně nejznámějším ženským hormonem. Je zodpovědný za vývoj sekundárních pohlavních znaků, zajišťuje křivky a hraje zásadní roli v našem emocionálním a sociálním chování. Je to hormon budování hnízda, touhy starat se o rodinu a pečovat o vztahy.
Diferenciace
Když mluvíme o estrogenu, mluvíme vlastně o rodině tří různých hormonů: estradiol, Oestrone a Östreol.
Zásadně se liší svou chemickou strukturou, biologickou aktivitou, zdroji v těle a fyziologickými funkcemi. Pochopení těchto rozdílů je zásadní pro účinnou hormonální léčbu a pro pochopení toho, proč ženy ve Perimenopauza i když jejich krevní testy na estrogen mohou vypadat „normálně“.
Estradiol - energetický hormon
estradiol, chemicky známý jako 17β-estradiol, je biologicky nejaktivnějším Estrogen a je proto často označován jako „skutečný“ nebo „primární“ Estrogen je označen. Při relativní biologické aktivitě 100 % je estradiol asi dvanáctkrát silnější než Oestrone a osmdesátkrát silnější než Östreol.
Používá se hlavně v Granulózní buňky na Vaječníky vyráběné zejména v období Folikulární fáze menstruačního cyklu, kdy se Estrogen-koncentrace se neustále zvyšuje, aby se spustila ovulace. Během Luteální fáze zůstává estradiol-koncentrace se zvýšila, ale ne tak dramaticky jako v případě předovulační Peak.
Funkce estradiol jsou rozmanité a životně důležité. Je to hormon, který je zodpovědný za tvorbu a proliferaci děložní sliznice, což je proces, který je nezbytný pro uložení oplodněného vajíčka. estradiol také reguluje kostní metabolismus prostřednictvím aktivace Osteoblasty (buňky tvořící kost) a inhibice Osteoklasty (buňky odbourávající kost), čímž se udržuje stabilní hustota kosti. To je důležité zejména pro prevenci Osteoporóza, velký problém pro ženy po menopauze.
Kardiovaskulární účinky estradiol má ochranný účinek tím, že rozšiřuje cévy, zlepšuje funkci endotelu, a tím snižuje krevní tlak a zvyšuje krevní tlak. Metabolismus cholesterolu vylepšené. V mozku estradiol hraje klíčovou roli v poznávání, paměti a neuroplasticitě, schopnosti mozku vytvářet nové nervové dráhy. Podporuje Produkce serotoninu, který je důležitý pro regulaci nálady. Sexuální funkce a Mazání jsou silně ovlivněny estradiol závislé.
Následuje menstruační cyklus estradiol charakteristický vzorec: nízký během menstruace (10-20 pg/ml), poté se zvyšuje během menstruace (10-20 pg/ml). Folikulární fáze dosahuje vrcholu 200-400 pg/ml krátce před ovulací a poté zůstává stabilní během ovulační fáze. Luteální fáze se zvýšila na střední úroveň (100-150 pg/ml).
Se začátkem Perimenopauza se tento vzorec stává chaotickým, protože estradiol-hodnoty mohou divoce kolísat, někdy jsou extrémně vysoké, jindy nečekaně nízké. Po Menopauza na estradiol-hladiny dramaticky klesají pod 20 pg/ml a zůstávají na této hodnotě.
Estron - záložní hormon
Oestrone, chemicky velmi podobný estradiolu, ale má jen mírně odlišnou strukturu. Je asi dvanáctkrát slabší než estradiol. Navzdory této nižší účinnosti Oestrone hraje v reprodukčním období jen malou roli, ale v menopauze nabývá na významu.
Na rozdíl od estradiol, který je používán především Vaječníky je vytvořen výsledek Oestrone především prostřednictvím periferní konverze Androstendion, prekurzor z nadledvinek, zejména v tukové tkáni, kůži a játrech.
To je důvod, proč mají ženy s nadváhou vyšší hladinu tuku. Oestrone-mají, zejména po Menopauza.
V reprodukčním období Oestrone se na celkové estrogenicitě podílí jen asi patnácti až dvaceti procenty. Jeho biologický účinek je mnohem slabší. Je méně účinný při proliferaci endometria, méně účinný pro hustotu kostí, kardiovaskulární a neurologické ochranné účinky než estradiol.
Estron si však zachovává některé základní estrogenní účinky a jeho role s věkem roste.
Po menopauze dochází k dramatické změně: Vaječníky téměř neprodukují Estrogen, ale tuková tkáň se nadále Oestrone zdarma.
Pro mnoho žen po menopauze Oestrone se ve skutečnosti stává hlavním zdrojem estrogenních účinků v těle. To má jak pozitivní, tak negativní důsledky.
Pozitivní je, že ženy se zvýšenou tělesnou hmotností po menopauze mohou mít lepší hodnoty hustoty kostí, což je jev nazývaný „tuk chrání kosti“.
Negativní je však to, že Oestrone má spojitý acyklický účinek. Na rozdíl od estradiol, která se během menstruace přerušuje (a dává buňkám „klidovou fázi“), je tělo stimulováno neustálým působením Oestrone vystaveny kontinuální proliferační stimulaci.
To je spojeno se zvýšeným rizikem rakoviny prsu a endometria, což je jeden z důvodů, proč mají ženy po menopauze zvýšené riziko rakoviny.
Vzor cyklu Oestrone je mnohem stabilnější než estradiol, pouze s mírnými výkyvy v průběhu menstruačního cyklu. Je to proto, že pochází z periferních tkání, které nejsou cyklicky regulovány jako vaječníky.
Oestreol - těhotenský hormon
Östreol je nejslabší ze tří Estrogeny, asi osmdesátkrát slabší než estradiol a šestkrát slabší než Oestrone.
Jeho chemická struktura se vyznačuje dalším Hydroxyl-skupinu, kterou produkuje při metabolismu těla.
Klíč k pochopení Östreol není způsobeno jeho slabou účinností v netěhotném stavu, ale jeho obrovským významem během těhotenství.
Mimo těhotenství Östreol je v krvi ženy prakticky nedetekovatelný a nemá žádný klinický význam. Krevní test na Östreol u netěhotné ženy by bylo zbytečné.
Během těhotenství se však situace radikálně mění. Östreol je primárně produkován játry plodu a placentou, nikoli matkou.
Jeho produkce je přímo závislá na aktivitě plodu a jeho dobrém stavu. To způsobuje, že Östreol cenný monitorovací marker během těhotenství.
Funkce Östreol během těhotenství je specializovaná: Podporuje rozšiřování cév v oblasti Placenta, To zlepšuje krevní oběh a umožňuje lepší vstřebávání živin plodem.
Pomáhá připravit dělohu na porod tím, že zvyšuje její elasticitu. Myometrium (děložní svalovina) je zvýšená.
Zajímavé je, že Östreol méně proliferativní pro Endometrium jako estradiol, těhotenství není vhodná doba pro Endometrium-(endometria), což naznačuje, proč těhotné ženy nemají stejné riziko rakoviny endometria jako ženy s chronicky zvýšeným růstem endometria. Oestrone.
Östreol hraje také důležitou roli v imunitní toleranci plodu; pomáhá imunitnímu systému matky, aby neodmítl geneticky „cizí“ plod.
Na stránkách Oestriol-Hladiny se během těhotenství neustále zvyšují: z prakticky nulové hodnoty v 8. týdnu na přibližně 5 ng/ml ve 20. týdnu, na přibližně 20 ng/ml ve 30. týdnu a nakonec na 30-50 ng/ml ve 40. týdnu, což je obrovský nárůst. Po porodu hladina estreolu rychle klesá zpět na neměřitelné hodnoty, protože placenta je odstraněna.
Klinicky Östreol se používá jako součást trojího screeningu během těhotenství mezi 16. a 18. týdnem těhotenství. Nízká hladina estreolu může indikovat chromozomální poruchu, jako je Downův syndrom. Nízká hladina estreolu však není definitivní; mnoho žen s nízkou hladinou porodí zcela zdravé děti. Jedná se o screeningový, nikoli diagnostický nástroj, který není hrazen ze zdravotního pojištění, ale musí být hrazen soukromě jako služba IGeL.
Následující hodnoty se stanovují z prenatální krve:
- Alfa-fetoprotein (AFP)
- Volný β-HCG (lidský choriový gonadotropin)
- nekonjugovaný estriol (uE3)
Tyto hodnoty se vypočítávají společně s věk matkyna Gestační věk a další faktory, jako je hmotnost a anamnéza, se používají k určení. Riziko chromozomálních abnormalit beim ungeborenen Kind zu berechnen. Dazu gehören vor allem:
- Downův syndrom (trisomie 21) - Míra rozpoznání cca. 74 %
se vyskytuje u 1 z 600 živě narozených dětí; nejedná se o nemoc, ale o neměnnou genetickou abnormalitu, která ovlivňuje tělesný a duševní vývoj a je způsobena náhodným špatným rozložením chromozomů při tvorbě oocytů. - Edwardsův syndrom (trizomie 18) - Míra rozpoznání cca. 70 %
se vyskytuje u 1 z 5500 živě narozených dětí a vede k závažným vývojovým poruchám a četným malformacím; léčba je symptomatická a zaměřuje se na zmírnění příznaků.
Die Hälfte der Neugeborenen stirbt innerhalb von sechs Tagen, nur 5 bis 10 Prozent überleben ein Jahr, und etwa 15 Prozent erreichen das fünfte Lebensjahr. - Defekty neurální trubice (NRD, např. rozštěp páteře) - míra detekce cca. 80 %
tritt bei 1 – 1,5 von 1.000 Lebendgeburten auf; angeborene Fehlbildungen des zentralen Nervensystems, die durch einen unvollständigen Verschluss des Neuralrohrs während der frühen embryonalen Entwicklung entstehen, meist zwischen dem 22. und 28. Tag nach Empfängnis.
Z neurální ploténky se vyvíjí neurální trubice, ze které se později vytvoří mozek, mícha, páteř a lebka. Pokud je neurální trubice defektní, nedochází k jejímu uzavření, což může mít za následek otevřené nebo uzavřené malformace.
Srovnání a klinické důsledky
Tři Estrogeny lze považovat za specializované nástroje, z nichž každý plní jiný úkol.
estradiol je hlavním hráčem v reprodukčním období, je zodpovědný za vývoj sliznic, hustotu kostí, kardiovaskulární ochranu a neurologické funkce.
Oestrone je slabý záložní systém, který v reprodukčním období hraje jen menší roli, ale po menopauze se stává hlavním zdrojem se všemi pozitivními i negativními důsledky.
Östreol je vysoce specializovaný hormon, který má význam především v těhotenství.
Pochopení těchto rozdílů je zásadní pro pochopení toho, proč mohou být krevní testy někdy matoucí.
Žena v Perimenopauza může být normální nebo dokonce vysoká Celkový estrogen-ale pokud se skládají především z Oestrone (v důsledku anovulace a periferně zvýšené konverze), zatímco biologicky aktivnější estradiol nízká, stále se budou projevovat příznaky Estrogen-nedostatek. Bude si stěžovat na návaly horka, bolesti hlavy, bolesti kostí a ztrátu paměti, ne proto, že by neměla žádnou paměť. Estrogen ale protože nemá právo Estrogen má.
V Perimenopauza Běžně se stává, že ženy s anovulačními cykly mají relativně normální, nebo dokonce vysokou Oestrone-úrovně, ale mají nízkou estradiol-protože nedochází k ovulaci, a proto se ve vaječnících netvoří velké množství hormonů. estradiol. To vysvětluje, proč ženy v této fázi mohou trpět navzdory „normální“ hladině estrogenu.
To má terapeutické důsledky. Pokud je nutná hormonální substituční léčba, obvykle estradiol použity, ne Oestrone, protože estradiol je biologicky aktivní hormon, který má největší ochranné účinky.
Některé tradiční přípravky HRT obsahují konjugované Estrogeny, což je směs estradiol, Oestrone a Östreol jsou, ačkoli Östreol je u netěhotných žen nepoužitelný, jeho přítomnost v tradičních přípravcích je historickou náhodou, nikoliv terapeutickým důvodem.
Z diagnostického hlediska to znamená, že pokud existuje podezření na nedostatek hormonů nebo hormonální nerovnováhu, nestačí „Estrogen“, ale konkrétně estradiol, Oestrone a Progesteron ve správných fázích cyklu.
Jediný test často nestačí, k pochopení vzorce může být zapotřebí více testů v několika cyklech. Příznaky ženy jsou často spolehlivější než jediný krevní test, zejména v případě Perimenopauza, když jsou hormony chaotické.
Funkce estrogenu
- Zdraví sliznic
Vlhké sliznice v ústech, očích a pochvě - Stabilita kostí
Ukládání vápníku a hustota kostí - Kardiovaskulární systém
Elasticita cév a regulace krevního tlaku - Emocionální pohoda
Nálada, motivace a smyslnost
Estrogen se tvoří hlavně v první polovině menstruačního cyklu. Její úkol začíná bezprostředně po menstruaci: stimuluje dělohu, aby vybudila svou sliznici, podobně jako se rozkládá vata připravená jemně přijmout oplodněné vajíčko.
Jak žena stárne a vstupuje do Premenopauza nastane, začíná Estrogen potopit. To vede k četným příznakům, jejichž příčiny jsou často přehlíženy:
- Bolesti hlavy
- Poruchy spánku
- Podrážděnost
- Návaly horka
... celkový pocit, že se tělo „rozpadá“.
Důležitá realizace
Mnoho žen uvádí vysoký krevní tlak nebo bolesti ramen (Zmrzlé rameno) spojené s nedostatkem estrogenů.
Nízká Estrogenvysoký krevní tlak, protože cévy ztrácejí svou pružnost. Bolest ramene se objevuje, protože rameno má mnoho Estrogenové receptory jsou k dispozici, a bez dostatečného Estrogen tyto klouby a svaly mohou trpět.
Progesteron - klidový hormon
Zatímco Estrogen je hormon první poloviny cyklu, je Progesteron hormon druhé poloviny. Po ovulaci (která probíhá v polovině cyklu) Progesteron se uvolňuje ze žlutého tělíska, zbytku folikulu po ovulaci.
Progesteron oznamuje děloze, že se vytvořilo dostatečné množství sliznice, a připravuje ji tak, aby se oplodněné vajíčko mohlo vstřebat.
Progesteron je hormon, který vás uklidňuje, pomáhá vám spát a reguluje vaši nervovou vzrušivost. Ženy, které trpí nedostatkem progesteronu, často uvádějí, že se cítí „neustále napjaté“, že je dráždí maličkosti a že v druhé polovině cyklu už nemohou spát.
Progesteron je často prvním hormonem, který se produkuje méně. Žena může ještě několik let menstruovat, ale nemá správnou ovulaci, což znamená, že produkuje málo nebo vůbec žádný progesteron. Progesteron více vyrobeno.
V takových případech může děložní sliznice nekontrolovatelně růst, což vede k extrémnímu krvácení, které ženu mate, protože nechápe, proč je tak masivní.
Příznaky nedostatku progesteronu
Když je žena pod
- extrémní nespavost
- silná podrážděnost
- silná menstruační bolest
- nekontrolované výkyvy nálad
- nevysvětlitelné úzkostné poruchy
Pokud žena trpí nedostatkem progesteronu, zejména pokud jsou tyto příznaky nové nebo se zhoršily, je často spouštěčem nedostatek progesteronu.
Paradoxně to lékaři často nepoznají, protože se soustředí na pravidelný menstruační cyklus, nikoli na chybějící ovulaci.
Testosteron - energie a síla
Ačkoli Testosteron je často vnímán jako „mužský hormon“, ženy také produkují Testosteron. Dodává energii, pomáhá budovat svaly, zlepšuje metabolismus a přispívá k libidu.
Dostatek testosteronu je spojen s vitalitou a pocitem, že můžete „vydržet“.
Pokud je hladina testosteronu u ženy příliš nízká, často se cítí unavená a bez energie. Tento problém se ještě zhoršuje, když chronický stres přetěžuje nadledvinky: Nadledvinky pak nedokážou produkovat dostatek testosteronu, aby nahradily chybějící množství z vaječníků.
Kortizol - hormon přežití
Kortizol je stresový hormon vylučovaný nadledvinami. Ve chvílích velkého stresu Kortizol aktivuje režim „bojuj nebo uteč“, a pomáhá tak přežít krize.
Problém nastává, když Kortizol zůstává chronicky zvýšená:
- Trvale zvýšená hladina cukru v krvi
- zvyšuje krevní tlak
- „krade“ zdroje, které nadledvinky potřebují pro tvorbu Progesteron a Testosteron chybějící
Vzniká tak začarovaný kruh:
Chronický stres → vysoký Kortizol → příliš málo Progesteron a Testosteron → horší odolnost vůči stresu → ještě vyšší Kortizol.
Žena se cítí uvězněná, vyčerpaná a nemůže z této spirály uniknout.
Verursachen Östrogen und Stress Lipödeme?
Die Frage nach den Ursachen des Lipödems ist eine der zentralen Fragen für betroffene Frauen und Ärzte. Jahrzehntelang wurde diese Erkrankung übersehen oder mit mangelhafter Willenskraft erklärt und es hieß: „Sie müssen einfach abnehmen!“
Heute weiß man, dass Lipödem eine biologische Erkrankung ist, bei der genetische Veranlagung und hormonale Faktoren zusammenwirken. Sowohl Estrogen als auch Stress scheinen eine wichtige Rolle beim Ausbruch und bei der Verschlimmerung dieser Erkrankung zu spielen.
Grundlagen Genetik und Hormon-Trigger
Das Lipödem ist ein chronisches Erkrankung des Unterhautfettgewebes, das sich durch abnormale Vermehrung und pathologische Ansammlung von Fettzellen auszeichnet, typischerweise in den Beinen oder auch manchmal in den Armen. Gesäß und die obere Körperhälfte bleiben normalerweise verschont, was zu einem charakteristischen Verhältnis führt: schlanker Oberkörper, aber voluminöse Beine. Die Erkrankung betrifft zu über 95 Prozent Frauen, was stark auf eine hormonale Komponente hindeutet.
Das Verständnis der Lipödem-Ursachen erfordert, zwischen zwei verschiedenen biologischen Ebenen zu unterscheiden, nämlich der genetischen Veranlagung und den hormonalen Auslösefaktoren.
Eine wichtige Erkenntnis aus der modernen Forschung ist, dass genetische Veranlagung allein nicht ausreicht, um ein Lipödem auszulösen, es braucht einen Trigger.
Studien zeigen, dass bis zu 60 Prozent der betroffenen Frauen Verwandte mit denselben Symptomen haben, was auf eine starke erbliche Komponente hindeutet. Allerdings sind nicht alle genetisch veranlagten Frauen erkrankt, manche bleiben ihr Leben lang symptomfrei. Dies zeigt, dass die genetische „Zeitbombe“ erst durch externe Faktoren gezündet werden muss.
Östrogen als primärer Auslösefaktor
Bei über 85 Prozent der betroffenen Frauen zeigt sich der erste Ausbruch des Lipödems während einer Phase hormoneller Umstellung. Dies sind typischerweise drei Lebensereignisse:
- Pubertät
- Těhotenství
- Menopauza
Die Tatsache, dass das Lipödem so konsistent mit diesen hormonellen Transitionen zusammenfällt, impliziert, dass Estrogen eine zentrale Rolle spielt.
Während der Pubertät steigen die Estrogen-Spiegel dramatisch an. Genau zu dieser Zeit bemerken viele junge Mädchen, dass ihre Beine unnormal anschwellen und an Volumen zunehmen, während ihr Oberkörper schlank bleibt.
Häufig wird dies zu dieser Zeit übersehen oder als normale Gewichtszunahme fehlinterpretiert. Wenn das Mädchen dann auch noch die Antibabypille beginnt, was die Östrogenexposition weiter erhöht, wird die Lipödem-Entwicklung oft beschleunigt.
Ärzte und Patientinnen schreiben die Gewichtszunahme der Pille zu, ohne zu erkennen, dass eine zugrunde liegende Lipödem-Erkrankung zum Leben erwacht ist.
Auch während der Schwangerschaft treten massive hormonelle Veränderungen auf. Der Körper produziert nicht nur mehr Estrogen, sondern auch ein erhöhtes Verhältnis von Estrogen na Progesteron. Viele Frauen mit bereits bestehendem Lipödem berichten von einer deutlichen Verschlimmerung ihrer Symptome während der Schwangerschaft: mehr Schwellungen, mehr Schmerz, eine schnellere Progression der Erkrankung. In einigen Fällen manifestiert sich das Lipödem zum ersten Mal während einer Schwangerschaft, wenn die genetische Veranlagung vorhanden war, aber noch nicht zum Ausbruch gekommen ist.
In der Menopause ist die Situation paradox: Der Estrogen-Spiegel sinkt dramatisch, und dennoch können viele Frauen mit Lipödem eine Verschlechterung erleben. Dies könnte erklären, dass nicht das absolute Estrogen-Level das Problem ist, sondern die Fluktuation und das Ungleichgewicht zwischen Estrogen und anderen Hormonen wie Progesteron a Testosteron. Wenn der Körper aus dem hormonellen Gleichgewicht gerät, ob durch hohe oder fallende Spiegel, scheinen die Lipödem-Symptome sich zu verschärfen.
Die biologischen Mechanismen, über die Estrogen das Lipödem beeinflusst, sind noch nicht vollständig verstanden, aber mehrere Theorien haben empirische Unterstützung gefunden.
Eine Theorie besagt, dass es um die Dichte und Funktion von Estrogen-Receptory im Unterhautfettgewebe geht. Das Fettgewebe in den Beinen könnte eine höhere Dichte von Östrogen-Rezeptoren aufweisen als Fettgewebe anderswo im Körper, ein „lokales Phänomen“ statt eines systemischen. Wenn Östrogen an diese Rezeptoren bindet, könnte es lokale Signale auslösen, die zu abnormaler Fettzellproliferation und -vergrößerung führen.
Eine andere Theorie betrifft die Kapillar-Funktion: Estrogen könnte die Permeabilität (Durchlässigkeit) der kleinsten Blutgefäße erhöhen, was zum Austreten von Flüssigkeit ins Gewebe führt, was genau dem entspricht, was beim Lipödem beobachtet wird.
Ein besonders interessantes neues Forschungsergebnis bezieht sich auf den Progesteronstoffwechsel. Wissenschaftler haben ein Gene identifiziert, das für das Enzym Aldo-Ketoreduktase kodiert. Dieses Enzym ist verantwortlich für den Progesteronstoffwechsel.
Frauen mit einer Mutation in diesem Gen zeigen abnormale Progesteron-Spiegel, besonders im lokalen Fettgewebe.
Dies könnte ein entscheidender Faktor sein, nicht nur der Estrogen-Level, sondern auch die Balance zwischen Estrogen a Progesteron im lokalen Fettgewebe könnte entscheidend sein. Ein Mangel an Progesteron oder ein Ungleichgewicht zwischen Östrogen und Progesteron könnte die pathologischen Fettprozesse beim Lipödem antreiben.
Hormonale Dysbalance und Lipödem-Schübe
Ein häufiges Muster, das in der klinischen Praxis beobachtet wird, ist das „Schub“-Phänomen bei Lipödem. Patientinnen berichten, dass sich ihre Lipödem-Symptome nicht kontinuierlich verschlimmern, sondern in Episoden, manchmal sind die Symptome stabil, dann plötzlich kommt es zu einer dramatischen Verschlimmerung mit erhöhter Schwellung, Schmerz und möglicherweise auch erhöhter Gewichtszunahme im betroffenen Gebiet.
Diese Schübe fallen oft mit hormonellen Veränderungen zusammen:
- dem Beginn oder Absetzten der Pille
- einer Těhotenství nebo Fehlgeburt
- Beginn der Menopauza.
Die Mechanik dieser Schübe scheint mit hormoneller Dysbalance zusammenzuhängen. Wenn der Körper in einen Zustand versetzt wird, in dem Östrogen hoch und Progesteron niedrig ist, oder in dem die Verhältnisse chaotisch schwanken, scheint dies die Lipödem-Fettzellen zu „triggern“. Sie vermehren sich, sie vergrößern sich, und sie führen zu verstärkten Symptomen.
Dies erklärt, warum manche Frauen unter hormoneller Verhütung, besonders unter östrogendominierten Verhütungsmitteln, eine Verschlimmerung ihres Lipödems erleben und warum die Perimenopause, eine Zeit extremer Hormon-Fluktuation, für viele Lipödem-Patientinnen besonders schwierig ist.
Therapeutisch hat diese Erkenntnis Implikationen. Einige Lipödem-Experten raten Patientinnen, auf hormonelle Verhütung zu verzichten oder zumindest sehr sorgfältig zu experimentieren, um zu sehen, ob ein bestimmtes Verhütungsmittel ihre Symptome verschlimmert.
Bei Patientinnen mit Kinderwunsch wird in einigen Fällen empfohlen, eine Liposuktion (therapeutische Fettabsaugung) vor einer Schwangerschaft durchzuführen, um die Lipödem-Belastung zu reduzieren, bevor die hormonelle Turbulenzen der Schwangerschaft auftreten.
Stress, Cortisol und Entzündung
Während die Hormonforschung bei Lipödem seit Jahrzehnten läuft, ist eine neuere Erkenntnis die Rolle des psychologischen Stresses.
Aktuelle klinische Beobachtungen und erste Forschungsergebnisse deuten darauf hin, dass Stress, neben Hormonen, ein bedeutsamer Triggerfaktor für Lipödem-Schübe sein könnte.
Wenn der Körper unter Stress steht, sei es akuter Stress (wie ein traumatisches Ereignis oder ein bedeutsamer Lebensereignis) oder chronischer Stress (wie berufliche Belastung oder familiäre Konflikte) , setzt er Kortizol zdarma. Kortizol, das klassische „Stresshormon“, ist ein körpereigenes Corticosteroid, das normalerweise den Körper mobilisiert, um mit Herausforderungen umzugehen. Unter chronischem Stress bleibt der Cortisol-Spiegel jedoch dauerhaft erhöht.
Mehrere klinische Beobachtungen haben gezeigt, dass Lipödem-Patienten, die unter erhöhtem psychischem Stress leiden, häufig unmittelbar danach Lipödem-Schübe erleben.
Einige Patienten berichten, dass nach einem Todesfall in der Familie, einem Jobverlust oder einer Trennung ihre Lipödem-Symptome sich dramatisch verschlechtert haben, teilweise mit einer verzögerten Reaktion von Wochen bis wenigen Monaten. Dies deutet auf einen biologischen Mechanismus hin, durch den psychischer Stress die Lipödem-Pathologie aggraviert.
Kortizol ist bekannt als ein pro-inflammatorisches Hormon, das bei chronischer Erhöhung zu systemischer Entzündung führt.
Lipödem selbst ist mit chronischen Entzündungsprozessen im betroffenen Fettgewebe verbunden, die abnormalen Lipödem-Fettzellen sind ständig von entzündlichen Mediatoren umgeben. Eine Erhöhung des Kortizol-Spiegels durch Stress könnte diese Entzündung amplifiziertieren.
Darüber hinaus supprimiert Kortizol unter chronischer Erhöhung das Immunsystem, was wiederum zu abnormalen Entzündungsmuster führen kann.
Auch die Lymphfunktion, die bei Lipödem oft beeinträchtigt ist, könnte durch chronischen Stress und erhöhtes Kortizol weiter behindert werden.
Stres a Kortizol beeinflussen auch die Hormonachse selbst. Chronischer Stress kann zu Dysregulation des Hypophysen-Hypothalamus-Ovarian-Systems führen, was wiederum zu abnormalen Östrogen- und Progesteron-Mustern vede.
Stress könnte sowohl direkt (durch Kortizol und Entzündung) als auch indirekt (durch Hormonverstärkung) das Lipödem verschlechtern.
Genetik, Hormon, Stress als Gesamtbild
Das aktuelle Verständnis des Lipödems hat sich von einer einfachen „Gewichtsproblem“-Erklärung zu einem komplexen Modell entwickelt, in dem mehrere Faktoren ineinandergreifen.
Die beste aktuelle Formulierung ist: Genetische Veranlagung ist notwendig, aber nicht ausreichend. Es braucht einen Triggerfaktor, meist mehrere Faktoren, um das Lipödem zum Ausbruch zu bringen.
Die primären Triggerfaktoren sind hormoneller Natur:
- Pubertät
- Beginn hormoneller Verhütung
- Schwangerschaft,
- Perimenopauza
- Menopauza
Diese sind die kritischen Punkte, an denen viele Frauen mit genetischer Veranlagung ihr Lipödem zum ersten Mal bemerken.
Aber auch sekundäre Faktoren spielen eine Rolle. Chronischer psychischer Stress kann das Lipödem triggern oder verschlimmern, wahrscheinlich durch eine Kombination aus Cortisol-Erhöhung, Entzündungsaktivierung und sekundärer Hormonverstärkung. Übergewicht ist kein Ursachenfaktor, kann aber die Symptomatik verschlechtern
Eine übergewichtige Frau ohne genetische Lipödem-Veranlagung wird niemals ein Lipödem entwickeln, aber eine genetisch veranlagte Frau kann durch Übergewicht ihre Symptome verschärfen.
Diese Komplexität erklärt auch, warum das Lipödem so variabel ist. Zwei Frauen mit identischer genetischer Veranlagung können völlig unterschiedliche Verläufe haben, je nachdem, welche Hormon-Trigger sie erleben und welchen Stress sie ausgesetzt sind.
Eine Frau könnte die Pubertät mit minimalen Symptomen überstehen, dann aber eine Schwangerschaft erleben, die zu einem dramatischen Lipödem-Schub führt.
Eine andere Frau könnte das ganze Leben über minimal betroffen sein, bis die Menopause sie mit einem neuen Schub konfrontiert.
Klinische Implikationen
Verstehen, dass Östrogen und Stress relevante Faktoren sind, hat therapeutische Implikationen:
- Lipödem-Patientinnen sollten bei der Wahl von Verhütungsmitteln sehr sorgfältig sein. Ein Wechsel zu einem niedrig-dosierten Östrogenprodukt oder zu nicht-hormonalen Verhütungsmethoden könnte in einigen Fällen Symptome verbessern.
- Stressmanagement ist nicht nur für das psychisches Wohlbefinden wichtig, sondern hat auch eine direkte medizinische Komponente: chronisch erhöhter Stress kann tatsächlich das Lipödem verschlechtern und sollte aktiv adressiert werden.
- Diagnostische Skepsis ist angebracht, wenn ein Bluttest „normale“ Östrogen-Werte zeigt, aber eine Patientin unter Lipödem-Schüben leidet. Das Problem könnte nicht im absoluten Östrogen-Level liegen, sondern in der Balance zwischen Östrogen, Progesteron und Testosteron, oder in den lokalen Hormonkonzentrationen im Fettgewebe selbst, die durch einen Bluttest nicht erfasst werden.
Ein erfahrener Lipödem-Arzt wird mehr tun, als nur den Bluttest zu lesen; er wird die Patientin nach Stress, Lebensveränderungen und Menstruations-Mustern befragen. - Therapeutisch, dass es jenseits von Liposuktion und Kompressiontherapie weitere Ansatzpunkte gibt. Stressabbau, Stressmanagement-Techniken, möglicherweise sogar spezifische Ernährungsanpassungen, die den Hormonhaushalt stabilisieren, könnten theoretisch das Lipödem-Verhalten verbessern. Dies wird derzeit aktiv untersucht.
Studie
Estrogen
- FANG et al. (2026) - Impact of hormones on lipedema development: a systematic literature review„
„Lipödeme scheinen eine multifaktorielle Erkrankung zu sein, die in erster Linie durch eine hormonelle Dysregulation verursacht wird – insbesondere im Zusammenhang mit Östrogen – sowie durch metabolische und mögliche genetische Komponenten. Die Ergebnisse stützen die Neuklassifizierung des Lipödems als hormonell beeinflusste Erkrankung, die sich von Fettleibigkeit unterscheidet, und unterstreichen die Notwendigkeit weiterer Forschung zu diagnostischen Biomarkern, gezielten Therapien und der Rolle der genetischen Anfälligkeit.“ - VIANA et al. (07.2025) - „Menopause as a Critical Turning Point in Lipedema“„
- KATZER et al. (2021) - „Lipedema and the Potential Role of Estrogen in Excessive Adipose Tissue Accumulation„
Zeigt, dass Östrogen die Adipogenese durch ERα-Aktivierung und PPARγ-Expressionsteigerung fördert - VIANA et al. (07.2025) - „Menopause-induced estrogen deficiency amplifies adipose tissue dysfunction by suppressing ERα signaling; enhancing ERβ activity; and disrupting mitochondrial function„
„Der systemische Rückgang des zirkulierenden Östradiols, gepaart mit einer verstärkten intrakrinen Östradiolproduktion im betroffenen Fettgewebe, angetrieben durch Aromatase- und 17β-HSD1-Überexpression und 17β-HSD2-Mangel, zusammen mit einem Ungleichgewicht, das ERβ gegenüber der ERα-Signalgebung begünstigt, schafft ein entzündungsförderndes, profibrotisches und östrogendominantes Mikroumfeld. Dieses hormonelle Milieu fördert die Hypertrophie der Adipozyten, chronische Entzündungen, den Umbau der extrazellulären Matrix und die Resistenz gegen die Lipidmobilisierung.“ - CIFARELLI et al. (2025) - „Lipedema: From Women’s Hormonal Changes to Nutritional Intervention„
Zeigt chronische Entzündung als Kernmechanismus, erwähnt auch Leaky Gut, häufig durch Dysbiose oder andere Darmbarrierestörungen verursacht und geht näher auf entzündungsmindernde Maßnahmen, Nahrungsergänzungsmittel ein.
„Dieser Zustand führt zu einer chronischen, leichten Entzündung, die teilweise auf die Translokation von LPS (Lipopolysacchariden), die Bestandteile der äußeren Membran gramnegativer Bakterien sind, aus dem Darm in den systemischen Kreislauf zurückzuführen ist.
Wenn LPS durch den Blutkreislauf zirkuliert, erreicht es auch Adipozyten, die dann entzündungsfördernde Zytokine wie TNF-α, IL-6 und IL-1β produzieren, die die Funktionen der Adipozyten verändern und eine signifikante lokale Entzündungsreaktion verursachen.“
Stress und Cortisol
- DINNENDAHL et al. (09.05.2024) - „The Expression of Adipogenic Marker Is Significantly Increased in Estrogen-Treated Lipedema Adipocytes Differentiated from Adipose Stem Cells In Vitro„
„Diese Studie weist darauf hin, dass die Expression von ERs und mehreren östrogenmetabolisierenden Enzymen bei Lipödemen unterschiedlich ist, und legt nahe, dass Östrogen eine Rolle bei der Dysregulation des Fettgewebes bei Lipödemen spielen könnte.“
Entzündungs-Biomarker
- Laura Patton e.a. – 27.01.2024 - „Observational Study on a Large Italian Population with Lipedema: Biochemical and Hormonal Profile, Anatomical and Clinical Evaluation, Self-Reported History„
Größte bekannte Kohortenstudie mit 360 Frauen mit Lipödem in Italien
„Normale Bluttests schließen Lipödem nicht aus“ – das Problem liegt nicht im systemischen Hormonspiegel, sondern in der lokalen Hormonverstoffwechselung im Fettgewebe - Fühner R. e. a. – (07.12.2022) - „Lipedema: Insights into Morphology, Pathophysiology, and Challenges„
„Das Lipödem lässt sich anhand seiner einzigartigen morphologischen und molekularen Merkmale von Adipositas und Lymphödem unterscheiden.“
Multidisziplinärer Überblick
Cifarelli V. – (2025) - „Lipedema: Progress, Challenges, and the Road Ahead„
Porozumění menstruačnímu cyklu
Menstruační cyklus je čtyřtýdenní tanec dvou hormonů: Estrogen a Progesteron. Abychom plně pochopili účinky těchto hormonů, je důležité rozdělit cyklus na jednotlivé fáze.
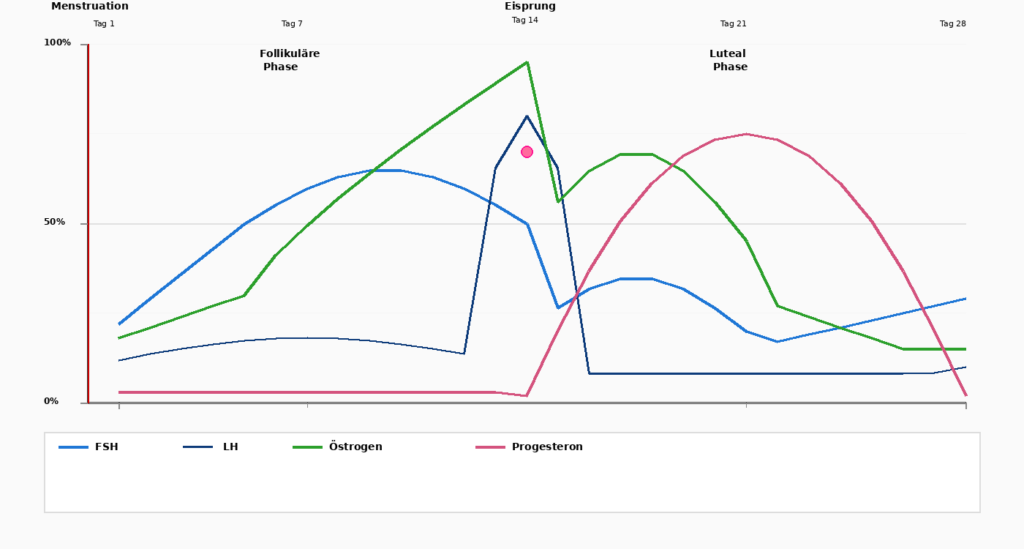
Dny 1-5
Menstruace
Cyklus začíná menstruací, kdy se vylučuje nahromaděná děložní sliznice. Estrogen a Progesteron jsou na nejnižších hodnotách.
Dny 1-14
Folikulární fáze
Po menstruaci Hypofýza, FSH (folikuly stimulující hormon), který stimuluje vývoj vajíček ve vaječnících. Současně Estrogen zvýšit. Tělo se stává aktivnějším, zvyšuje se hladina energie a začíná růst děložní sliznice.
Den 14
Ovulace (ovulace)
Dramatický nárůst LH (luteinizační hormon) spouští ovulaci. Vajíčko se uvolní a přesune se do vejcovodů. V tomto okamžiku Estrogen před náhlým poklesem. Současně Progesteron se zvednout.
Dny 15-28
Luteální fáze
Po ovulaci dominuje Progesteron druhá polovina cyklu. Progesteron připravuje děložní sliznici pro případ oplodnění vajíčka.
Současně Progesteron tělo: spánek může být hlubší, nervozita klesá. Pokud nedošlo k oplodnění vajíčka. Estrogen a Progesteron na konci této fáze a spouští další menstruaci.
Hormonální výkyvy v menstruačním cyklu
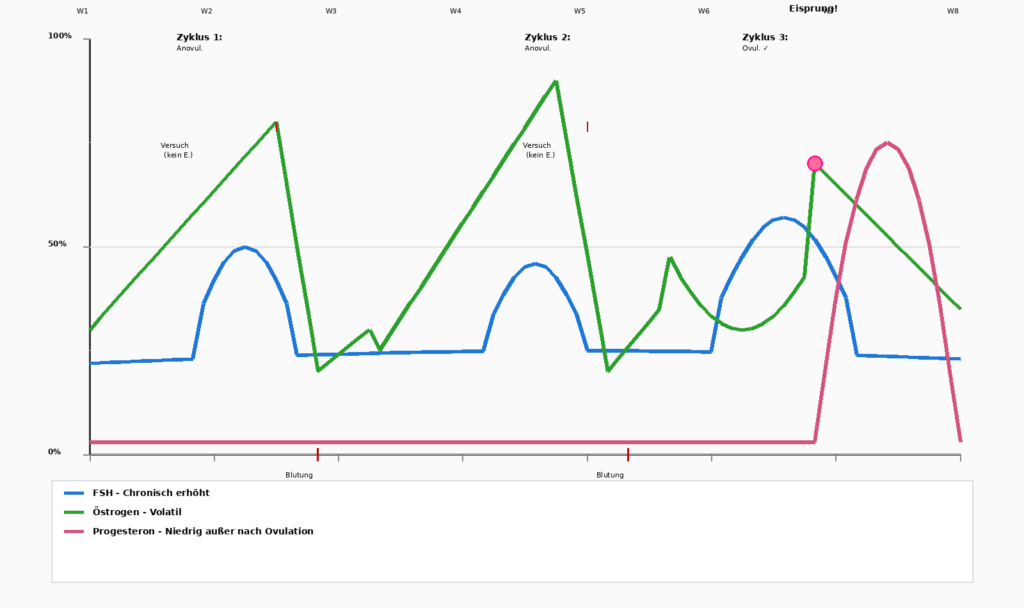
Nadbytek estrogenu - jemná nerovnováha
Je důležité si uvědomit, že ne vždy je problémem absolutní nedostatek, protože někdy se jedná o nerovnováhu. Když progesteron klesá, zatímco estrogen zůstává relativně zvýšený, dochází k „estrogenové dominanci“ (relativní, nikoli absolutní). To vede k:
- Přírůstek hmotnosti
Obtížné hubnutí navzdory změně stravy - Bolesti hlavy
Pravidelné nebo zvýšené bolesti hlavy - Výkyvy nálad
Emocionální nestabilita - Napětí na hrudi
Přetrvávající bolest nebo napětí na hrudi - Flatulence
Zvýšené nadýmání břicha - Podrážděnost
Zvýšená podrážděnost - Silná menstruace
Nekontrolované silné krvácení
Změny - od premenopauzy po menopauzu
Hormonální stav ženy není statický. Prochází různými fázemi, z nichž každá má své vlastní problémy.
- Plodné roky (do ~35 let)
Estrogen a Progesteron jsou ve stabilním rytmu. Ovulace je konzistentní a menstruace předvídatelná. Většina žen má méně příznaků. - Premenopauza (35-42 let)
Progesteron padá jako první. Estrogen zůstává na začátku vysoká. To vede ke klasickému Příznaky PMSNespavost, extrémní podrážděnost, silné krvácení. Život se zdá být „nemožný“. - Perimenopauza/menopauza (42-49 let)
Jedná se o nejbouřlivější fázi. Progesteron zůstává nízká, ale Estrogen se stává volatilní: prudce stoupá a pak náhle klesá.
Žena neví, jak se bude cítit ze dne na den. Někdy má silné krvácení, jindy žádné. Někdy má energii, jindy se cítí zcela vyčerpaná.
Mnoho žen popisuje tuto fázi jako „nepříjemnou“, horší než dokonce i raná menopauza, protože nepředvídatelnost přináší pocit, že už „to“ nemáte pod kontrolou.
Opatření při hormonální nerovnováze a PMS
Dobrou zprávou je, že pro zmírnění hormonálních příznaků a zlepšení kvality života lze udělat mnoho. Přístup by však měl být vícevrstevný.
Diagnostické zásady
Prvním krokem je pochopení vlastního hormonálního profilu pomocí testování.
Krevní testy mohou měřit hladiny estrogenu, progesteronu, FSH, LH a dalších hormonů.
Testy ze slin jsou méně invazivní a mohou být také informativní.
Nejdůležitější je neprovádět tyto testy v náhodných dnech, rozhodující je načasování: progesteron by měl být testován v následujících dnech. Luteální fáze (nejlépe kolem 21. dne), nikoliv v období folikulární Fáze.
Výživa
Moderní strava je příliš často nedostatečná. Studie ukazují, že ovoce a zelenina dnes obsahují přibližně 80% méně vitaminů než před 50 lety. Není to selhání zemědělců, ale důsledek příliš intenzivního zemědělství, vyčerpané půdy, nedostatku rozmanitosti, nesprávné doby sklizně a delších přepravních cest. Je proto nezbytné vědomě zajistit dostatečný přísun živin.
Stabilita hladiny cukru v krvi
Jedním z klíčů k hormonálnímu zdraví je stabilizace hormonů. glukóza v krvi. Ženy by měly jíst pravidelně a dostatečně Protein jíst. Zejména v Luteální fáze (druhá polovina cyklu), tělo potřebuje více kalorií a živin.
Zvládání stresu a životní styl
Chronický stres je jednou z hlavních příčin hormonální nerovnováhy.
Když je žena vystavena dlouhodobému stresu, nadledviny neustále uvolňují Kortizol vypnuto. To soutěží o zdroje s Progesteron a Testosteron.
Řešením není „Kortizol Cílem není “snížit" stres (což by bylo ve stresu nemožné a nebezpečné), ale snížit zdroje stresu. To může znamenat, že se vzdáte některých (někdy domnělých) povinností, stanovíte si hranice nebo dokonce přehodnotíte svou kariéru.
Spánek
Sedm až devět hodin kvalitního spánku není luxus, ale je nezbytný pro tvorbu a regulaci hormonů. Nedostatek spánku zvyšuje Nedostatek progesteronu exponenciálně.
Doplňky stravy
Základem je správná strava, tělo však mohou podpořit i cílené doplňky stravy. Klíčové je pochopení: doplňky stravy nenahrazují výživu, ale vyplňují mezery vzniklé moderním zemědělstvím a životním stylem.
Komplex hořčíku, vitaminu D3 a vitaminu K2
Tyto tři látky jsou spolu neoddělitelně spjaty. Často jsou však mylně posuzovány odděleně jedna od druhé.
Kontext:
- Hořčík ovlivňuje více než 400 fyzikálních procesů
- Vitamin D3 (což je technicky vzato hormon, nikoliv vitamin) podporuje vstřebávání vápníku.
- Vitamin K2 aktivuje osteokalcin, protein, který přenáší vápník do kostní matrix.
Pokud jedna z těchto tří položek chybí nebo je nedostatečná, systém nebude správně fungovat.
Další základní živiny
- Omega-3 mastné kyseliny
hormonální regulace, kardiovaskulární zdraví, protizánětlivé účinky, zrak - Vitamíny skupiny B
Podpora hormonálního metabolismu a nervového systému - Vitamin C a E
Antioxidační ochrana, tvorba kolagenu - Zinek
Imunitní funkce a produkce hormonů - Iron
Důležité zejména pro menstruující ženy kvůli přirozené ztrátě krve. - Probiotika
Zdraví střev, metabolismus hormonů, vstřebávání živin
Střeva jsou často přehlíženým hormonálním orgánem. Velká část metabolismu hormonů se odehrává ve střevech. Zdravý mikrobiom podporuje nejen vstřebávání živin, ale také recirkulaci hormonů. Probiotika (speciálně zapouzdřená tak, aby odolávala žaludeční kyselině) mohou obnovit střevní rovnováhu.
Esenciální oleje
Esenciální oleje jsou koncentrované rostlinné látky, které mohou inhalací a lokální aplikací zasahovat do nervového systému. Nenahrazují lékařskou léčbu, ale jsou jejím cenným doplňkem.
Levandule - pro uklidnění
Účinné vlastnosti
Regulace krevního tlaku, stabilizace srdeční frekvence, úleva od křečí, sedace
Indikace
nespavost, menstruační bolesti, vysoký krevní tlak, příznaky spojené s PMS
Aplikace
3-4 kapky s nosným olejem (kokosový, jojobový) na břicho, krk nebo chodidla. Lze použít také v difuzéru.
Ylang-ylang - regulátor krevního tlaku a libida
Účinné vlastnosti
regulace krevního tlaku, zvýšení libida, emoční rovnováha, hormonální modulace
Speciální funkce
Tento olej se ukázal jako obzvláště účinný proti vysokému krevnímu tlaku, a to i v případech, kdy léky dostatečně nepomáhají.
Aplikace
2 kapky sublingválně (na jazyk) nebo lokálně na pulzní body a krk.
Magnolie - Adrenální adaptogen
Účinné vlastnosti
Podpora nadledvinek, redukce stresu, redukce úzkosti, zmírnění záchvatů paniky
Aplikace
Aplikujte ráno a večer na oblast ledvin (spodní část zad) s nosným olejem. Pravidelné používání po dobu jednoho měsíce vykazuje zřetelné účinky.
Rovnováha - harmonizace a návaly horka
Účinné vlastnosti
emocionální stabilizace, vyrovnání nálady, úleva od návalů horka
Aplikace
4 kapky s nosným olejem na obě chodidla ráno po probuzení.
Serenity - (noční) relaxace
Účinné vlastnosti
Hluboká relaxace, podpora spánku, duševní a emocionální zklidnění
Rutinní
3-4 kapky s nosným olejem na nohy před spaním vedou ke klidnému spánku.
Vetiver a adaptivní
Vetiver přináší energii a vitalitu. Adaptive je jedinečný, obsahuje rozmarýn (pro duševní jasnost) smíšený se sedativními složkami.
Důležité
Esenciální oleje by se měly vždy ředit nosným olejem. Dávkování je individuální, některým ženám stačí 2 kapky, jiné potřebují 4 a více.
Integrativní přístup k hormonálnímu zdraví
Klíčem ke zlepšení hormonálního zdraví je integrativní přístup:
- Testy
Zjistěte si hladinu svých hormonů, neodhadujte ji - Výživa
Pravidelná strava s dostatečným množstvím bílkovin a stabilní hladinou cukru v krvi. - Snížení stresu
Identifikovat a systematicky snižovat chronický stres - Optimalizace spánku
7-9 hodin trvale, ve stejnou dobu - Doplněk stravy
Cíleně, na základě testů a příznaků - Aromaterapie
Esenciální oleje pro emocionální a fyzickou podporu - Sledování
Dokumentujte příznaky, pravidelně kontrolujte hladiny hormonů
Cílem není pouze zmírnit příznaky, i když i to je důležité. Cílem je podpořit ženu tak, aby zůstala vitální a živá až do 80 nebo 90 let. Bez tohoto integrativního přístupu může mít mnoho žen pocit, že jejich život skončil v 50 nebo 60 letech. Díky němu mohou znovu vzkvétat.
Vytvořit si základ není složité, vyžaduje to jen ujasnit si, co vaše tělo potřebuje, a odhodlání mu to dát. Dvě minuty denně na posílení zdraví ovlivní každé další rozhodnutí, které ten den uděláte.