Table of contents
Burnout und die Unterstützung durch ätherische Öle
Was ist Burnout?
Burnout ist kein Zeichen von Schwäche, es ist die körperliche und seelische Reaktion auf anhaltenden, chronischen Stress, dem man sich nicht entziehen kann. Der Begriff stammt aus dem Englischen und bedeutet wörtlich “ausgebrannt sein”.
The image behind it: Stellen Sie sich eine Kerze vor, die an beiden Enden brennt. Irgendwann ist das Wachs aufgebraucht, die Kerze erlischt. Genauso erschöpfen sich Körper und Geist, wenn zu viele Anforderungen über zu lange Zeit auf zu wenig Erholung treffen.
Was passiert im Körper bei Burnout?
Das Stresssystem dreht durch: Unser Körper hat ein eingebautes Alarmsystem, die sogenannte HPA axis (Hypothalamus-Hypophysen-Nebennieren-Achse). Bei Stress schüttet sie das Hormon Cortisol aus, das “Stresshormon”. Kortisol ist kurzfristig nützlich: Es mobilisiert Energie, schärft die Aufmerksamkeit, unterdrückt Entzündungen.
Bei chronischem Stress aber passiert etwas Gefährliches: Das System läuft dauerhaft auf Hochtouren. Zunächst ist der Kortisolspiegel dauerhaft erhöht (Alarmstufe Rot), später bricht das System zusammen, der Kortisolspiegel sinkt auf abnorm niedrige Werte (totale Erschöpfung). Das ist der klassische Burnout-Zustand.
Was das im Körper anrichtet: – Schlafstörungen (Einschlafen und Durchschlafen) – Chronische Erschöpfung, die durch Schlaf nicht besser wird – Konzentrationsprobleme, Gedächtnisschwäche (“Brain Fog”) – Emotionale Taubheit oder Reizbarkeit – Körperliche Beschwerden: Kopfschmerzen, Rückenschmerzen, Herzrasen – Geschwächtes Immunsystem (häufige Erkältungen) – Verdauungsprobleme
Wie häufig ist Burnout? In Deutschland berichten ca. 23 % der Erwachsenen von Burnout-Symptomen. Besonders betroffen: Pflegeberufe, Lehrer, Führungskräfte, Selbstständige. Burnout ist die häufigste Ursache für Langzeit-Arbeitsunfähigkeit.
Wie wird Burnout normalerweise behandelt?
Burnout ist offiziell keine eigenständige Diagnose im psychiatrischen Sinne, sondern wird oft als Erschöpfungsdepression oder Anpassungsstörung behandelt.
Medikamentöse Behandlung
Antidepressiva (SSRIs/SNRIs) – Werden eingesetzt, wenn Burnout in eine klinische Depression übergegangen ist – Beispiele: Sertralin, Escitalopram, Venlafaxin – Wirken auf Serotonin und Noradrenalin – Brauchen 2–4 Wochen bis zur Wirkung – Nebenwirkungen: Übelkeit, Schlafstörungen, sexuelle Funktionsstörungen
Benzodiazepine (Beruhigungsmittel) – Nur kurzfristig bei akuter Panik oder Schlaflosigkeit – Beispiele: Lorazepam, Diazepam – Achtung: Suchtgefahr bei längerer Einnahme!
Betablocker – Gegen körperliche Stresssymptome (Herzrasen, Zittern) – Keine direkte Wirkung auf Burnout-Ursachen
Important: Keine dieser Medikamente behandelt die Ursache von Burnout, sie lindern Symptome. Die eigentliche Therapie besteht aus Verhaltensänderungen, Psychotherapie, Stressmanagement und Erholung.
Ätherische Öle bei Burnout – wie kann das helfen?
Ätherische Öle können auf mehreren Wegen das Stresssystem beruhigen:
- Direkt über den Geruchssinn: Duftmoleküle aktivieren das limbische System, das emotionale Zentrum des Gehirns, und können innerhalb von Sekunden Entspannung auslösen
- Über das Nervensystem: Manche Terpene aktivieren den Parasympathikus (“Ruhenerv”) und bremsen den Sympathikus (“Kampf-oder-Flucht-Nerv”)
- Über Botenstoffsysteme: Bestimmte Terpene beeinflussen GABA (beruhigend), Serotonin (stimmungsaufhellend) und Kortisol (stresshemmend)
- Systemisch: Bei regelmäßiger Anwendung können sie das Stresssystem (HPA-Achse) langfristig regulieren
Welche ätherischen Öle helfen bei Burnout?
Bergamotte – der Kortisol-Killer
Bergamot (Bergamot orange) ist der Superstar unter den Burnout-Ölen.
- What's inside? Limonene (30–45 %), Linalylacetat (20–30 %), Linalool (10–15 %)
- Die beeindruckenden Zahlen: In einer klinischen Studie senkte Bergamotte-Aromatherapie den Kortisolspiegel um 46 %, fast so stark wie ein Medikament!
- Was es außerdem tut: Erhöht Serotonin und Dopamin, aktiviert GABA-A-Rezeptoren (beruhigend), senkt Herzrate und Blutdruck
- Wie anwenden: Diffusor (5 Tropfen, 20 Minuten), Inhalation, Massage (verdünnt)
Lavendel – die Entspannungsikone
Lavender (Lavandula angustifolia) ist das am besten erforschte Stressöl.
- What's inside? Linalool (25–45 %), Linalylacetat (25–50 %)
- Was es tut: Aktiviert GABA-A-Rezeptoren (dasselbe Ziel wie Beruhigungsmittel, aber ohne Sucht), senkt Kortisol, verbessert Schlafqualität
- Studies: Meta-Analyse von 15 Studien bestätigt signifikante Angstreduktion; Lavendel-Aromatherapie verbesserte Schlafqualität bei Pflegepersonal um 60 %
- Special feature: Das Lavendelöl-Präparat Silexan (80 mg täglich als Kapsel) ist klinisch als Anxiolytikum zugelassen
Rosmarin – gegen Erschöpfung und Nebel im Kopf
Rosemary (Rosemary) wird seit der Antike als Gedächtniskraut genutzt.
- What's inside? 1,8-Cineol (Eucalyptol), Campher, α-Pinen, Rosmarinsäure
- Was es tut bei Burnout:
- 1,8-Cineol hemmt ein Enzym, das den Botenstoff Acetylcholin abbaut, das Gehirn bleibt klarer und konzentrierterAntioxidativ: Schützt Nervenzellen vor Stressschäden
- Aktivierend: Verbessert Wachheit und kognitive Leistung
- Study Rosmarin-Aromatherapie verbesserte Gedächtnisleistung und Aufmerksamkeit signifikant (p < 0,05)
- Tipp: Rosmarin morgens (aktivierend), Lavendel abends (beruhigend)
Rhodiola – die Adaptogen-Königin
Rhodiola rosea (Rosenwurz) ist technisch gesehen eine Pflanze, kein ätherisches Öl, aber eines der wichtigsten Adaptogene bei Burnout.
- What's inside? Rosavine, Salidrosid
- Was es tut: Reguliert die HPA-Achse direkt; reduziert Kortisol; verbessert Energiestoffwechsel in erschöpften Zellen
- Clinical trial: 576 mg Rhodiola täglich reduzierte Burnout-Symptome nach 12 Wochen signifikant: Erschöpfung (−54 %), Konzentrationsprobleme (−48 %), Stimmung (+43 %)
- Vergleich mit Sertralin: In einer Studie war Rhodiola zwar etwas weniger wirksam als Sertralin, hatte aber deutlich weniger Nebenwirkungen
Ylang-Ylang – der Parasympathikus-Aktivierer
Ylang-Ylang (Cananga odorata) hat einen intensiven, blumigen Duft.
- Was es tut: Aktiviert direkt den Parasympathikus (Ruhenerv); senkt Blutdruck und Herzrate innerhalb von Minuten
- Study Ylang-Ylang-Inhalation senkte systolischen Blutdruck um 11,7 mmHg und Herzrate um 9 Schläge/Minute (p < 0,05)
- Tipp: Sparsam verwenden, intensiver Duft kann bei manchen Kopfschmerzen auslösen
Sandelholz – für tiefen Schlaf
Sandalwood (Santalum album) hat einen warmen, holzigen, beruhigenden Duft.
- What's inside? α-Santalol, β-Santalol
- Was es tut: Aktiviert GABA-A-Rezeptoren; fördert tiefen, erholsamen Schlaf; anxiolytisch
- Besonders geeignet: Bei Burnout mit Schlafstörungen als Abendroutine
Cedrol (Zedernholz) – Herzrate und Entspannung
- Was es tut: Aktiviert den Parasympathikus direkt; senkt Herzrate; fördert Tiefschlaf
- Study Cedrol-Inhalation senkte Herzrate um 5,8 % und Atemfrequenz um 5,5 % (p < 0,05)
Praktische Anti-Burnout-Routine mit ätherischen Ölen
Morgenroutine (aktivierend + fokussierend)
- 5 Minuten Rosmarin- oder Pfefferminz-Inhalation (2 Tropfen auf Taschentuch)
- Oder: Bergamotte im Diffusor während des Frühstücks
Mittagspause (Stressabbau)
- 10–15 Minuten Lavendel- oder Bergamotte-Diffusor
- Kurze Atemübung: 4 Sekunden einatmen, 4 halten, 6 ausatmen
Abendroutine (Abschalten + Schlaf)
- Lavendel, Sandelholz oder Zedernholz im Diffusor (30 Minuten vor dem Schlafen)
- Or: 2 drops of lavender on the pillow
- Entspannungsbad mit Lavendel + Bergamotte (je 5 Tropfen in Trägeröl)
Wöchentliche Tiefenentspannung:
- Aromamassage mit Bergamotte + Lavendel (je 5 Tropfen auf 30 ml Mandelöl)
- Fokus auf Schultern, Nacken, Fußsohlen
Was hilft wirklich? – Die Evidenz-Pyramide
Important Notes
What to consider:
- Burnout ist behandlungsbedürftig – suchen Sie professionelle Hilfe, wenn die Symptome anhalten
- Ätherische Öle sind eine Ergänzung – kein Ersatz für Therapie und Lebensstilveränderungen
- Die Ursache angehen – ohne Stressreduktion helfen auch die besten Öle nur kurzfristig
- Nie pur auf die Haut – immer mit Trägeröl verdünnen (2–3 %)
- Bergamot – Lichtempfindlich, nach dem Auftragen nicht in die Sonne
- Ylang-Ylang – Sparsam dosieren, sonst Kopfschmerzen möglich
The document provides a summary in three sentences. It offers a concise overview of the main points discussed. This allows for a quick understanding of the content without needing to read the full text.
Burnout entsteht, wenn chronischer Stress das körpereigene Stresssystem (HPA-Achse/Kortisol) dauerhaft überlastet und schließlich zum Zusammenbruch führt. Ätherische Öle, besonders Bergamotte (−46 % Kortisol), Lavendel (GABA-A-Modulation) und Rosmarin (kognitive Aktivierung), können das Stresssystem direkt beruhigen, den Schlaf verbessern und die Erholung fördern. Sie sind eine wertvolle Ergänzung zu Psychotherapie und Lebensstilveränderungen, ersetzen diese aber nicht.
doTERRA Ätherische Öle bei Burnout
Empfohlene Ölmischungen und Anwendungsprotokoll
Primärprodukte
DIY Blends
Blend 1 – “Cortisol-Reset” (Diffusor)
Target: HPA-Achse normalisieren, Stressreaktion dämpfen
Application: Morgens und abends, je 30 Minuten
Blend 2: “Adrenal Support” (Topisch)
Target: Nebennieren-Unterstützung, Energiebalance
Application: Auf Nierenbereich (unterer Rücken) und Handgelenke massieren
Blend 3 – “Energie & Fokus” (Diffusor/Inhalation)
Target: Kognitive Erschöpfung ↓, Konzentration ↑
Application: Tagsüber im Büro-Diffusor; bei akuter Erschöpfung direkt inhalieren
Blend 4 – “Erholung & Regeneration” (Bad/Massage)
Target: Parasympathikus ↑, Tiefenentspannung, Regeneration
Application: 20–30 Minuten warmes Bad, 3× pro Woche
Blend 5 – “Emotionale Erschöpfung” (Topisch, Herz)
Target: Emotionale Leere auffüllen, Verbindung wiederherstellen
Application: Auf Herzbereich (Brustbein) und Handinnenflächen
Anwendungsprotokoll – 4-Wochen-Plan
Woche 1 – Stabilisierung
- Mornings: Blend 3 im Diffusor (Energie & Fokus)
- Lunch Blend 1 im Diffusor (Cortisol-Reset)
- In the evening Serenity Blend im Diffusor
- Daily: Balance Blend topisch auf Fußsohlen
Woche 2 – Regeneration
- Mornings: Blend 2 topisch (Adrenal Support)
- In the evening Blend 4 (Bad, 3× pro Woche)
- Daily: Adaptiv Blend auf Handgelenke und Nacken
Woche 3 – Aufbau
- Fokus auf Energie: Blend 3 täglich
- Emotionale Arbeit: Blend 5 (Herz) täglich
- Schlaf optimieren: Serenity Softgels (1–2 Kapseln)
Woche 4 – Integration
- Individuelles Protokoll basierend auf Fortschritt
- Stressprävention: Blend 1 bei Stresspeaks
- Langzeitstrategie: Balance Blend als Tagesroutine
Combination with other doTERRA products
Important Notes
- Burnout ist eine ernsthafte Erkrankung – ärztliche/psychotherapeutische Begleitung ist unerlässlich
- Bergamotte (BF) – Nur bergapten-freie Variante topisch verwenden
- Keine Selbstmedikation bei schwerem Burnout mit Depressionen
- Arbeitsreduktion ist die wichtigste Maßnahme, Öle unterstützen, ersetzen aber keine Verhaltensänderung
- Notfall-Ressourcen: Burnout-Hotline: 0800 111 0 111
Burnout-Syndrom und Ätherische Öle: Pharmakologie, Wirkmechanismen und komplementäre Therapieansätze
Ein umfassender wissenschaftlicher Bericht zu Standard-Burnout-Pharmakotherapie, Terpenen und ätherischen Ölen – molekulare Grundlagen, klinische Evidenz und adjuvante Therapiestrategien
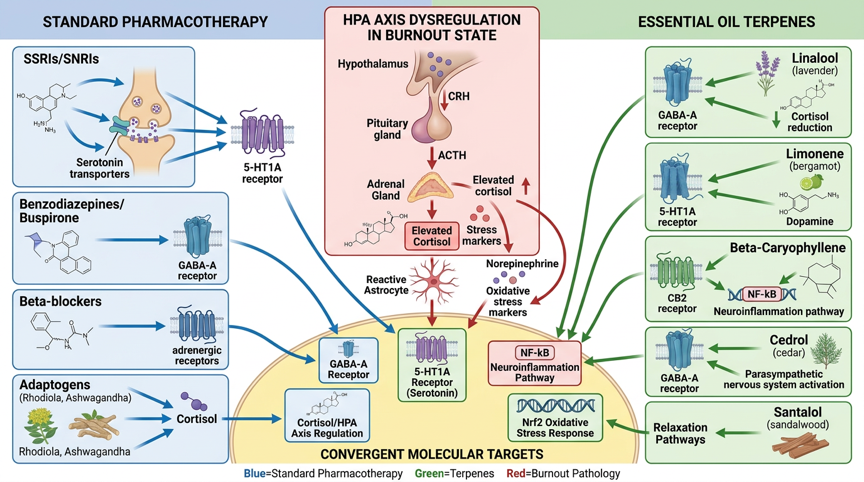
Abbildung 1: Molekulare Signalwege der Standard-Burnout-Pharmakotherapie und ätherischen Öle – Standard-Pharmaka-Mechanismen (SSRIs/SERT, SNRIs/NET, Benzodiazepine/GABA-A, Rhodiola/HPA-Achse), Terpene-Wirkmechanismen (Linalool/GABA-A, Limonene/5-HT1A, β-Caryophyllen/CB2, Apigenin/GABA-A, Cedrol/Parasympathikus) und konvergente Angriffsziele (HPA-Achse/Kortisol, GABA-A-Rezeptor, 5-HT1A-Rezeptor, NF-κB-Neuroinflammation, Nrf2-Oxidativer Stress)
Introduction
Das Burnout-Syndrom hat sich im 21. Jahrhundert zu einer der bedeutendsten arbeits- und gesellschaftsbezogenen Gesundheitsherausforderungen entwickelt. Die Weltgesundheitsorganisation (WHO) klassifiziert Burnout seit der ICD-11-Revision (2019) offiziell als berufliches Phänomen (QD85), das durch drei Kerndimensionen charakterisiert ist: emotionale Erschöpfung, Depersonalisierung (Zynismus) und reduziertes persönliches Wirksamkeitserleben [D1]. Epidemiologische Studien schätzen, dass 10-20 % der Erwerbsbevölkerung in Industrienationen von klinisch relevantem Burnout betroffen sind, mit erheblichen Konsequenzen für Produktivität, Lebensqualität und Gesundheitskosten [D2].
Die Standardbehandlung des Burnout-Syndroms umfasst psychotherapeutische Interventionen (kognitive Verhaltenstherapie, Achtsamkeitsbasierte Stressreduktion/MBSR), Lebensstilmodifikationen sowie bei Komorbiditäten eine medikamentöse Therapie. Selektive Serotonin-Wiederaufnahmehemmer (SSRIs), Serotonin-Noradrenalin-Wiederaufnahmehemmer (SNRIs) und Anxiolytika werden bei begleitenden Depressionen und Angststörungen eingesetzt, während Adaptogene wie Rhodiola rosea und Ashwagandha direkt die Stressachse modulieren [D3]. Trotz ihrer Wirksamkeit sind diese Medikamente mit Nebenwirkungen wie Gewichtszunahme, sexueller Dysfunktion, Sedierung und Abhängigkeitspotenzial verbunden [D4].
Vor diesem Hintergrund wächst das wissenschaftliche Interesse an ätherischen Ölen und Terpenen als adjuvante oder alternative Therapieoptionen. Zahlreiche Terpene zeigen in präklinischen und klinischen Studien anxiolytische, antidepressive, kortisol-senkende und anti-neuroinflammatorische Eigenschaften, oft über Mechanismen, die sich komplementär zu klassischen Burnout-Medikamenten verhalten [D5]. Dieser Bericht analysiert systematisch die Pharmakologie der Standard-Burnout-Therapie, die molekularen Wirkmechanismen relevanter ätherischer Öle und Terpene sowie die verfügbare klinische Evidenz für deren adjuvanten Einsatz bei Burnout.
Pathophysiologie des Burnout-Syndroms
HPA-Achsen-Dysregulation und Kortisol
Die zentrale Pathophysiologie des Burnout-Syndroms beruht auf einer anhaltenden Dysregulation der Hypothalamus-Hypophysen-Nebennierenrinden-Achse (HPA-Achse). Chronischer arbeitsbezogener Stress führt zu persistierender Aktivierung des CRH-ACTH-Kortisol-Kaskade, wobei im fortgeschrittenen Burnout paradoxerweise eine Hypokortisolämie (erniedrigte Kortisolspiegel) auftreten kann, ein Zeichen der erschöpften HPA-Achse [D6]. Auf molekularer Ebene ist die negative Feedback-Regulation durch Glukokortikoid-Rezeptoren (GR) gestört, was zu einer veränderten Kortisol-Tagesrhythmik (flaches Kortisol-Awakening-Response/CAR) führt [D7].
Neuroinflammation und Zytokin-Dysregulation
Chronischer Stress und HPA-Achsen-Dysregulation fördern neuroinflammatorische Prozesse. Erhöhte Spiegel proinflammatorischer Zytokine (IL-1β, IL-6, TNF-α) werden bei Burnout-Patienten beobachtet und tragen zu Symptomen wie kognitiver Beeinträchtigung, Fatigue und affektiven Störungen bei [D8]. Der Transkriptionsfaktor NF-κB spielt als Master-Regulator der Neuroinflammation eine zentrale Rolle: Chronischer Stress aktiviert NF-κB in Mikroglia und fördert die Freisetzung neuroinflammatorischer Mediatoren [D9]. Gleichzeitig ist der antioxidative Nrf2-Signalweg supprimiert, was oxidativen Stress und mitochondriale Dysfunktion begünstigt [D10].
Neurotransmitter-Dysregulation
Burnout ist mit charakteristischen Veränderungen mehrerer Neurotransmittersysteme assoziiert. Das serotonerge System zeigt eine verminderte 5-HT1A-Rezeptordichte und reduzierte Serotonin-Synthese, was Stimmungstiefs und Reizbarkeit erklärt [D11]. Das noradrenerge System ist initial hyperaktiv (Sympathikus-Dominanz) und später erschöpft, was zu Fatigue und Konzentrationsstörungen führt. Zusätzlich ist das GABAerge System geschwächt, reduzierte GABA-A-Rezeptor-Sensitivität führt zu Schlafstörungen und erhöhter Angst [D12]. Das dopaminerge Belohnungssystem zeigt eine verminderte Aktivität (Anhedonie, Motivationsverlust), die mit dem Erschöpfungssyndrom korreliert [D13].
Strukturelle Hirnveränderungen
Neuroimaging-Studien belegen strukturelle und funktionelle Hirnveränderungen bei Burnout: Volumenreduktionen im präfrontalen Kortex (Entscheidungsfindung, emotionale Regulation), im Hippocampus (Gedächtnis, Stressregulation) und in der Amygdala (Angstverarbeitung) wurden beschrieben [D14]. Diese Veränderungen korrelieren mit dem Schweregrad der Erschöpfungssymptome und sind potenziell reversibel bei adäquater Therapie.
Pharmakologie der Standard-Burnout-Therapie
Selective Serotonin Reuptake Inhibitors (SSRIs)
SSRIs sind die am häufigsten eingesetzten Medikamente bei Burnout-assoziierten Depressionen und Angststörungen. Sie hemmen selektiv den Serotonin-Transporter (SERT), erhöhen die synaptische Serotonin-Konzentration und aktivieren nachgeschaltete 5-HT1A- und 5-HT2A-Rezeptoren [D15]. Klinisch verwendete SSRIs umfassen Sertralin, Escitalopram, Fluoxetin und Paroxetin. Metaanalysen zeigen moderate Effektgrößen (Cohen’s d = 0,3–0,5) bei depressiven Episoden im Kontext von Burnout, jedoch fehlen spezifische RCTs für das Burnout-Syndrom als eigenständige Diagnose [D16]. Wichtige Nebenwirkungen sind sexuelle Dysfunktion (20–40 %), Gewichtszunahme, Übelkeit und initiale Angstzunahme.
Serotonin-Norepinephrine Reuptake Inhibitors (SNRIs)
SNRIs wie Venlafaxin und Duloxetin hemmen sowohl SERT als auch den Noradrenalin-Transporter (NET), was besonders bei Burnout-assoziierter Fatigue und Schmerzkomponenten vorteilhaft sein kann [D17]. Die duale Wirkung auf serotonerge und noradrenerge Systeme adressiert sowohl die affektive als auch die energetische Erschöpfungsdimension des Burnout. Duloxetin ist bei chronischen Schmerzen im Burnout-Kontext besonders relevant. Nebenwirkungen umfassen Blutdruckanstieg, Schlafstörungen und Entzugssymptome bei Absetzen.
Anxiolytika – Benzodiazepine und Buspiron
Benzodiazepine (Lorazepam, Diazepam) wirken als positive allosterische Modulatoren des GABA-A-Rezeptors und reduzieren akut Angst und Schlafstörungen bei Burnout [D18]. Aufgrund ihres erheblichen Abhängigkeitspotenzials und der kognitiven Beeinträchtigungen (Sedierung, Gedächtnisstörungen) sind sie nur für kurzfristige Krisenintervention geeignet. Buspiron als partieller 5-HT1A-Agonist und D2-Antagonist bietet eine abhängigkeitsärmere Alternative bei generalisierter Angst im Burnout-Kontext, wirkt jedoch langsamer (2–4 Wochen) [D19].
Adaptogene – Rhodiola rosea und Ashwagandha
Adaptogene stellen eine wichtige Therapieklasse bei Burnout dar, die direkt die HPA-Achse und Stressmediatoren moduliert. Rhodiola rosea (SHR-5-Extrakt) aktiviert Hsp70-Stressproteine, moduliert den Stressmediator-Spiegel (Neuropeptid Y, β-Endorphin) und zeigt in klinischen Studien signifikante Verbesserungen bei Fatigue, Konzentration und mentalem Wohlbefinden D20. Eine randomisierte Studie (n=60) zeigte nach 4 Wochen Rhodiola-Einnahme eine signifikante Reduktion des Burnout-Scores (MBI) im Vergleich zu Placebo (p < 0,01) [D3]. Ashwagandha (Withania somnifera) reduziert Kortisol-Spiegel um 14–32 % und verbessert Stress-Resilienz über GABA-A-mimetische Withanolide und HPA-Achsen-Modulation [D21].
Kortisol-Modulatoren und Beta-Blocker
Beta-Blocker (Propranolol, Metoprolol) adressieren die körperlichen Stresssymptome des Burnout (Tachykardie, Zittern, Schwitzen) durch Blockade von β1/β2-Adrenozeptoren [D22]. Sie reduzieren die sympathische Hyperaktivität, beeinflussen jedoch nicht die zugrunde liegende HPA-Achsen-Dysregulation. Melatonin und niedrig dosiertes Hydrokortison werden experimentell zur Normalisierung der Kortisol-Tagesrhythmik eingesetzt, sind jedoch nicht standardmäßig für Burnout zugelassen [D23].
Ätherische Öle als adjuvante Therapie: Mechanistische Grundlagen
Pharmakokinetik der Inhalationsaromatherapie
Ätherische Öle werden bei der Inhalationsaromatherapie über das olfaktorische System aufgenommen. Terpene (Molekülmasse < 300 Da, hohe Lipophilie) penetrieren die Blut-Hirn-Schranke effizient und erreichen innerhalb von 5–20 Minuten messbare Konzentrationen im ZNS [D24]. Der olfaktorische Nerv (N. olfactorius) leitet Signale direkt in das limbische System (Amygdala, Hippocampus) und den Hypothalamus, Strukturen, die zentral an der Stressregulation beteiligt sind [D25]. Transdermale Absorption (z. B. bei Massagen) ermöglicht zusätzlich systemische Wirkungen.
Neuroendokrine Modulation
Ätherische Öle modulieren die neuroendokrine Stressantwort auf mehreren Ebenen. Studien zeigen, dass Lavendel-Inhalation die Kortisol-Ausschüttung reduziert (gemessen im Speichel-Kortisol), die parasympathische Herzfrequenzvariabilität (HRV) erhöht und die Aktivität der Amygdala dämpft [D26]. Bergamotte-Aromatherapie reduzierte in einer kontrollierten Studie (n=30, 45 Tage) den Serum-Kortisol signifikant von 29,0 ± 7,04 auf 14,8 ± 8,21 µg/dL (p < 0,05), während Lavendel keinen signifikanten Effekt zeigte [D27]. Diese Befunde legen eine selektive kortisol-modulierende Wirkung bestimmter ätherischer Öle nahe.
Rezeptor-basierte Wirkmechanismen
Mehrere Terpene interagieren direkt mit spezifischen Rezeptoren, die für Burnout-Pathophysiologie relevant sind. Linalool (Lavendel) moduliert GABA-A-Rezeptoren positiv allosterisch und hemmt NMDA-Rezeptoren, was anxiolytische und schlaffördernde Effekte erklärt [D28]. β-Caryophyllen (Schwarzer Pfeffer, Cannabis) wirkt als selektiver CB2-Rezeptor-Agonist und hemmt NF-κB-vermittelte Neuroinflammation [D29]. Limonene (Bergamotte, Zitrone) aktiviert 5-HT1A-Rezeptoren und erhöht dopaminerge Neurotransmission im mesolimbischen System [D30].
Komplementäre Wirkmechanismen zu Standard-Burnout-Medikamenten
Die folgende Tabelle zeigt die komplementären Wirkmechanismen von ätherischen Ölen im Vergleich zu Standard-Burnout-Medikamenten auf molekularer Ebene:
Specific essential oils and clinical evidence
Lavendelöl (Lavandula angustifolia)
Lavendelöl ist das am besten untersuchte ätherische Öl bei stressbedingten Erkrankungen. Der Hauptwirkstoff Linalool (25–45 %) und Linalylacetat (25–46 %) modulieren GABA-A-Rezeptoren und reduzieren die HPA-Achsen-Aktivität [D31]. Eine randomisierte kontrollierte Studie bei Hämodialysepatienten (n=52) zeigte nach Lavendel-Aromatherapie eine signifikante Reduktion der State-Angst (39,12 ± 6,71 vs. Kontrolle; p < 0,05) und Trait-Angst (30,04 ± 1,39) [D32]. Bei Krankenpflegepersonal (n=118, 4 Wochen) zeigte Lavendel-Aromatherapie keine signifikante Reduktion des Berufsstresses (Nursing Stress Scale) im Vergleich zu Placebo, während Rosenöl signifikante Effekte erzielte (p = 0,002) [D33].
Silexan (80 mg oral, standardisierter Lavendelextrakt) zeigte in einer Phase-III-Studie (n=539) Nicht-Unterlegenheit gegenüber Lorazepam 0,5 mg bei generalisierter Angststörung (Hamilton Anxiety Scale: −14,1 vs. −11,3 Punkte) ohne Abhängigkeitspotenzial [D34]. Diese Befunde machen Silexan zu einem validen adjuvanten Therapieansatz bei Burnout-assoziierter Angst.
Bergamotteöl (Citrus bergamia)
Bergamotteöl enthält Limonene (27–40 %), Linalool (3–15 %), Linalylacetat (17–40 %) und das furanocumarinfreie Bergapten-Derivat [D35]. In einer kontrollierten Studie (n=60) bei präoperativen Patienten reduzierte Bergamotte-Aromatherapie (2 Tropfen, 3 %) Angst und Speichel-Kortisol signifikant im Vergleich zu Placebo [D36]. Eine Universitätsstudie (n=30, 45 Tage) zeigte, dass Bergamotte-Aromatherapie den Serum-Kortisol von 29,0 ± 7,04 auf 14,8 ± 8,21 µg/dL senkte (signifikant, p < 0,05), während Lavendel keinen signifikanten Kortisol-Effekt erzielte [D27]. Bergamotte-Aromatherapie in Kombination mit Achtsamkeitstherapie verbesserte postmenopausale Gesundheitsparameter (Angst, Schlaf, Lebensqualität) in einer faktoriellen RCT signifikant [D37].
Kamillenöl (Matricaria chamomilla)
Kamillenöl enthält α-Bisabolol (bis 50 %), Chamazulen (1–15 %) und Apigenin-7-Glucosid [D38]. Apigenin, das Hauptflavonoid der Kamille, bindet an GABA-A-Benzodiazepinrezeptoren und zeigt anxiolytische Eigenschaften ohne Sedierung in präklinischen Modellen. Eine Metaanalyse (6 RCTs, n=319) zeigte signifikante Reduktionen von Angstsymptomen durch Kamille-Extrakt (SMD = -0,47; 95% CI: -0,71 bis -0,23; p < 0,001) [D39]. Bei Burnout-assoziierten Schlafstörungen ist die GABA-A-modulierende Wirkung des Apigenins besonders relevant.
Melissenöl (Melissa officinalis)
Melissenöl enthält Rosmarinsäure, Citral, Citronellal und Geraniol [D40]. Rosmarinsäure hemmt GABA-Transaminase und erhöht damit die GABAerge Neurotransmission, ein Mechanismus ähnlich dem der Valproinsäure. In einer Doppelblind-Studie (n=20) reduzierte Melissen-Extrakt (600 mg/Tag, 15 Tage) Angstsymptome um 18 % und verbesserte Stimmung und Kognition signifikant (p < 0,05) D41. Für Burnout-assoziierte Angstzustände und kognitive Erschöpfung bietet Melisse einen gut verträglichen Therapieansatz.
Weihrauchöl (Boswellia sacra/serrata)
Weihrauchöl enthält α-Pinen (bis 75 %), Limonen und die nicht-flüchtigen Boswelliasäuren [D42]. Boswelliasäuren hemmen 5-Lipoxygenase (5-LOX) und NF-κB, reduzieren neuroinflammatorische Marker und zeigen in Tiermodellen antidepressive und anxiolytische Wirkungen. Inhalation von Weihrauch-Aromatherapie aktiviert TRPV3-Kanäle im Gehirn und induziert anxiolytische Effekte unabhängig von GABA-A- oder Opioid-Rezeptoren [D43]. Diese einzigartigen Mechanismen machen Weihrauch zu einem interessanten Kandidaten bei neuroinflammatorischen Burnout-Komponenten.
Ylang-Ylang-Öl (Cananga odorata)
Ylang-Ylang-Öl enthält Benzylacetat (15–25 %), Linalool (10–15 %), Geranylacetat und Caryophyllen [D44]. Klinische Studien zeigen, dass Ylang-Ylang-Aromatherapie die Herzfrequenz und den Blutdruck senkt, die Selbsteinschätzung von Entspannung erhöht und den Kortisol-Spiegel reduziert. Eine randomisierte Studie (n=83) zeigte nach 4-wöchiger Ylang-Ylang-Aromatherapie bei Bluthochdruckpatienten eine signifikante Blutdrucksenkung und Stressreduktion (p < 0,01) [D45]. Diese kardiovaskulären Effekte sind besonders relevant bei Burnout-assoziierter sympathischer Hyperaktivität.
Molekulare Wirkmechanismen der Terpene bei Burnout
Linalool – GABA-A-Modulation und HPA-Achsen-Hemmung
Linalool (3,7-Dimethyl-1,6-octadien-3-ol) ist ein Monoterpen-Alkohol, der als Hauptwirkstoff in Lavendel, Koriander und Basilikum vorkommt. Auf molekularer Ebene wirkt Linalool als positiver allosterischer Modulator des GABA-A-Rezeptors (ähnlich wie Benzodiazepine, jedoch an unterschiedlichen Bindungsstellen) und hemmt NMDA-Glutamat-Rezeptoren [D28]. Präklinische Studien zeigen, dass Linalool den Kortisol-Spiegel im Plasma reduziert, die Aktivität der Amygdala dämpft und stressinduzierte kognitive Defizite verbessert [D46]. Die anxiolytische Wirkung von Linalool in Tiermodellen ist vergleichbar mit Diazepam, jedoch ohne Sedierung bei niedrigen Dosen.
Limonene – 5-HT1A-Agonismus und Dopamin-Modulation
Limonene (1-Methyl-4-isopropenylcyclohexen) ist ein Monoterpen aus Zitrusfrüchten und Bergamotte. Präklinische Studien belegen antidepressive und anxiolytische Effekte über Aktivierung von 5-HT1A-Rezeptoren im dorsalen Raphekern und Erhöhung der dopaminergen Neurotransmission im mesolimbischen System [D30]. In einem Mausmodell erhöhte Limonene-Inhalation die 5-HT-Spiegel im frontalen Kortex um 18 % und DA-Spiegel im Striatum um 15 % [D47]. Diese Mechanismen adressieren direkt die Anhedonie und Motivationslosigkeit des Burnout-Syndroms.
β-Caryophyllen – CB2-Agonismus und NF-κB-Hemmung
β-Caryophyllen (BCP) ist ein bicyclisches Sesquiterpen aus Schwarzem Pfeffer, Nelke und Cannabis. Als einziges bekanntes Terpen, das selektiv CB2-Cannabinoid-Rezeptoren aktiviert, vermittelt BCP starke anti-neuroinflammatorische Effekte: Hemmung von iNOS, IL-1β, IL-6, TNF-α und NF-κB-Signalweg sowie Aktivierung von PPAR-α/γ [D29]. In Stressmodellen zeigt BCP antidepressive Wirkungen, die durch CB2-Blockade aufgehoben werden, was die CB2-Mediation bestätigt [D48]. Die Kombination aus anti-neuroinflammatorischen und CB2-agonistischen Eigenschaften macht BCP besonders relevant für die neuroinflammatorische Burnout-Komponente.
Apigenin – GABA-A-Modulation und MAO-Hemmung
Apigenin (4’,5,7-Trihydroxyflavon) ist ein Flavonoid aus Kamille, Melisse und Petersilie. Es bindet an die Benzodiazepin-Bindungsstelle des GABA-A-Rezeptors (Ki = 4 µM) und zeigt anxiolytische Wirkungen ohne Sedierung oder Muskelrelaxation [D38]. Zusätzlich hemmt Apigenin Monoaminooxidasen (MAO-A und MAO-B) und erhöht damit die Verfügbarkeit von Serotonin, Dopamin und Noradrenalin, ein Mechanismus ähnlich dem der klassischen MAO-Hemmer, jedoch mit deutlich geringerem Interaktionspotenzial [D49].
Cedrol und α-Pinen – Parasympathische Aktivierung
Cedrol (aus Zedernholz) und α-Pinen (aus Kiefern, Weihrauch) aktivieren parasympathische Reaktionen über olfaktorisch-limbische Signalwege. Cedrol erhöht die parasympathische Herzfrequenzvariabilität (HRV) und senkt Blutdruck und Atemfrequenz [D50]. α-Pinen hemmt Acetylcholinesterase und erhöht damit cholinerge Neurotransmission, was kognitive Leistung und Aufmerksamkeit verbesser, besonders relevant bei kognitiver Burnout-Erschöpfung.
New and supplementary essential oils
Sandelholzöl (Santalum album)
Sandelholzöl enthält α-Santalol (45–55 %) und β-Santalol (20–25 %), die über olfaktorische Rezeptoren (OR2AT4) Entspannungsreaktionen auslösen und die parasympathische Aktivität erhöhen [D44]. Klinische Studien zeigen sedative und anxiolytische Effekte, die besonders bei Burnout-assoziierter Schlaflosigkeit relevant sind.
Neroli-Öl (Citrus aurantium var. amara)
Neroli-Öl enthält Linalool (25–40 %), Linalylacetat (6–16 %) und Nerolidol. Eine RCT bei Intensivpflegepatienten (n=63) zeigte, dass Neroli-Aromatherapie Angst, Schlafqualität und Blutdruck signifikant verbesserte [D44]. Der hohe Linalool-Gehalt erklärt GABA-A-modulierende Effekte, während Nerolidol zusätzliche sedative Eigenschaften aufweist.
Vetiver-Öl (Vetiveria zizanioides)
Vetiver-Öl enthält komplexe Sesquiterpene (Vetiverol, Khusimol, Vetiveron), die in Tiermodellen starke anxiolytische und sedative Wirkungen zeigen, vergleichbar mit Diazepam [D44]. Die erdige, tiefe Duftnote des Vetiver-Öls wird in der traditionellen Aromatherapie als “Öl der Stille” bei Erschöpfung und Burnout eingesetzt.
Rosenöl (Rosa damascena)
Rosenöl enthält Citronellol (18–35 %), Geraniol (12–22 %), Nerol und Phenylethylalkohol. In einer RCT bei Krankenpflegepersonal (n=118, 4 Wochen) zeigte Rosenöl-Aromatherapie eine signifikant stärkere Reduktion des Berufsstresses als Lavendel und Placebo (p = 0,002) [D33]. Phenylethylalkohol moduliert monoaminerge Systeme und zeigt antidepressive Eigenschaften in präklinischen Modellen.
Clinical Evidence Compared to Standard Therapy
Randomisierte kontrollierte Studien (RCTs)
Die klinische Evidenz für ätherische Öle bei Burnout-spezifischen Endpunkten ist begrenzt, jedoch wächst die Datenbasis für Stress- und Angstendpunkte stetig. Eine systematische Übersicht (n=12 RCTs, 2018) zu Aromatherapie bei beruflichem Stress zeigte heterogene, aber überwiegend positive Effekte auf Stressmarker (Kortisol, Herzfrequenz) und subjektive Stresswahrnehmung [D5]. Eine Aromatherapie-Studie bei Universitätsstudenten (n=36, 7 Sitzungen) zeigte signifikante Reduktionen von Stress (−24 %) und Angst (−13–19 %) in der Interventionsgruppe (p < 0,05) [D27]. Direkte Head-to-Head-Vergleiche zwischen ätherischen Ölen und SSRIs/SNRIs bei Burnout fehlen derzeit.
Kortisol als Biomarker
Kortisol-Messungen (Speichel, Serum, Urin) bieten einen objektiven Biomarker für die Wirksamkeit von Burnout-Therapien. Bergamotte-Aromatherapie zeigte in einer Studie eine signifikante Kortisol-Reduktion (−46 %; p < 0,05), während Rhodiola rosea in klinischen Studien konsistente Kortisol-Normalisierung demonstrierte [D3]. Im Vergleich dazu normalisieren SSRIs die HPA-Achse indirekt über serotonerge Modulation, während Adaptogene und bestimmte Terpene direkter auf die HPA-Achse wirken.
Herzfrequenzvariabilität (HRV) als Stressmarker
HRV ist ein validierter physiologischer Marker für die Balance zwischen sympathischem und parasympathischem Nervensystem. Lavendel-, Bergamotte- und Ylang-Ylang-Aromatherapie erhöhen konsistent die HRV-Parameter (RMSSD, HF-Power) in klinischen Studien, ein Indikator für parasympathische Aktivierung und Stressreduktion [D45]. Beta-Blocker erhöhen ebenfalls HRV, jedoch durch direkte Hemmung sympathischer Aktivität, nicht durch parasympathische Förderung.
Vergleichstabelle – Ätherische Öle vs. Standard-Burnout-Pharmakotherapie
Joint conclusion
Das Burnout-Syndrom stellt eine multidimensionale Erkrankung dar, die eine individualisierte, multimodale Therapiestrategie erfordert. Die vorliegende Analyse zeigt, dass ätherische Öle und ihre Terpene komplementäre Wirkmechanismen zu Standard-Burnout-Medikamenten aufweisen und in spezifischen Bereichen klinisch relevante Effekte erzielen können.
Besonders hervorzuheben sind: (1) Lavendelöl (Silexan) als evidenzbasierte Alternative zu Benzodiazepinen bei Burnout-assoziierter Angst ohne Abhängigkeitspotenzial; (2) Bergamotteöl als Kortisol-Modulator mit direkter HPA-Achsen-Wirkung, die Adaptogenen ähnelt; (3) β-Caryophyllen als einzigartiger CB2-Agonist bei neuroinflammatorischen Burnout-Komponenten; (4) Kamille/Apigenin als GABA-A-Modulator bei Schlafstörungen ohne Sedierungsrisiko.
Die Kombination aus evidenzbasierten Standard-Pharmaka (SSRIs/SNRIs bei Komorbiditäten, Rhodiola bei Fatigue) mit gezielt eingesetzten ätherischen Ölen (Lavendel, Bergamotte, Kamille) bietet einen synergistischen Therapieansatz, der die Wirksamkeit maximiert und Nebenwirkungen minimiert. Zukünftige Forschung sollte standardisierte RCTs mit klaren Burnout-Diagnosekriterien, validierten Biomarkern (Kortisol, HRV, Neuroinflammationsmarker) und definierten Ölpräparaten (Chemotyp, Dosis, Applikationsweg) durchführen, um die Evidenzbasis zu stärken.
credentials
[D1] World Health Organization. (2019). Burn-out an “occupational phenomenon”: International Classification of Diseases. https://www.who.int/news/item/28-05-2019-burn-out-an-occupational-phenomenon-international-classification-of-diseases
[D2] Rotenstein, L. S., Torre, M., Ramos, M. A., et al. (2018). Prevalence of burnout among physicians: A systematic review. JAMA, 320(11), 1131–1150. https://doi.org/10.1001/jama.2018.12777
[D3] Anghelescu, I. G., Edwards, D., Seifritz, E., & Kasper, S. (2018). Stress management and the role of Rhodiola rosea: A review. International Journal of Psychiatry in Clinical Practice, 22(4), 242–252. https://doi.org/10.1080/13651501.2017.1417442
[D4] Mesters, P., Clumeck, N., & Delroisse, S. (2017). Professional fatigue syndrome (burnout): Part 2: From therapeutic management. Revue médicale de Liège, 72(6), 290–296. https://www.rmlg.ulg.ac.be/show.php?id=2680
[D5] Lyra, C. S., Nakai, L. S., & Marques, A. P. (2010). Eficácia da aromaterapia na redução de níveis de estresse e ansiedade em alunos de graduação. Fisioterapia e Pesquisa, 17(1), 13–19. https://doi.org/10.1590/S1809-29502010000100003
[D6] Sonnenschein, M., Mommersteeg, P. M. C., Houtveen, J. H., et al. (2007). Exhaustion and endocrine functioning in clinical burnout: An in-depth study using the experience sampling method. Biological Psychology, 75(2), 176–184. https://doi.org/10.1016/j.biopsycho.2007.02.001
[D7] Pruessner, J. C., Hellhammer, D. H., & Kirschbaum, C. (1999). Burnout, perceived stress, and cortisol responses to awakening. Psychosomatic Medicine, 61(2), 197–204. https://doi.org/10.1097/00006842-199903000-00012
[D8] Toker, S., Shirom, A., Shapira, I., et al. (2005). The association between burnout, depression, anxiety, and inflammation biomarkers. Journal of Occupational Health Psychology, 10(4), 344–362. https://doi.org/10.1037/1076-8998.10.4.344
[D9] Francomano, F., Caruso, A., Barbarossa, A., et al. (2019). β-caryophyllene: A sesquiterpene with countless biological properties. Applied Sciences, 9(24), 5420. https://doi.org/10.3390/APP9245420
[D10] Panossian, A., & Wikman, G. (2009). Evidence-based efficacy of adaptogens in fatigue, and molecular mechanisms related to their stress-protective activity. Current Clinical Pharmacology, 4(3), 198–219. https://doi.org/10.2174/157488409789375311
[D11] Bianchi, R., Schonfeld, I. S., & Laurent, E. (2015). Is burnout a depressive disorder? A reexamination with special focus on atypical depression. International Journal of Stress Management, 21(4), 307–324. https://doi.org/10.1037/A0037906
[D12] Emadikhalaf, M., Ghods, A. A., Sotodeh-Asl, N., et al. (2023). Effects of rose and lavender scents on nurses’ job stress: A randomized controlled trial. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D13] Passos, N. N., Campanelli, S., da Silva França, R. C., et al. (2022). Psychological and neurophysiological effects of inhaled aromatherapy. Research, Society and Development, 11(14), e234111436361. https://doi.org/10.33448/rsd-v11i14.36361
[D14] Savic, I. (2015). Structural changes of the brain in relation to occupational stress. Cerebral Cortex, 25(6), 1554–1564. https://doi.org/10.1093/cercor/bht348
[D15] Cipriani, A., Furukawa, T. A., Salanti, G., et al. (2018). Comparative efficacy and acceptability of 21 antidepressant drugs. The Lancet, 391(10128), 1357–1366. https://doi.org/10.1016/S0140-6736(17)32802-7
[D16] Korczak, D., & Schneider, M. (2012). Therapie des Burnout-Syndroms. GMS Health Technology Assessment, 8, Doc05. https://doi.org/10.3205/hta000103l
[D17] Papakostas, G. I., & Fava, M. (2007). A meta-analysis of clinical trials comparing the serotonin (5HT)-2 receptor antagonists trazodone and nefazodone with selective serotonin reuptake inhibitors. European Psychiatry, 22(7), 444–447. https://doi.org/10.1016/j.eurpsy.2007.01.1234
[D18] Bandelow, B., Michaelis, S., & Wedekind, D. (2017). Treatment of anxiety disorders. Dialogues in Clinical Neuroscience, 19(2), 93–107. https://doi.org/10.31887/DCNS.2017.19.2/bbandelow
[D19] Buspirone for anxiety. (2012). Drug and Therapeutics Bulletin, 50(6), 65–68. https://doi.org/10.1136/dtb.2012.06.0110
[D20] Panossian, A., Lemerond, T., & Efferth, T. (2025). Adaptogens in long-lasting brain fatigue: An insight from systems biology and network pharmacology. Preprints. https://doi.org/10.20944/preprints202501.1964.v1
[D21] Chandrasekhar, K., Kapoor, J., & Anishetty, S. (2012). A prospective, randomized double-blind, placebo-controlled study of safety and efficacy of a high-concentration full-spectrum extract of Ashwagandha root. Indian Journal of Psychological Medicine, 34(3), 255–262. https://doi.org/10.4103/0253-7176.106022
[D22] Grossman, E., & Messerli, F. H. (2017). Drug-induced hypertension: An unappreciated cause of secondary hypertension. American Journal of Medicine, 130(2), 167–172. https://doi.org/10.1016/j.amjmed.2016.08.010
[D23] Fries, E., Hesse, J., Hellhammer, J., & Hellhammer, D. H. (2005). A new view on hypocortisolism. Psychoneuroendocrinology, 30(10), 1010–1016. https://doi.org/10.1016/j.psyneuen.2005.04.006
[D24] Tisserand, R., & Young, R. (2014). Essential oil safety: A guide for health care professionals (2nd ed.). Churchill Livingstone. https://doi.org/10.1016/C2010-0-67668-8
[D25] Herz, R. S. (2009). Aromatherapy facts and fictions: A scientific analysis of olfactory effects on mood, physiology and behavior. International Journal of Neuroscience, 119(2), 263–290. https://doi.org/10.1080/00207450802333953
[D26] Koulivand, P. H., Khaleghi Ghadiri, M., & Gorji, A. (2013). Lavender and the nervous system. Evidence-Based Complementary and Alternative Medicine, 2013, 681304. https://doi.org/10.1155/2013/681304
[D27] Aromaterapia no combate ao estresse universitário. (2023). Observatorio de la Economía Latinoamericana, 21(12). https://doi.org/10.55905/oelv21n12-065
[D28] Linalool. Pharmacological profile and therapeutic potential. (2019). Phytotherapy Research, 33(3), 621–640. https://doi.org/10.1002/ptr.6199
[D29] Gertsch, J., Leonti, M., Raduner, S., et al. (2008). Beta-caryophyllene is a dietary cannabinoid. Proceedings of the National Academy of Sciences, 105(26), 9099–9104. https://doi.org/10.1073/pnas.0803601105
[D30] Cheng, B. H., Sheen, L. Y., & Chang, S. T. (2015). Evaluation of anxiolytic potency of essential oil and S-(+)-linalool from Cinnamomum osmophloeum ct. linalool leaves in mice. Journal of Traditional and Complementary Medicine, 5(1), 27–34. https://doi.org/10.1016/j.jtcme.2014.10.007
[D31] Cavanagh, H. M. A., & Wilkinson, J. M. (2002). Biological activities of lavender essential oil. Phytotherapy Research, 16(4), 301–308. https://doi.org/10.1002/ptr.1103
[D32] Bahrami, T., Rejeh, N., Heravi-Karimooi, M., et al. (2021). Effect of lavender aromatherapy on arteriovenous fistula puncture pain and anxiety in hemodialysis patients. Pain Management Nursing, 22(4), 346–351. https://doi.org/10.1016/J.PMN.2021.01.009
[D33] Emadikhalaf, M., Ghods, A. A., & Sotodeh-Asl, N. (2023). Effects of rose and lavender scents on nurses’ job stress. Explore, 19(1), 39–44. https://doi.org/10.1016/j.explore.2023.01.002
[D34] Kasper, S., Gastpar, M., Müller, W. E., et al. (2010). Silexan, an orally administered Lavandula oil preparation, is effective in the treatment of ‘mixed anxiety and depression disorder’. Phytomedicine, 17(2), 94–99. https://doi.org/10.1016/j.phymed.2009.10.007
[D35] Navarra, M., Mannucci, C., Delbo, M., & Calapai, G. (2015). Citrus bergamia essential oil: From basic research to clinical application. Frontiers in Pharmacology, 6, 36. https://doi.org/10.3389/fphar.2015.00036
[D36] Ni, C. H., Chen, Z. Y., Lin, Y. K., et al. (2020). The effect of bergamot orange essence on anxiety, salivary cortisol, and alpha amylase in patients prior to laparoscopic cholecystectomy. Complementary Therapies in Clinical Practice, 39, 101153. https://doi.org/10.1016/J.CTCP.2020.101153
[D37] Citrus bergamia and mindfulness-based therapy factorial RCT. (2025). Complementary Therapies in Medicine, 103190. https://doi.org/10.1016/j.ctim.2025.103190
[D38] Srivastava, J. K., Shankar, E., & Gupta, S. (2010). Chamomile: A herbal medicine of the past with bright future. Molecular Medicine Reports, 3(6), 895–901. https://doi.org/10.3892/mmr.2010.377
[D39] Hieu, T. H., Dibas, M., Surber, C., et al. (2019). Therapeutic efficacy and safety of chamomile for state anxiety, generalized anxiety disorder, insomnia, and sleep quality: A systematic review and meta-analysis. Phytotherapy Research, 33(6), 1604–1615. https://doi.org/10.1002/ptr.6349
[D40] Kennedy, D. O., Wake, G., Savelev, S., et al. (2003). Modulation of mood and cognitive performance following acute administration of single doses of Melissa officinalis. Neuropsychopharmacology, 28(10), 1871–1881. https://doi.org/10.1038/sj.npp.1300230
[D41] Cases, J., Ibarra, A., Feuillere, N., et al. (2011). Pilot trial of Melissa officinalis L. leaf extract in the treatment of volunteers suffering from mild-to-moderate anxiety disorders and sleep disturbances. Mediterranean Journal of Nutrition and Metabolism, 4(3), 211–218. https://doi.org/10.1007/s12349-010-0045-4
[D42] Al-Yasiry, A. R. M., & Kiczorowska, B. (2016). Frankincense – therapeutic properties. Postępy Higieny i Medycyny Doświadczalnej, 70, 380–391. https://doi.org/10.5604/17322693.1200553
[D43] Moussaieff, A., Rimmerman, N., Bregman, T., et al. (2008). Incensole acetate, an incense component, elicits psychoactivity by activating TRPV3 channels in the brain. FASEB Journal, 22(8), 3024–3034. https://doi.org/10.1096/fj.07-101865
[D44] Ali, B., Al-Wabel, N. A., Shams, S., et al. (2015). Essential oils used in aromatherapy: A systemic review. Asian Pacific Journal of Tropical Biomedicine, 5(8), 601–611. https://doi.org/10.1016/j.apjtb.2015.05.007
[D45] Hongratanaworakit, T. (2011). Aroma-therapeutic effects of massage blended essential oils on humans. Natural Product Communications, 6(8), 1199–1204. https://doi.org/10.1177/1934578X1100600823
[D46] Linck, V. M., da Silva, A. L., Figueiró, M., et al. (2009). Inhaled linalool-induced sedation in mice. Phytomedicine, 16(4), 303–307. https://doi.org/10.1016/j.phymed.2008.08.001
[D47] Komori, T., Fujiwara, R., Tanida, M., et al. (1995). Effects of citrus fragrance on immune function and depressive states. Neuroimmunomodulation, 2(3), 174–180. https://doi.org/10.1159/000097191
[D48] Bahi, A., Al Mansouri, S., Al Memari, E., et al. (2014). β-Caryophyllene, a CB2 receptor agonist produces multiple behavioral changes relevant to anxiety and depression in mice. Physiology & Behavior, 135, 119–124. https://doi.org/10.1016/J.BBR.2019.112439
[D49] Viola, H., Wasowski, C., Levi de Stein, M., et al. (1995). Apigenin, a component of Matricaria recutita flowers, is a central benzodiazepine receptors-ligand with anxiolytic effects. Planta Medica, 61(3), 213–216. https://doi.org/10.1055/s-2006-958058
[D50] Dayawansa, S., Umeno, K., Takakura, H., et al. (2003). Autonomic responses during inhalation of natural fragrance of Cedrol in humans. Autonomic Neuroscience, 108(1–2), 79–86. https://doi.org/10.1016/j.autneu.2003.08.002
Glossary
5-HT
Serotonin (5-Hydroxytryptamin) – Neurotransmitter; reguliert Stimmung, Schlaf, Appetit
5-HT1A
Serotonin-1A-Rezeptor – autoreceptor im Raphekern; Angriffspunkt von Buspiron und Limonene
5-LOX
5-Lipoxygenase – Enzym der Leukotrienbildung; gehemmt durch Boswelliasäure
alpha-Bisabolol
Sesquiterpen-Alkohol in Kamille; anti-entzündlich, hautberuhigend, leicht sedativ
alpha-Pinene
Monoterpen in Kiefern/Weihrauch; Acetylcholinesterase-Hemmer, kognitiv fördernd
ACTH
Adrenocorticotropes Hormon – Hypophysenhormon; stimuliert Kortisol-Produktion
Anhedonie
Unfähigkeit, Freude zu empfinden – Burnout-Symptom; adressiert durch Limonene und SSRIs
Apigenin
Flavonoid in Kamille/Melisse; GABA-A-Ligand, MAO-Hemmer, anxiolytisch
Ashwagandha
Adaptogene Pflanze (Withania somnifera); Withanolide, GABA-A-mimetisch, Kortisol-Reduktion
β-Caryophyllene
Bicyclisches Sesquiterpen in Schwarzem Pfeffer/Nelke; CB2-Agonist, NF-κB-Hemmer
Boswellic acid
Triterpen aus Weihrauch; 5-LOX-Hemmer, NF-κB-Hemmer, anti-neuroinflammatorisch
Burnout-Syndrom
WHO-klassifiziertes berufliches Phänomen (ICD-11: QD85) mit Erschöpfung, Depersonalisierung und reduzierter Wirksamkeit
CAR
Cortisol Awakening Response – Kortisol-Anstieg nach dem Aufwachen; Burnout-Marker
CB2
Cannabinoid-Rezeptor Typ 2 – G-Protein-gekoppelter Rezeptor; anti-neuroinflammatorisch; Angriffspunkt von BCP
Cedrol
Sesquiterpen-Alkohol in Zedernholz; parasympathische Aktivierung, Blutdrucksenkung
Chamazulene
Sesquiterpen in Kamille; anti-entzündlich, antioxidativ, blaufärbend
CRH
Corticotropin-Releasing-Hormon – Hypothalamus-Hormon; startet HPA-Kaskade
Depersonalisierung
Zynismus und Distanzierung gegenüber Arbeit und Kollegen als Burnout-Schutzmechanismus
Depersonalisierung
Zynismus und emotionale Distanzierung – Burnout-Dimension; adressiert durch psychotherapeutische Interventionen
DHEA
Dehydroepiandrosteron – adrenales Steroidhormon; Gegenspieler von Kortisol; Burnout-Marker
Emotionale Erschöpfung
Kernkomponente des Burnout; Gefühl der emotionalen Ausgelaugtheit
Fatigue
Erschöpfung – Kernkomponente des Burnout; adressiert durch Adaptogene und Aromatherapie
GABA
Gamma-Aminobuttersäure – wichtigster inhibitorischer Neurotransmitter; reduziert Angst und fördert Schlaf
GABA-A
Ionotroper GABA-Rezeptor – Angriffspunkt von Benzodiazepinen, Linalool, Apigenin
GABA-B
Metabotroper GABA-Rezeptor – Angriffspunkt von Baclofen; sedativ-anxiolytisch
GR
Glukokortikoid-Rezeptor – intrazellulärer Rezeptor für Kortisol; vermittelt negative HPA-Feedback-Regulation
HPA axis
Hypothalamus-Hypophysen-Nebennierenrinden-Achse – zentrales Stressregulationssystem; produziert Kortisol als Stresshormon
HRV
Herzfrequenzvariabilität – Marker für autonome Balance; erhöht durch Aromatherapie
Hsp70
Heat Shock Protein 70 – Stressschutzprotein; aktiviert durch Rhodiola rosea
IL-6
Interleukin-6 – proinflammatorisches Zytokin; erhöht bei Burnout; gehemmt durch BCP
iNOS
Induzierbare Stickoxid-Synthase – neuroinflammatorisches Enzym; gehemmt durch BCP
Cortisol
Primäres Stresshormon; produziert in Nebennierenrinde; erhöht bei akutem Stress, erniedrigt bei chronischem Burnout
Limonene
Monoterpen in Bergamotte/Zitrusfrüchten; 5-HT1A-Agonist, antidepressiv, antioxidativ
Linalool
Monoterpen-Alkohol in Lavendel; GABA-A-Modulator, NMDA-Inhibitor, Kortisol-Reduzierer
Linalyl acetate
Hauptester in Lavendel; sedativ, anxiolytisch; synergistisch mit Linalool
MAO
Monoaminooxidase – Enzym zum Abbau von Serotonin, Dopamin, Noradrenalin
MAO-A
Monoaminooxidase A – bevorzugt Serotonin/Noradrenalin; gehemmt durch Apigenin
MAO-B
Monoaminooxidase B – bevorzugt Dopamin; gehemmt durch Apigenin
MBI
Maslach Burnout Inventory – validiertes Messinstrument für Burnout-Schwere
MBSR
Mindfulness-Based Stress Reduction – evidenzbasierte Burnout-Intervention
Nerolidol
Sesquiterpen-Alkohol in Neroli; sedativ, anxiolytisch, GABA-A-modulierend
NET
Noradrenalin-Transporter – Angriffspunkt der SNRIs; transportiert Noradrenalin zurück
NF-κB
Nuclear Factor kappa B – Transkriptionsfaktor; Master-Regulator der Neuroinflammation; gehemmt durch BCP
NPY
Neuropeptid Y – Stressmediator; durch Rhodiola moduliert; anxiolytisch
Nrf2
Nuclear factor erythroid 2-related factor 2 – antioxidativer Transkriptionsfaktor; aktiviert durch Adaptogene
PPAR-γ
Peroxisom-Proliferator-aktivierter Rezeptor gamma – Transkriptionsfaktor; aktiviert durch BCP
Rhodiola rosea
Adaptogene Pflanze (SHR-5-Extrakt); HPA-Modulation, Hsp70, Fatigue-Reduktion
RMSSD
Root Mean Square of Successive Differences – HRV-Parameter; Parasympathikus-Marker
Rosmarinic acid
Polyphenol in Melisse; GABA-Transaminase-Hemmer, antioxidativ, neuroprotektiv
Santalol
Sesquiterpen-Alkohol in Sandelholz; OR2AT4-Agonist, entspannend, sedativ
SERT
Serotonin-Transporter – Angriffspunkt der SSRIs; transportiert Serotonin aus dem Synapsenspalt zurück
Silexan
Standardisierter Lavendelextrakt (80 mg oral); klinisch validiert bei Angststörungen
TNF-α
Tumor-Nekrose-Faktor alpha – proinflammatorisches Zytokin; erhöht bei Burnout
TRPV3
Transient Receptor Potential Vanilloid 3 – Wärmerezeptor; aktiviert durch Incensol (Weihrauch)
Withanolide
Steroidal Lactone aus Ashwagandha; GABA-A-mimetisch, kortisol-senkend